Lékařský expert článku
Nové publikace
Biopsie lymfatické uzliny
Naposledy posuzováno: 05.05.2022

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
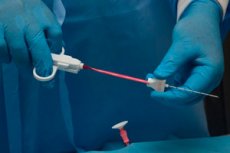
Abychom pochopili příčiny zvětšení lymfatických uzlin, je nutné provést řadu diagnostických studií. Nejinformativnější a nejběžnější diagnostická metoda je v současné době považována za biopsii lymfatické uzliny. Jedná se o proceduru, při které se odebere kousek biomateriálu pro další výzkum.
V lidském těle plní lymfatické uzliny roli jakýchsi filtračních stanic, které přitahují a neutralizují patogeny. Při vstupu patogenů do uzlu se zvyšuje, což je také charakteristické pro zánětlivé reakce nebo maligní procesy. Chcete-li pochopit, jaký druh patologie se vyskytuje v lymfatickém spojení, a provést takový postup, jako je biopsie. [1]
Jaký je rozdíl mezi punkcí a biopsií lymfatických uzlin?
Histologická analýza je předepsána pro diagnostiku mnoha patologií, protože úspěšně pomáhá určit typ chorobného procesu, identifikovat jeho fázi, odlišit nádor atd. Často je to právě tato studie, která umožňuje přesně stanovit diagnózu a předepsat správnou léčbu.
Lymfatické uzliny jsou hlavními články imunitního systému těla. Jde o „sklady“ specifické tkáně, která zajišťuje zrání T a B-lymfocytů, tvoří plazmatické buňky produkující protilátky a také čistí lymfu. Bakterie a cizí částice jsou filtrovány lymfatickým tokem v lymfatických uzlinách. Při jejich přebytku se aktivuje obranný mechanismus organismu, produkují se imunoglobuliny a tvoří se buněčná paměť. Všechny tyto reakce jsou nedílnou součástí imunity, eliminace infekčních a maligních agens.
Taková ochrana normálně vždy funguje a člověk sám si nemusí být vědom, že k takovým reakcím v jeho těle dochází. Pouze při masivním záchvatu nebo při poklesu imunity se mohou uzliny zvětšit, objevit se bolesti. U většiny pacientů se však po pár dnech vše vrátí do normálu.
Pokud se zvětší několik skupin lymfatických uzlin najednou, zdravotní stav pacienta se prudce zhorší, teplota se zvýší, objeví se další bolestivé příznaky, pak je v takové situaci nutná diagnóza, včetně biopsie nebo punkce lymfatické uzliny. Často jsou tyto pojmy brány jako synonyma, ale není to tak úplně pravda.
Pokud se mluví o punkční punkci, kdy jde o odběr tekutého tajemství s buňkami pro další cytologické vyšetření, pak se většinou používá termín „punkce“. Biopsie je zmíněna, pokud zahrnuje odstranění velké části biomateriálu s následnou histologickou analýzou.
Punkce je minimálně invazivní zákrok tenkou jehlou, který je prakticky bezbolestný. Biopsie lymfatických uzlin vyžaduje traumatičtější zásah, často pomocí skalpelu. Existuje však také koncept „punkční biopsie“, kdy je uzel propíchnut silnějším jehlovým zařízením, což umožňuje vybrat požadované množství tkáně.
Indikace postupu
Při diagnostice lymfoproliferativních a maligních patologií je důležité diagnózu nejen potvrdit morfologicky, ale také cytologicky a histologicky upřesnit. Podobné informace lze získat pomocí punkce a biopsie lymfatické uzliny.
Punkce se používá jako přibližná diagnostická manipulace. Punkce není vhodná pro stanovení lymfoproliferativní patologie: je nutná biopsie (buď excize nebo punkce) s dalším cytologickým a histologickým vyšetřením biopsie.
Indikace pro punkci mohou být:
- zvětšená jediná lymfatická uzlina, bez vytvořených konglomerátů a bez známek lymfoproliferativní patologie;
- Ultrazvukové známky tvorby kapaliny;
- nutnost odebrání biomateriálu pro pomocné vyšetření po provedení biopsie.
Biopsie lymfatických uzlin je chirurgický zákrok, který se provádí za použití místní nebo celkové anestezie. Výsledkem zákroku je získání částice lymfatického článku nebo celé uzliny pro další výzkum. Mikroskopická analýza je klíčem k přesné a správné diagnóze.
Hlavní indikace pro biopsii jsou:
- vysoká rizika rozvoje nádorového procesu podle klinických informací;
- lymfadenopatie neznámého původu (všechny použité diagnostické metody nepomohly ke stanovení diagnózy);
- nedostatečná účinnost terapie.
Není možné přesně říci, při jaké velikosti lymfatické uzliny je biopsie povinná. Většina odborníků se však domnívá, že lymfatická uzlina větší než 30 mm, a to není spojeno s infekčním procesem, vyžaduje biopsii.
Někdy jedna studie biopsie nestačí: pacientovi jsou předepsány opakované postupy. To je možné, pokud bylo během předchozí biopsie nalezeno více histologických změn:
- nekróza lymfatické uzliny;
- sinusová histiocytóza;
- skleróza;
- parakortikální odpověď s přítomností velkého množství makrofágů a plazmatických buněk.
Příprava
Přípravná fáze před biopsií lymfatických uzlin může zahrnovat konzultaci s praktickým lékařem, chirurgem, endokrinologem, anesteziologem, onkologem a hematologem. Je povinné provést obecný a biochemický krevní test, studii systému koagulace krve.
K objasnění umístění patologického zaměření je předepsáno ultrazvukové vyšetření.
Lékař předem vede rozhovor s pacientem:
- objasňuje alergický stav;
- dostává informace o užívaných lécích;
- u žen objasňuje fázi menstruačního cyklu a vylučuje možnost otěhotnění.
Pokud pacient užívá léky, které ředí krev, pak jsou zrušeny 7-10 dní před biopsií.
Pokud bude postup prováděn v celkové anestezii, pak se příprava provádí pečlivěji:
- v den zásahu je zakázáno jíst a pít;
- večeře v předvečer by měla být co nejlehčí, s použitím převážně rostlinné lehce stravitelné stravy;
- 2-3 dny před zásahem byste neměli užívat alkohol, je nežádoucí kouřit;
- druhý den ráno, než půjde na biopsii, by se měl pacient osprchovat bez použití mlék a tělových krémů.
Technika biopsie lymfatických uzlin
Biopsie mělkých lymfatických uzlin je obvykle časově krátká – u mnoha pacientů je výkon dokončen asi za 20 minut. Obvykle se používá lokální anestezie, i když punkce je obecně považována za bezbolestnou. Pokud se používá ultrazvuková kontrola, pak lékař pomocí ultrazvukového senzoru specifikuje umístění bolestivé struktury, umístí speciální značku, která se odráží na monitoru. Kůže v zóně vpichu je ošetřena antiseptikem a poté anestetikem nebo je injikováno anestetikum. Pacient leží na pohovce vodorovně nebo je v sedě. Pokud se provádí biopsie v krku, pak je speciálním způsobem fixována a pacientovi je vysvětleno, že je třeba dočasně neprovádět polykací pohyby. Během biopsie musí pacient zůstat zcela v klidu.
Po odběru potřebného množství biologického materiálu se punkční zóna ošetří antiseptikem. Může být doporučeno aplikovat studený suchý obklad po dobu půl hodiny.
Není potřeba dlouhého pobytu na klinice nebo umístění pacienta do nemocnice: může jít domů sám, pokud neexistují jiné důvody pro jeho ponechání. Poprvé po zákroku je důležité vyhnout se fyzické aktivitě.
Pokud je nutná hluboká biopsie, může být nutná celková anestezie. V takové situaci není pacient po diagnóze poslán domů, ale zůstává na klinice - od několika hodin do 1-2 dnů.
Otevřená biopsie vyžaduje speciální sadu nástrojů: kromě skalpelu jsou to svorky, koagulační aparát a materiály na šití. Tento zásah trvá až 60 minut. Lékař vybere lymfatickou uzlinu nezbytnou pro biopsii, zafixuje ji prsty, poté provede 4-6 cm řez v kůži, rozřízne podkožní tukovou vrstvu, zatlačí svalová vlákna, síť nervů a cév. Pokud je během biopsie nutné odstranit jeden nebo více uzlin, chirurg předběžně obváže cévy, aby se zabránilo krvácení, úniku lymfy a šíření nádorových buněk (pokud mluvíme o maligním procesu). Po odstranění lymfatických uzlin je lékař odešle na vyšetření, znovu provede audit rány a zašije řezy. V některých případech je ponecháno odvodňovací zařízení, které se odstraní po 24-48 hodinách. Odstranění stehů se provádí do týdne. [2]
Jak se provádí biopsie lymfatických uzlin?
Odběr biopsie v konkrétní lymfatické uzlině může mít své vlastní charakteristiky, které závisí na umístění, hloubce struktury a také na přítomnosti životně důležitých orgánů a velkých cév v blízkosti poškozeného článku.
- Biopsii lymfatické uzliny na krku lze předepsat u otolaryngologických, zubních problémů - nejčastějších příčin lymfadenopatie. Pokud má lymfadenopatie nejasný původ, pak je nejprve předepsán ultrazvuk a teprve poté, pokud je to nutné, biopsie. Lymfatické uzliny se zvyšují u maligních nádorů, protože rakovinné buňky pronikají do lymfatických cév, které odvádějí oddělenou oblast. V budoucnu se tyto buňky usadí ve filtračních uzlinách jako metastázy a začnou se vyvíjet. Často v onkologii dochází k porážce lymfatických uzlin "podél řetězce", což je dokonale určeno sondováním. Biopsii na krku lze provést buď vpichem jehlou s odebráním materiálu, nebo operativním přístupem s úplným odstraněním spoje pro histologický rozbor.
- Biopsie sentinelové lymfatické uzliny pro melanom se provádí podobně jako biopsie pro rakovinu prsu. Pokud existují informace o metastázách do vzdálených orgánů a lymfatických uzlin, pak je provedení biopsie považováno za zbytečné. V nepřítomnosti metastáz je nutná biopsie sentinelové uzliny. Obvykle se provádí po odstranění samotného melanomu. Pomocí různých radiologických metod je možné zobrazit lymfatické uzliny.
- Biopsie axilární lymfatické uzliny se provádí u pacienta vsedě, který zvedne paži a trochu ji vezme zpět. Nejčastěji se tento postup provádí s lézí mléčné žlázy: lymfa protéká cévami do uzlů umístěných v podpaží na stejné straně. Takové lymfatické uzliny tvoří jakýsi axilární-uzlový řetězec. Jeho porážka hraje důležitou roli při plánování léčebného režimu pro patologii prsu. Studie je vhodná i pro melanom nebo spinocelulární karcinom horní končetiny s Hodgkinovou chorobou. [3]
- Biopsie tříselných lymfatických uzlin se provádí z polohy pacienta ležícího na gauči, noha (pravá nebo levá, v závislosti na straně léze) je stažena do strany. Taková studie je nejčastěji předepisována při podezření na nádorové procesy (rakovina varlat, vulvy, děložního čípku, prostaty, močového měchýře, konečníku), nebo není-li možné zjistit příčinu lymfadenopatie jinými způsoby (například u lymfogranulomatózy nebo HIV infekce).
- Biopsie supraklavikulární lymfatické uzliny je vždy způsobena podezřením na docela závažné patologie: v mnoha případech se jedná o nádory - metastázy rakoviny nebo lymfom lokalizované v hrudní nebo břišní dutině. Supraklavikulární lymfatická uzlina na pravé straně se může projevit v nádorových procesech mediastina, jícnu, plic. Lymfa z nitrohrudních orgánů a dutiny břišní se levou stranou přibližuje k lymfatické uzlině. Zánětlivá onemocnění mohou také způsobit supraklavikulární lymfadenopatii, ale to se stává mnohem méně často.
- Biopsie mediastinální lymfatické uzliny se provádí v projekční oblasti horní třetiny nitrohrudní tracheální oblasti, od horního okraje podklíčkové tepny nebo plicního apexu k průsečíku horní hranice levé brachiocefalické žíly a střední tracheální linii. Nejčastějšími indikacemi pro biopsii mediastinálních lymfatických uzlin jsou lymfoproliferativní novotvary, tuberkulóza a sarkoidóza.
- Biopsie lymfatické uzliny v plicích je běžným postupem u rakoviny, tuberkulózy a sarkoidózy. Často se lymfadenopatie stává jediným příznakem patologie, protože mnoho plicních onemocnění je asymptomatických. V každém případě musí lékař před stanovením definitivní diagnózy provést biopsii a získat histologické informace.
- Pro podezření na nádorové procesy v gastrointestinálním traktu, orgánech ženských a mužských reprodukčních orgánů a močovém systému je předepsána biopsie břišních lymfatických uzlin. Často jsou zvětšené břišní lymfatické uzliny zaznamenány s hepatosplenomegalií. Pro primární i diferenciální diagnostiku se provádí biopsie. Velké množství lymfatických uzlin v břišní dutině je umístěno parietálně podél pobřišnice, podél cév, v mezenteriu a podél střeva, v blízkosti omenta. Jejich zvýšení je možné s poškozením žaludku, jater, střev, slinivky břišní, dělohy, přívěsků, prostaty, močového měchýře.
- Biopsii submandibulární lymfatické uzliny lze předepsat u patologií zubů, dásní, tváří, hrtanu a hltanu, pokud nelze najít příčinu lymfadenopatie, stejně jako při podezření na metastázy rakovinného procesu nebo lymfom.
- Biopsie pro rakovinu lymfatických uzlin se provádí v nepřítomnosti metastáz do vzdálených orgánů a lymfatických uzlin. V opačném případě je postup považován za bezvýznamný pro pacienta. Pokud neexistuje žádná vzdálená metastáza, přistoupí nejprve ke studiu první v řetězci, „sentinelové“ lymfatické uzliny.
- Biopsie retroperitoneální lymfatické uzliny je vhodná pro maligní procesy v oblasti mužských a ženských genitálií. Přibližně 30 % pacientů již v první fázi rakoviny má mikroskopické metastázy v lymfatických uzlinách, které nelze určit pomocí počítačové tomografie nebo markerů. Biopsie se provádí zpravidla ze strany, kde se nacházelo primární ložisko nádoru. Výkon se obvykle provádí jako součást retroperitoneální lymfadenektomie.
- Biopsie nitrohrudních lymfatických uzlin je povinná studie pro podezření na rakovinu plic, jícnu, brzlíku, prsu, lymfomu a lymfogranulomatózy. V uzlinách mediastina se v pokročilých stádiích mohou šířit i metastázy z dutiny břišní, pánve, retroperitoneálního prostoru (ledviny, nadledviny).
- Biopsie paratracheálních lymfatických uzlin se často provádí u pacientů s rakovinou plic. Paratracheální lymfatické uzliny se nacházejí mezi horními mediastinálními a tracheobronchiálními uzlinami. V primárním nádorovém procesu na stejné straně se dělí na ipsilaterální a v nepřítomnosti primárního nádoru na kontralaterální.
Lymfatická tekutina protéká odpovídajícími cévami. Pokud se do ní dostanou rakovinné buňky, pak jsou především v první lymfatické uzlině řetězce. Tento první uzel se nazývá sentinel nebo signální uzel. Pokud se rakovinné buňky nenacházejí v sentinelové lymfatické uzlině, pak by následující uzliny měly být teoreticky zdravé.
Typy biopsií
Existuje několik typů biopsie lymfatických uzlin, což závisí na technice odstranění biomateriálu. Některé typy výkonů se provádějí ve fázích: nejprve se provede punkce jehlou a poté otevřená intervence, pokud punkce nestačila k diagnóze. Pokud se výsledek cytologie ukázal jako nejistý, pochybný, přibližný, je nutná metoda otevřené biopsie.
- Otevřená biopsie lymfatické uzliny je nejkomplexnější a nejinvazivnější možností takové diagnózy. Během procedury se používá skalpel a pro výzkum je vybrán celý uzel, nejen jeho část. Takový zásah je často jediný správný při podezření na maligní procesy.
- Punkční biopsie lymfatické uzliny je poměrně šetrný a bezbolestný zákrok, který pacientům nezpůsobuje mnoho nepohodlí. Při diagnostice se používá mandrin, která plní roli styletu. Pomocí mandriny se potřebné množství biomateriálu odřízne a zachytí. Biopsie jehlou zahrnuje použití lokální anestezie, nevyžaduje umístění pacienta do nemocnice.
- Excizní biopsie lymfatických uzlin je termín často používaný pro otevřenou biopsii prováděnou v celkové anestezii. Postižený uzel se odstraní řezem.
- Trepanová biopsie lymfatické uzliny zahrnuje použití speciální velké jehly se zářezy, které umožňují odstranit částici tkáně požadované velikosti.
- Biopsie lymfatické uzliny tenkou jehlou se nazývá aspirační biopsie: zahrnuje použití zařízení s tenkou dutou jehlou. Obvykle se uzel sonduje a propíchne: pokud to není možné, použije se ultrazvukové ovládání. Zpravidla je předepsána biopsie tenkou jehlou, pokud je nutné studovat submandibulární nebo supraklavikulární lymfatické uzliny, pokud jsou detekovány metastázy lymfatických struktur.
Biopsie lymfatických uzlin pod ultrazvukovou kontrolou
V současnosti odborníci považují za nejpřijatelnější techniku biopsie lymfatických uzlin výkon cílené punkce, nebo tzv. „ultrazvukem řízenou biopsii“.
Hovoříme o procesu odebrání vzorku biomateriálu, který se provádí pod ultrazvukovým dohledem: v důsledku toho je umístění a zavedení punkční jehly prováděno přesněji a bezpečněji. To je pro lékaře nesmírně důležité, protože podezřelá lymfatická uzlina se často nachází v hlubokých tkáních v blízkosti životně důležitých orgánů nebo je malá, což značně komplikuje postup.
Ultrazvukové pozorování pomáhá přesně zavést nástroj na požadované místo, bez rizika poškození sousedních tkání a orgánů. V důsledku toho je riziko komplikací minimalizováno.
Jakým způsobem je požadovaná zóna vizualizována, určuje lékař. Další výhodou této techniky je nejen bezpečnost, ale také její levnost: není potřeba žádné ultramoderní a drahé vybavení.
Biopsie s ultrazvukem se doporučuje zejména v případě, že je nutné vyšetřit nejen postiženou strukturu, ale také zjistit zvláštnosti krevního oběhu v její blízkosti. Tento přístup zabrání poranění krevních cév a vyloučí uvolňování krve do tkáně.
Pro postup se používají speciální jehly s koncovými senzory. Toto jednoduché zařízení pomáhá přehledně sledovat polohu jehly a její průběh.
Období rekonvalescence po takovém zásahu je pro pacienta rychlejší a pohodlnější. [4]
Kontraindikace k postupu
Před odesláním pacienta na biopsii lymfatické uzliny lékař předepíše řadu studií a testů, které jsou nezbytné k vyloučení kontraindikací tohoto postupu. Základní předběžnou diagnózou je celkový krevní test a posouzení kvality koagulace. Biopsie se neprovádí se sklonem ke krvácení - např. U pacientů trpících hemofilií, protože při zákroku může dojít k poranění cév.
Biopsie lymfatické uzliny je kontraindikována v případě hnisavých procesů v oblasti punkce. Je nežádoucí provádět postup pro těhotné nebo kojící ženy, stejně jako během menstruačního krvácení.
Obecně odborníci rozlišují následující seznam kontraindikací:
- porušení systému srážení krve (vrozené poruchy, získané nebo dočasné - to znamená spojené s příjmem vhodných léků, které zředí krev);
- počet krevních destiček pod 60 tisíc na µl;
- hladina hemoglobinu je nižší než 90 g/litr;
- INR větší než 1,5;
- protrombinový čas překračující normu o 5 sekund;
- infekční a zánětlivé procesy v oblasti biopsie;
- měsíční krvácení u žen v den zákroku;
- dekompenzované chronické patologie;
- léčba nesteroidními protizánětlivými léky během posledního týdne.
Normální výkon
Mikroskopické vyšetření biopsie lymfatických uzlin pacienta je považováno za nejdůležitější z diagnostického hlediska onkologických patologií, pomáhá posoudit kvalitu medikamentózní terapie.
Histologie lymfatických uzlin je drobný chirurgický zákrok, při kterém se odebere malý kousek tkáně pro další výzkum. Pomocí biopsie lymfatické uzliny mohou odborníci studovat rysy její struktury, detekovat bolestivé abnormality a zaznamenat známky zánětlivé reakce.
Lymfatická uzlina je základní článek obranného systému v těle, který je spojovacím prvkem mezi lymfatickými cévami. Lymfatické uzliny umožňují překonat infekční invazi produkcí leukocytů - specifických krvinek. V uzlině, mikrobiální a virové infekci, jsou zachyceny maligní buňky.
Biopsie lymfatické uzliny pomáhá identifikovat přítomnost atypických buněk, určit specifika infekčního zánětlivého procesu, benigních nádorů a purulentních patologií. Biopsie se nejčastěji provádí v oblasti inguinální, axilární, mandibulární a za uchem.
Biopsie je předepsána pacientům, kteří potřebují zjistit typ nádorového procesu - zejména při podezření na maligní patologii. K určení infekčních onemocnění je často předepsána diagnostika.
Výsledky biopsie lymfatické uzliny
Po prozkoumání biopsie (materiál získaný biopsií lymfatické uzliny) a detekci částic patologie začnou specialisté počítat buněčné struktury a zobrazí lymfadenogram. K tomuto účelu se používá imerzní metoda mikroskopického pozorování, která umožňuje odlišit minimálně půl tisíce buněk a vypočítat jejich procentuální přítomnost.
Tyto lymfadenogramy jsou mimořádně potřebné a cenné pro diagnostiku nespecifické formy lymfadenitidy.
Norma výsledků lymfadenogramu:
|
Obsah příslušných typů buněk |
Procento |
|
Lymfoblasty |
0,1 až 0,9 |
|
Prolymfocyty |
5.3 až 16.4 |
|
Lymfocyty |
67,8 až 90 |
|
Retikulární buňky |
0 až 2,6 |
|
Plazmatické buňky |
0 až 5,3 |
|
Monocyty |
0,2 až 5,8 |
|
žírná buňka |
0 až 0,5 |
|
Neutrofilní granulocyty |
0 až 0,5 |
|
Eozinofilní granulocyty |
0 až 0,3 |
|
Bazofilní granulocyty |
0 až 0,2 |
V biologickém materiálu odebraném při biopsii lymfatické uzliny jsou převážně zralé lymfocyty s prolymfocyty. Jejich celkový počet může být od 95 do 98 % všech buněčných struktur.
Reaktivní lymfadenitida se projevuje zvýšením počtu retikulárních buněk, průkazem makrofágů a imunoblastů.
U akutní lymfadenitidy je pozorován nárůst počtu makrofágů a neutrofilů.
Komplikace po postupu
Obvykle diagnostická biopsie lymfatických uzlin proběhne bez obtíží. Pouze v některých případech se vyvinou komplikace:
- krvácení v důsledku náhodného poranění cév během biopsie;
- sekrece lymfy z rány;
- parestézie, porušení citlivosti oblasti zásahu;
- infekce spojená s pronikáním infekčního agens - zejména během postupu;
- trofické poruchy spojené s mechanickým poškozením nervových struktur.
Někteří pacienti mohou mít poruchy vědomí, závratě, slabost. Stav by se měl vrátit do normálu během 1-2 dnů.
Nebezpečné příznaky vyžadující okamžitou lékařskou pomoc:
- horečka, horečka;
- výskyt silné, pulzující, rostoucí bolesti v oblasti biopsie lymfatické uzliny;
- výtok krve nebo hnisu z rány;
- zarudnutí, otok místa biopsie.
Následky po zákroku
Biopsie lymfatických uzlin se neprovádí, pokud má pacient nějaké kontraindikace. Jinak se mohou vyvinout nežádoucí účinky. Pokud například člověk trpí poruchami systému srážení krve, může i obyčejná biopsie jehlou způsobit krvácení.
Aby se zabránilo vzniku postprocedurálních problémů, měla by být biopsie lymfatických uzlin provedena odborníkem za dodržení všech požadovaných podmínek, aseptických a antiseptických pravidel.
V některých případech mohou nastat následující potíže:
- připojení k infekci;
- krvácení z rány;
- poškození nervu.
Procento rozvoje negativních důsledků je však relativně malé. Ale informace získané během biopsie mají pro lékaře velkou hodnotu, umožňují vám stanovit správnou diagnózu a předepsat vhodnou účinnou léčbu.
Péče o proceduru
Obvykle není postup biopsie lymfatických uzlin obtížný a pacienti jej dobře snášejí. Po odstranění biomateriálu aspirací nebo punkcí zůstane na kůži pouze místo vpichu, které se ošetří antiseptickým roztokem a přelepí náplastí. Pokud byla provedena otevřená biopsie, pak je rána sešita a obvazována. Odstranění stehů se provádí po celý týden.
Rána po biopsii lymfatické uzliny by neměla být zvlhčována. Je nutné ošetřit antiseptickými roztoky, aby se zabránilo infekci. Pokud náhle stoupne tělesná teplota, místo zásahu oteče, krvácí nebo jinak obtěžuje, musíte urychleně navštívit lékaře.
Vzhled krátké, mírné bolesti po proceduře je povolen.
Co nedělat po biopsii lymfatických uzlin:
- vykoupat se;
- plavat v bazénech, na otevřené vodě;
- navštívit vanu nebo saunu;
- cvičit intenzivní cvičení.
Tato omezení platí přibližně 2 týdny po výkonu, v závislosti na typu a rozsahu zásahu, jako je biopsie lymfatických uzlin.

