Lékařský expert článku
Nové publikace
Komplikace po meningitidě
Naposledy posuzováno: 01.04.2022

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
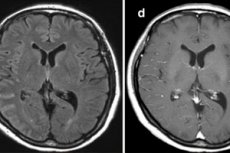
Zánět měkkých mozkových blan, zvláště v těžké formě, je plný dlouhodobých následků a je život ohrožující a mnohé komplikace meningitidy jsou nevratné a vedou k invaliditě.[1]
Epidemiologie
Podle WHO má na základě studií většina (70 %) pacientů s bakteriální meningitidou hydrocefalus a závažné poruchy jím způsobené se vyskytují u téměř 90 % pacientů.
Je také třeba poznamenat, že vývoj neurologických komplikací se často vyskytuje u meningitidy bakteriální etiologie. Při postižení mozkových blan bakterií Streptococcus pneumonia a rozvoji pneumokokové meningitidy dosahuje mortalita 20 % a komplikace jako poškození mozku, ochrnutí a poruchy učení jsou pozorovány u 25–50 % přeživších pacientů.
U dětí po pneumokokové meningitidě je ztráta sluchu komplikací ve 14–32 % případů. Tato komplikace je zaznamenána v průměru u 13,5 % pacientů s meningokokovým zánětem mozkových blan a u 20 % případů meningitidy způsobené Haemophilus influenzae.
Příčiny komplikace meningitidy
Infekcionisté a neurologové spojují příčiny rozvoje komplikací meningitidy s dysfunkcí buněk (včetně neuronů) při jejich poškození toxiny a protilátkami kolujícími v krvi meningokoky (Neisseria meningitidis), pneumokoky (Streptococcus pneumoniae), streptokoky skupiny Streptococcus agalactiae B, listeria (Listeria monocytogenes), Haemophilus influenzae, E. Coli (Escherichia coli), enteroviry čeledi Picornaviridae, viry Coxsackie a ECHO, Paramyxoviridae, Herpes simplex, Varicella zoster.[2]
Překonáním hematoencefalické bariéry mohou pronikat nejen do membrán mozku a subarachnoidálního prostoru, ale také do jeho parenchymu.
Navíc při alteraci neuronů – při invazi infekce a jím navozeném zánětlivém procesu – hraje určitou roli agresivnější reakce imunitních buněk mikroglie a tvrdé pleny: protilátky (IgG a IgM) produkované za účelem ničení bakterií resp. Viry mohou zvýšit humorální intratekální (subtekální) imunitní odpověď, což vede k poškození buněk a rozvoji různých neuropsychiatrických důsledků.[3]
Rizikové faktory
Existují takové klíčové rizikové faktory pro rozvoj závažných komplikací meningitidy, jako jsou:
- starší a dětský věk (zejména první rok života);
- stavy imunodeficience;
- těžká forma meningitidy, zejména purulentní;
- přechodný klinický průběh onemocnění;
- dlouhé prodromální období zánětlivého procesu;
- poruchy vědomí při prvních projevech onemocnění;
- pozdní zjištění onemocnění v důsledku zpoždění při hledání lékařské pomoci;
- předčasná nebo nedostatečná léčba syndromu febrilní intoxikace a samotné meningitidy - s opožděným zahájením antibiotické terapie.
Patogeneze
Mechanismus poškození mozkových struktur a centrálního nervového systému, to znamená patogeneze vývoje komplikací zánětu měkkých membrán mozku bakteriálního a virového původu, je zvažován v publikacích:
- Akutní bakteriální meningitida
- Tuberkulóza mozkových blan (tuberkulózní meningitida)
- Virová meningitida
- Enterovirová meningitida
- Serózní meningitida
- Hnisavá meningitida
Například mechanismus akumulace mozkomíšního moku (likvoru) v mozkových komorách (hydrocefalus nebo kapavka mozku) u bakteriální - včetně tuberkulózní - meningitidy se vysvětluje tím, že odtok mozkomíšního moku poté, co opustí 4. Mozkové komoře je zabráněno blokádou exsudátu klků arachnoidálních (arachnoidálních) membrán mozku ve středních a laterálních foramens (foramina Magendie a Luschka) subarachnoidálního prostoru.
A hydrocefalus, otoky a ložiskové hnisavé infiltráty mozkových tkání vedou k jejich nekróze a způsobují bolesti hlavy, problémy se zrakem a pamětí, křeče, zhoršenou koordinaci atd.
Symptomy komplikace meningitidy
Při komplikacích meningitidy se příznaky objevují v důsledku povahy, lokalizace a stupně poškození buněk membrán a hmoty mozku - po vymizení akutního zánětu a příznaků meningeálního syndromu . I když první známky toho, že onemocnění způsobí komplikace a dlouhodobé následky, se mohou objevit již v akutní fázi. Jedná se o tíhu v hlavě a špatně kontrolovanou cefalgii , stejně jako zvýšený intrakraniální tlak (nitrolební hypertenze) , který se projevuje nevolností a zvracením, záchvaty pocení, celkovou slabostí, diplopií (dvojité vidění), zatemněním vědomí a může vést k tvorba mozkové kýly.[4]
Záchvaty jsou jedním z klinických projevů bakteriální meningitidy, a když k nim dojde během prvních tří dnů a je obtížné je potlačit, pacient se s největší pravděpodobností nevyhne přetrvávajícím neurologickým komplikacím.
Kromě hydrocefalu se mohou četné systémové a neurologické komplikace bakteriální meningitidy, včetně komplikací meningokokové a pneumokokové meningitidy, projevovat jako:
- edém mozku ;[5]
- zhoršená koordinace pohybů a rovnováhy - vestibulo-ataktický syndrom ;[6]
- křeče a záchvaty epilepsie ;[7]
- částečná nebo úplná neurosenzorická (senzoneurální) ztráta sluchu spojená s paralýzou VIII páru hlavových nervů (n. Vestibulocochlearis);[8]
- zhoršení nebo ztráta zraku v důsledku zánětu zrakového nervu (II pár hlavových nervů - n. Opticus);[9]
- poruchy řeči - bulbární dysartrie ;[10]
- problémy s pamětí a koncentrací, indikující kognitivní poruchy;[11]
- tvorba výpotku mezi arachnoidální a dura mater - subdurální empyém , [12], který může vést k mozkovému abscesu , [13]a u mykotické kryptokokové meningitidy ke kryptokokům;[14]
- šíření zánětu do mozkové tkáně vedoucí k meningoencefalitidě, která často způsobuje nevratné poškození mozku;
- meningeální mozkové kóma .
Existují takové komplikace tuberkulózní meningitidy jako bazální adhezivní nebo optochiasmatická arachnoiditida s křečemi a poškozením zraku v důsledku poškození zrakového nervu a jeho membrán; tvorba nádorového granulomatózního útvaru v mozku - meningeální tuberkulom; arteritida (zánět stěn) malých nebo velkých cév. [15]Jak lékaři vysvětlují, rozsáhlé cévní komplikace u pacientů s meningeálními lézemi způsobenými Mycobacterium tuberculosis vznikají v důsledku mozkového infarktu (jako je ischemická cévní mozková příhoda) v oblasti středních mozkových a bazilárních tepen, mozkového kmene a mozečku. Jejich následky se projevují neurologickými poruchami, které se mohou časem snižovat.
I když je rozvoj mozkové hypertenze při zánětu mozkových blan virového původu méně častý než u bakteriální infekce, mohou se v akutní fázi onemocnění objevit komplikace virové meningitidy v podobě hydrocefalu a mozkového edému. Ale jak se stav zlepšuje, rizika dlouhodobých následků se snižují, ale stále se rozvíjejí. A to jsou meningoencefalitida, kmenová encefalitida, zánět myokardu (srdečního svalu), ochablé obrny a svalová slabost, záchvatovité bolesti hlavy, poruchy spánku a paměti, mírné kognitivní poruchy.
Komplikace a důsledky
Mezi hlavní komplikace purulentní meningitidy [16], [17]patří:
- hydrocefalus a mozkový edém;
- poškození hlavových nervů s částečnou obrnou (parézou) končetin, porucha řeči, snížené vnímání zrakových signálů;
- rozvoj zánětu stěn mozkových komor - ventrikulitida ;[18]
- trombóza mozkových cév a mozkový infarkt;[19]
- empyém a abscesy mozku;
- cerebrální atrofie;
- septikémie a sepse s rychlým rozvojem septického šoku a DIC u dětí (diseminovaná intravaskulární koagulace).
Kromě zvýšeného intrakraniálního tlaku, rozvoje hydrocefalického a konvulzivního syndromu, komplikace serózní meningitidy zahrnují optickou neuritidu.
Při popisu komplikací meningitidy u dětí praktici a vědci poznamenávají, že u novorozenců vede k vážným následkům v asi 20-50% případů. Nejčastějšími komplikacemi jsou kapavka, ztráta sluchu a zraku, déletrvající křeče, epilepsie, útlum psychomotorického vývoje a dysfunkce mozkových struktur .
U starších dětí jsou na pozadí mozkového edému a hydracefalie (které se mohou vyvinout na počátku onemocnění nebo několik týdnů po diagnóze bakteriální meningitidy) možné dysfunkce řečového aparátu v důsledku poškození hlavových nervů a ložiskového neurologického deficitu.; hemiparéza, mentální změny a kognitivní pokles.[20]
Diagnostika komplikace meningitidy
Na diagnostice komplikací meningitidy se podílejí lékaři různých specializací, povinné je však studium neuropsychické sféry každého pacienta.[21]
Mezi hlavní testy patří krevní test - obecný, biochemický, na hladinu protilátek; rozbor mozkomíšního moku .
Pomocí počítačové a/nebo magnetické rezonance (MRI) mozku se provádí instrumentální diagnostika komplikací meningitidy jakékoli etiologie. Uplatňuje se také ultrazvuková echoencefalografie a elektroencefalografie ; s problémy se sluchem se uchylují k tympanometrii a elektrokochleografii atd.[22]
Diferenciální diagnostika
Diferenciální diagnostika může být vyžadována zejména k identifikaci dalších patogenetických faktorů existujících symptomů, například mozkových nádorů.
Kdo kontaktovat?
Léčba komplikace meningitidy
I přes vysokou mortalitu je pro zlepšení terapeutických výsledků zásadní adekvátní řešení systémových a neurologických komplikací a agresivní antimikrobiální terapie v léčbě meningitidy.
Takže při léčbě mozkového edému je nutné: sledování respiračních funkcí a úrovně intrakraniálního tlaku, řízená hyperventilace plic, zavedení roztoku
Osmotické diuretikum (Manitol) a intravenózní injekce kortikosteroidů. Rozsáhlý mozkový edém lze řešit i chirurgicky drenáží mozkových komor (dekompresivní kraniotomie).
Léčba mírného hydrocefalu může zahrnovat medikamentózní terapii diuretiky a steroidy, ale ve své obstrukční formě se uchýlí k drenáži CSF, kterou lze provést dočasným nebo trvalým umístěním ventrikulárního (ventrikulo-peritoneálního) zkratu nebo pomocí endoskopické ventrikulostomie třetího mozková komora.
Pokud je dutina mozkového abscesu chirurgicky přístupná, pak se provádí i jeho drenáž.
Při přetrvávajících křečích se používají antikonvulziva - antiepileptika (Karbamazepin, Fenytoin, Gabapentin aj.).
Logopedi se zabývají poruchami řeči, dále se k léčbě bulbární dysartrie používají nootropika – léky související s neurometabolickými stimulancii: Piracetam, Ceriton, Finlepsin aj.
Kochleární implantáty se používají ke zlepšení sluchu.[23]
Prevence
K prevenci neurologických komplikací bakteriální meningitidy je nejúčinnější primární prevence infekcí: epidemický dozor a očkování dětí proti meningokokům séroskupin A a C, Haemophilus influenzae, očkování proti pneumokokové infekci , očkování proti meningokokové infekci .
Předpověď
Je obtížné předvídat výsledek systémových a neurologických komplikací meningitidy jakékoli etiologie, vzhledem k poměrně vysoké úmrtnosti tohoto onemocnění – až 30 %.

