Lékařský expert článku
Nové publikace
Nodulární periarteritida
Naposledy posuzováno: 13.05.2022

Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
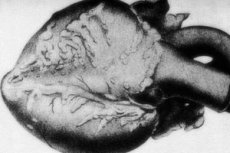
Vzácná patologie - periarteritis nodosa - je doprovázena lézemi arteriálních cév středního a malého kalibru. V cévních stěnách dochází k procesům dezorganizace pojivové tkáně, zánětlivé infiltraci a sklerotickým změnám, jejichž výsledkem jsou jasně vyznačená aneuryzmata.[1]
Jiné názvy onemocnění: polyarteritida , nekrotizující arteritida, panarteritida.
Epidemiologie
Periarteritis nodosa je systémová patologie, nekrotizující vaskulitida, poškozující střední a malé arteriální cévy svalového typu. Nejčastěji se onemocnění šíří na kůži, ledviny, svaly, klouby, periferní nervový systém, trávicí trakt a další orgány, méně často do plic. Patologie se většinou projevuje zpočátku celkovými příznaky (horečka, celkové zhoršení pohody), pak se přidávají specifičtější příznaky.
Nejběžnějšími metodami pro diagnostiku onemocnění jsou biopsie a arteriografie.
Nejpřijatelnějšími léky pro léčbu jsou glukokortikoidy a imunosupresiva.
Četnost záchytu periarteritis nodosa je od dvou do třiceti případů na 1 milion pacientů.
Průměrný věk pacientů je 45-60 let. Muži jsou častěji nemocní (6:1). U žen se onemocnění vyskytuje častěji podle astmatického typu s rozvojem bronchiálního astmatu a hypereozinofilie.
Přibližně 20 % pacientů s diagnózou periarteritis nodosa má hepatitidu (B nebo C).[2], [3]
Příčiny periarteritis nodosa
Vědci zatím nenašli jasnou příčinu rozvoje periarteritis nodosa. Rozlišují se však následující hlavní spouštěče onemocnění:
- reakce na léky;
- perzistentní virová infekce (hepatitida B).
Odborníci sestavili poměrně působivý seznam léků, které se podílejí na rozvoji periarteritis nodosa. Mezi tyto léky:
- beta-laktamová antibiotika;
- makrolidové přípravky;
- sulfa léčiva;
- chinolony;
- antivirová činidla;
- séra a vakcíny;
- selektivní inhibitory zpětného vychytávání serotoninu (fluoxetin);
- antikonvulziva (fenytoin);
- Levodopa a Carbidopa;
- thiazidy a kličková diuretika;
- Hydralazin, propylthiouracil, minocyklin atd.
Každý třetí nebo čtvrtý pacient s periarteritis nodosa měl povrchový antigen hepatitidy B (HBsAg) nebo s ním imunokomplexy. Byly také stanoveny další antigeny hepatitidy B (HBeAg) a protilátky proti antigenu HBcAg vzniklé během replikace viru. Je pozoruhodné, že výskyt periarteritis nodosa ve Francii v posledních desetiletích výrazně poklesl díky plošnému očkování proti hepatitidě B.[4]
Přibližně jeden z deseti pacientů má také virus hepatitidy C, ale vědci zatím neprokázali složitost tohoto vztahu. „V podezření“ jsou i další virové infekce: virus lidské imunodeficience, cytomegalovirus, viry zarděnek a Epstein-Barrové, T-lymfotropní virus typu I, parvovirus B-19 atd.
Jsou zde všechny předpoklady pro navržení účasti očkování proti hepatitidě B a chřipce na vzniku periarteritis nodosa.
Dalším navrhovaným faktorem je genetická predispozice, která také vyžaduje důkazy a další studie.[5]
Rizikové faktory
Periarteritis nodosa je málo prozkoumané onemocnění, ale již nyní ji odborníci považují za polyetiologickou, protože na jejím vzniku se může podílet mnoho příčin a faktorů. Často se zjistí souvislost s fokálními infekcemi: streptokokové, stafylokokové, mykobakteriální, plísňové, virové atd. Významnou roli hraje přecitlivělost člověka na některé léky, např. Na antibiotika a sulfonamidy. V mnoha případech se však ani při důkladné diagnostice nepodaří zjistit etiologický faktor.[6]
Zde jsou některé z rizikových faktorů, o kterých dnes lékaři vědí:
- věková kategorie nad 45 let, stejně jako děti od 0 do 7 let (genetický faktor);
- náhlé změny teploty, hypotermie;
- nadměrné vystavení ultrafialovému záření, zneužívání spálení sluncem;
- nadměrné fyzické a duševní přetížení;
- jakékoli škodlivé účinky, včetně traumatu nebo chirurgického zákroku;
- hepatitida a další onemocnění jater;
- metabolické poruchy, diabetes mellitus;
- hypertenze;
- podání vakcín a perzistence HbsAg v krevním séru.
Patogeneze
Patogeneze výskytu periarteritis nodosa spočívá ve vytvoření hyperalergické reakce těla na vliv etiologických faktorů, ve vývoji autoimunitní reakce typu antigen-protilátka (zejména na stěny krevních cév)., při tvorbě imunokomplexů.
Protože endoteliální buňky jsou vybaveny receptory pro IgG Fc fragment s první komplementovou frakcí Clq, jsou mechanismy interakce mezi imunokomplexy a stěnami cév usnadněny. V cévních stěnách dochází k ukládání imunokomplexů, což vede k rozvoji imunitního zánětlivého procesu.
Vzniklé imunokomplexy stimulují komplement, což vede k poškození stěn a tvorbě chemotaktických složek, které přitahují neutrofily do poškozené oblasti.[7]
Neutrofily plní fagocytární funkci ve vztahu k imunokomplexům, ale současně se uvolňují lysozomální proteolytické enzymy, které poškozují stěny cév. Neutrofily se navíc „lepí“ na endotel a v přítomnosti komplementu uvolňují aktivní kyslíkové radikály, které vyvolávají poškození cév. Současně se potencuje endoteliální uvolňování faktorů podporujících zvýšenou srážlivost krve a tvorbu krevních sraženin v postižených cévách.[8]
Symptomy periarteritis nodosa
Periarteritis nodosa se projevuje jako běžné nespecifické projevy: člověk má trvale zvýšenou teplotu, postupně hubne, znepokojuje bolesti svalů a kloubů.
Zvýšení teploty ve formě přetrvávající horečky je charakteristické pro 98–100 % případů: teplotní křivka je nesprávného typu, na antibiotickou terapii nereaguje, ale léčba kortikosteroidy je účinná. Teplota se může následně normalizovat na pozadí vývoje patologie více orgánů.
Vyhublost pacientů je patognomická. U některých pacientů se hmotnost během několika měsíců sníží o 35-40 kg. Stupeň hubenosti přitom převyšuje u onkopatologií.
Bolest ve svalech a kloubech je zvláště charakteristická pro počáteční fázi nodulární periarteritidy. Bolestivost zvláště často postihuje velké klouby a lýtkové svaly.[9]
Patologie více orgánů jsou rozděleny do několika typů, které určují příznaky onemocnění:
- Při poškození ledvinových cév (a k tomu dochází u většiny pacientů) dochází ke zvýšení krevního tlaku. Hypertenze je perzistentní, perzistentní, způsobuje těžký stupeň retinopatie. Je možná ztráta zrakové funkce. Analýza moči odhalí proteinurii (až 3 g/den), mikro nebo makrohematurii. V některých případech céva expandovaná aneuryzmatem praskne a vytvoří perirenální krvácení. Selhání ledvin se rozvíjí během prvních tří let onemocnění.
- Při poškození cév v dutině břišní se příznaky objevují již v časném stadiu periarteritis nodosa. Hlavními příznaky jsou difuzní bolesti břicha, přetrvávající a progresivní. Zaznamenávají se dyspeptické poruchy: průjem smíšený s krví až desetkrát denně, vyhublost, záchvaty nevolnosti a zvracení. Pokud dojde k ulcerózní perforaci, rozvinou se známky akutní peritonitidy. Hrozí gastrointestinální krvácení.
- Při porážce koronárních cév není bolest v srdci typická. Dochází k infarktům, většinou maloohniskového charakteru. Fenomény kardiosklerózy se rychle zvyšují, což má za následek výskyt arytmií, známky srdeční nedostatečnosti.
- Při postižení dýchacího systému se nalézá bronchospasmus, hypereozinofilie a eozinofilní infiltráty v plicích. Charakteristická je tvorba vaskulárního zánětu plic: onemocnění je doprovázeno kašlem, slabým výtokem sputa, méně často - hemoptýzou, zhoršenou příznaky nedostatečné respirační funkce. Na rentgenovém snímku je zobrazen ostře zesílený cévní obrazec ve formě městnavé plíce, infiltrace plicní tkáně (hlavně v bazální oblasti).
- Když je periferní nervový systém zapojen do procesu, je zaznamenána asymetrická poly a mononeuritida. Pacient se obává silné bolesti, necitlivosti, někdy svalové slabosti. Častěji jsou postiženy nohy, méně často paže. U některých pacientů se rozvine polymyeloradikuloneuritida, paréza nohou a rukou. Často se podél kmenů krevních cév, vředů a ložisek nekrózy kůže nacházejí zvláštní uzliny. Možná nekróza měkkých tkání a rozvoj gangrenózních komplikací.
První známky
Počáteční klinický obraz periarteritis nodosa se projevuje jako horečka, pocit velké únavy, zvýšené noční pocení, ztráta chuti k jídlu a vyhublost, svalová slabost (zejména na končetinách). U mnoha pacientů se objeví bolesti svalů, doprovázené fokální ischemickou myozitidou a bolestmi kloubů. Postižené svaly ztrácejí sílu, je možný rozvoj zánětlivých procesů v kloubech.[10]
Závažnost prvních příznaků je různá, což závisí ve větší míře na tom, který orgán nebo orgánový systém je postižen:
- porážka periferního nervového systému se projevuje motorickými a senzorickými poruchami ulnárního, středního a peroneálního nervu, je také možné vyvinout distální symetrickou polyneuropatii;
- centrální nervový systém reaguje na patologii bolestmi hlavy, mrtvice (ischemické a hemoragické) jsou méně časté na pozadí vysokého krevního tlaku;
- poškození ledvin se projevuje arteriální hypertenzí, poklesem denního množství moči, urémií, celkovými změnami v močovém sedimentu, výskytem krve a bílkovin v moči při absenci buněčných odlitků, bolestmi zad a v těžkých případech příznaky selhání ledvin;
- zažívací trakt se projevuje bolestí jater a břicha, nevolností, zvracením, průjmem, příznaky malabsorpce, perforací střeva a zánětem pobřišnice;
- ze strany srdce nemusí být žádné patologické příznaky nebo se objevují příznaky srdečního selhání;
- na kůži je žilo reticularis, zarudlé bolestivé uzliny, vyrážka ve formě váčků nebo váčků, oblasti nekrózy a ulcerózní léze;
- genitálie jsou postiženy typem orchitidy, varlata se stávají bolestivými.
Poškození ledvin u nodulární periarteritidy
Ledviny jsou postiženy u více než 60 % pacientů s periarteritis nodosa. Navíc ve více než 40 % případů je lézí selhání ledvin.
Pravděpodobnost rozvoje poruch ledvin závisí na pohlaví a věkové kategorii pacientů, na přítomnosti patologií kosterního svalstva, chlopenního systému srdce a periferního nervového systému, na typu průběhu a fázi onemocnění, na přítomnost antigenu virové hepatitidy a kardiovaskulární hodnoty.
Rychlost rozvoje nefropatie je přímo určena hladinou C-reaktivního proteinu a revmatoidního faktoru v krvi.
Renální poruchy u periarteritis nodosa jsou způsobeny stenózou a výskytem mikroaneuryzmat renálních cév. Stupeň patologických změn koreluje se závažností poruch nervového systému. Je třeba si uvědomit, že poškození ledvin dramaticky snižuje šance pacientů na přežití. Tato problematika vlivu některých poruch renálních funkcí na průběh periarteritis nodosa však není dostatečně prozkoumána.
Zánětlivý proces se obvykle rozšiřuje na interlobární arteriální cévy a méně často na arterioly. Předpokládá se, že glomerulonefritida není charakteristická pro periarteritis nodosa a vyskytuje se hlavně na pozadí mikroskopické angiitidy.
Rychlé zhoršení selhání ledvin je způsobeno četnými srdečními infarkty v ledvinách.[11]
Srdeční selhání
Obraz porážky kardiovaskulárního aparátu je zaznamenán v každém druhém případě z deseti. Patologie se projevuje hypertrofickými změnami v levé komoře, zvýšenou srdeční frekvencí a srdečními arytmiemi. Zánět koronárních cév u periarteritis nodosa může vyvolat výskyt anginy pectoris a rozvoj infarktu myokardu.
U makropreparátů se ve více než 10 % případů nachází nodulární ztluštění typu růžence v průměru od několika milimetrů do několika centimetrů (až 5,5 cm v případě poškození velkých cévních kmenů). Na řezu je patrné aneuryzma, často s trombotickou výplní. Konečnou diagnostickou roli hraje histologie. Typickým znakem periarteritis nodosa je polymorfní vaskulární léze. Existuje kombinace různých typů dezorganizace pojivové tkáně:[12]
- otok sliznice, fibrinoidní změny s další sklerózou;
- zúžení vaskulárního lumen (až do obliterace), tvorba krevních sraženin, aneuryzmata, v těžkých případech - prasknutí krevních cév.
Cévní změny se stávají spouštěčem rozvoje nekrózy, atrofických a sklerotických procesů, krvácení. Někteří pacienti mají flebitidu.
U srdce se nachází atrofie tukové vrstvy epikardu, hnědá dystrofie myokardu a u hypertenze hypertrofie levé komory. S koronárními lézemi se rozvíjí fokální nekróza myokardu, dystrofie a atrofie svalových vláken. Infarkt myokardu je poměrně vzácný – především kvůli tvorbě kolaterálního průtoku krve. Trombovaskulitida se nachází v kmenech koronárních tepen.[13]
Kožní projevy periarteritis nodosa
Kožní známky onemocnění jsou pozorovány u každého druhého pacienta s periarteritis nodosa. Často se výskyt vyrážky stává prvním nebo jedním z prvních příznaků porušení. Typické příznaky jsou:
- vezikulární a bulózní vyrážka;
- vaskulární papulo-petechiální purpura;
- někdy - vzhled subkutánních nodulárních prvků.
Obecně jsou kožní projevy periarteritis nodosa heterogenní a rozmanité. Obecné znaky mohou být:
- povaha vyrážky je zánětlivá;
- vyrážka je symetrická;
- existuje sklon k otokům, nekrotickým změnám a krvácení;
- v počáteční fázi je vyrážka lokalizována v oblasti dolních končetin;
- je zaznamenán evoluční polymorfismus;
- existuje souvislost s již existujícími infekcemi, léky, teplotními změnami, alergickými procesy, autoimunitními patologiemi, poruchou žilního oběhu.
Kožní léze se liší co do rozmanitosti, od makul, uzlů a purpury až po nekrózy, vředy a eroze.
Nodulární periarteritida u dětí
Juvenilní polyarteritida je forma polyarteritis nodosa, která se vyskytuje převážně u dětských pacientů. Tato varianta průběhu onemocnění se vyznačuje hyperergickou složkou, je poškozena většina periferních cév, je značné riziko rozvoje tromboangiitidových komplikací ve formě nekrózy suché tkáně, gangrenózních procesů. Viscerální poruchy jsou poměrně slabé a neovlivňují výsledek patologie, ale existuje tendence k dlouhému průběhu s periodickými recidivami.
Klasická forma juvenilní polyarteriitidy má těžký průběh: zaznamenává se poškození ledvin, vysoký krevní tlak, abdominální ischemie, cerebrální cévní krize, záněty koronárních cév, plicní vaskulitida a četné mononeuritidy.
Mezi příčiny onemocnění jsou považovány především alergické a infekční faktory. Klasická forma periarteritis nodosa je spojena s virovou infekcí hepatitidy B. Často je nástup onemocnění zaznamenán spolu s akutními respiračními virovými infekcemi, zánětem středního ucha a tonzilitidou, o něco méně často se zavedením vakcín nebo medikamentózní terapie. Není vyloučena ani genetická predispozice: často se u přímých příbuzných nemocného dítěte vyskytují revmatologické, alergické nebo cévní patologie.
Výskyt periarteritis nodosa v dětství není znám: onemocnění je diagnostikováno velmi zřídka.
Patogeneze je často způsobena imunokomplexními procesy se zvýšením aktivity komplementu a akumulací leukocytů v oblasti fixace imunokomplexů. K zánětlivé reakci dochází ve stěnách tepenných kmenů malého a středního kalibru. V důsledku toho se vyvíjí proliferativní-destruktivní vaskulitida, cévní řečiště je deformováno, krevní oběh je inhibován, jsou narušeny reologické a koagulační vlastnosti krve, je zaznamenána trombóza a tkáňová ischemie. Postupně se tvoří fibróza stěny, tvoří se aneuryzmata s diametrální velikostí do 10 mm.
Etapy
Periarteritis nodosa může probíhat v akutním, subakutním a chronickém recidivujícím stádiu.
- Akutní stadium je charakterizováno krátkým počátečním obdobím s intenzivní generalizací vaskulárních lézí. Průběh onemocnění je těžký již od počátku. Pacient má vysokou teplotu typu remitentní horečky, silné pocení, silné bolesti kloubů, myalgie, bolesti břicha. Při porážce periferního oběhu dochází k rychlé tvorbě širokých ložisek kožní nekrózy a rozvíjí se distální gangrenózní proces. Při poškození vnitřních orgánů jsou zaznamenány intenzivní vaskulárně-cerebrální krize, infarkt myokardu, polyneuritida a střevní nekróza. Akutní období lze vysledovat 2-3 měsíce nebo déle, až jeden rok.
- Subakutní stadium začíná postupně, zejména u pacientů s převládající lokalizací patologického procesu v oblasti vnitřních orgánů. Po několik měsíců mají pacienti subfebrilní teplotu nebo teplota periodicky stoupá na vysoké hodnoty. Objevuje se progresivní vyhublost, bolesti kloubů a hlavy. Následně dochází k akutnímu rozvoji cerebrovaskulární krize neboli břišního syndromu nebo polyneuritidy. Patologie zůstává aktivní po dobu až tří let.
- Chronické stadium lze pozorovat u akutních i subakutních chorobných procesů. U pacientů se začínají střídat období exacerbace a vymizení příznaků. Během prvních několika let dochází k relapsům každých šest měsíců, poté se remise mohou prodlužovat.
Akutní nodulární periarteritida
Akutní fáze periarteritis nodosa obvykle probíhá vážně, protože jsou postiženy některé životně důležité orgány. Hodnocení aktivity onemocnění ovlivňují kromě klinických projevů také ukazatele laboratorních změn, i když nejsou dostatečně specifické. Může dojít ke zvýšení ESR, eozinofilii, leukocytóze, zvýšení gamaglobulinů a množství CEC, snížení hladiny komplementu.
Periarteritis nodosa je charakterizována buď fulminantním průběhem, nebo periodickými akutními fázemi na pozadí konstantní progrese patologie. Smrtelný konec může nastat téměř kdykoli při rozvoji renálního nebo kardiovaskulárního selhání, poškození trávicího traktu (život ohrožující je zejména perforovaný střevní infarkt). Poruchu ledvin, srdce a centrálního nervového systému často prohlubuje přetrvávající arteriální hypertenze, která vede k závažným pozdním komplikacím, které mohou způsobit i smrt pacienta. Bez léčby se pětileté přežití odhaduje na asi 13 %.[14]
Komplikace a důsledky
Závažnost stavu pacientů a pravděpodobnost komplikací je způsobena stálým zvyšováním krevního tlaku až na 220/110-240/170 mm Hg. Umění.
Aktivní stadium onemocnění často končí poruchami prokrvení mozku. Progrese patologie vede k tomu, že hypertenze se stává maligní, dochází k otoku mozku, u některých pacientů se vyvíjí chronické selhání ledvin, mozkové krvácení a ruptura ledvin.
Často se tvoří renální syndrom, vzniká ischemie juxtaglomerulárního renálního aparátu a dochází k narušení mechanismu systému renin-angiotenzin-aldosteron.
Na straně trávicího traktu je zaznamenán vývoj lokálních a difuzních vředů, ložisek nekrózy a střevní gangrény, zánětu slepého střeva. Pacienti mají syndrom intenzivní bolesti břicha, může se vyvinout střevní krvácení, objevují se známky peritoneálního podráždění. Intraintestinální zánětlivá onemocnění nemají histologické známky ulcerózní kolitidy. Může dojít k vnitřnímu krvácení, pankreatitidě s pankreatonkrózou, infarktu sleziny a jater.
Poškození nervového systému může být komplikováno rozvojem cévní mozkové krize, která se projevuje náhle, bolestí hlavy a zvracením. Pak pacient ztrácí vědomí, jsou zaznamenány klonické a tonické křeče, náhlá hypertenze. Po záchvatu se často objevují léze v mozku, které jsou doprovázeny paralýzou pohledu, diplopií, nystagmem, asymetrií obličeje a zrakovým postižením.
Obecně platí, že periarteritis nodosa je život ohrožující patologie a vyžaduje co nejčasnější diagnózu a agresivní trvalou léčbu. Pouze za takových podmínek je možné dosáhnout stabilní remise a vyhnout se rozvoji závažných nebezpečných následků.
Výsledek nodulární periarteritidy
U více než 70 % pacientů s periarteritis nodosa dochází během prvních 60 dnů od začátku onemocnění ke zvýšení krevního tlaku a rozvoji známek progresivního selhání ledvin. Je možné poškození nervového systému se zachováním citlivosti, ale omezením motorické aktivity.
Cévy břišní dutiny se mohou zanítit, což má za následek silné bolesti břicha. Nebezpečnými komplikacemi se často stávají vředy žaludku a střev, nekróza žlučníku, perforace a zánět pobřišnice.
Koronární cévy jsou postiženy méně často, ale je také možný následující výsledek: u pacientů se rozvine infarkt myokardu. Při poškození krevních cév dochází k mrtvicím.
Při absenci léčby téměř všichni pacienti umírají během prvních několika let od nástupu patologie. Nejčastější problémy vedoucí ke smrti: rozsáhlá arteritida, infekční procesy, infarkt, mrtvice.
Diagnostika periarteritis nodosa
Diagnostická opatření začínají sběrem stížností od pacienta. Zvláštní pozornost je věnována přítomnosti vyrážky, tvorbě nekrotických ložisek a ulcerózních kožních lézí, bolesti v oblasti vyrážky, kloubů, těla, končetin, svalů a také celkové slabosti.
Externí vyšetření kůže a kloubů je povinné, posuzuje se umístění vyrážek a zóna bolestivosti. Léze jsou pečlivě prohmatány.
K posouzení úrovně aktivity onemocnění se provádějí laboratorní testy:
- obecný klinický podrobný krevní test;
- obecný terapeutický biochemický krevní test;
- hodnocení hladiny sérových imunoglobulinů v krvi;
- studium hladiny komplementu s jeho frakcemi v krvi;
- stanovení koncentrace C-reaktivního proteinu v krevní plazmě;
- stanovení revmatoidního faktoru;
- celkové vyšetření močové tekutiny.
Při periarteritis nodosa se v moči nachází hematurie, cylindrurie a proteinurie. Krevní test odhalí neutrofilní leukocytózu, anémii a trombocytózu. Biochemický obraz představuje nárůst frakcí γ a α2-globulinů, fibrinu, kyselin sialových, seromukoidu, C-reaktivního proteinu.
K objasnění diagnózy se provádí instrumentální diagnostika. Provádí se zejména muskuloskeletální biopsie: v biomateriálu odebraném z bérce nebo přední břišní stěny jsou nalezeny zánětlivé infiltráty a nekrózní zóny ve stěnách cév.
Periarteritis nodosa je často doprovázena aneuryzmatickými vaskulárními změnami, které jsou viditelné při vyšetření fundu.
Dopplerovský ultrazvuk ledvinových cév pomáhá určit jejich stenózu. Prostý rentgen hrudníku vizualizuje zvýšení vzoru plic a porušení jeho konfigurace. Kardiopatii lze odhalit elektrokardiogramem a ultrazvukovým vyšetřením srdce.
Mikropreparát, který lze použít ke studiu, je mezenterická tepna v exsudativním nebo proliferativním stadiu arteritidy, podkoží, n. Suralis a svaly. Vzorky jater a ledvin mohou vykazovat falešně negativní výsledek kvůli chybě odběru. Navíc taková biopsie může způsobit krvácení z nediagnostikovaných mikroaneuryzmat.
Makropreparát ve formě vyříznuté patologicky změněné tkáně je fixován v roztoku ethanolu, chlorhexidinu, formalínu k dalšímu histologickému vyšetření.
Biopsie tkáně, která není postižena patologií, je nepraktická, protože periarteritis nodosa má fokální charakter. K biopsii se proto odebírá tkáň, jejíž léze je potvrzena klinickou studií.
Pokud je klinický obraz minimální nebo chybí, pak elektromyografie a postupy hodnocení nervového vedení mohou identifikovat oblast navrhované biopsie. V případě poškození kůže je vhodnější odstranit biomateriál z hlubokých vrstev nebo PZhK, vyjma povrchových vrstev (prokazují chybné indikátory). Testikulární biopsie je také často nevhodná.
Diagnostická kritéria
Diagnóza nodulární periarteritidy se provádí na základě údajů o anamnéze, charakteristických příznaků, výsledků laboratorní diagnostiky. Stojí za zmínku, že změny v laboratorních parametrech jsou nespecifické, protože odrážejí především fázi aktivity patologie. Vzhledem k tomu odborníci rozlišují následující diagnostická kritéria pro onemocnění:
- Bolesti svalů (zejména dolních končetin), celková slabost. Difuzní myalgie, která neovlivňuje oblast dolní části zad a ramen.
- Bolest ve varlatech, nesouvisející s infekčními procesy nebo traumatickými poraněními.
- Nerovnoměrná cyanóza na kůži končetin a těla, jako liveo reticularis.
- Ztráta hmotnosti o více než 4 kg, která není spojena s dietami a jinými dietními změnami.
- Polyneuropatie nebo mononeuritida se všemi neurologickými příznaky.
- Zvýšení diastolického krevního tlaku nad 90 mm Hg. Umění.
- Zvýšení hladiny močoviny v krvi (více než 14,4 mmol/l – 40 mg %) a kreatininu (více než 133 μmol/l – 1,5 mg %), které nesouvisí s dehydratací nebo obstrukcí močových cest.
- Přítomnost HBsAg nebo odpovídajících protilátek v krvi (virová hepatitida B).
- Cévní změny na arteriogramu ve formě aneuryzmat a uzávěrů viscerálních arteriálních cév, bez souvislosti s aterosklerotickými změnami, fibromuskulárními dysplastickými procesy a jinými nezánětlivými patologiemi.
- Detekce granulocytární a mononukleární buněčné infiltrace cévních stěn při morfologické diagnostice biomateriálu odebraného z arteriálních cév malého a středního kalibru.
Potvrzení alespoň tří kritérií umožňuje stanovit diagnózu periarteritis nodosa.
Klasifikace
Neexistuje žádná obecně uznávaná klasifikace nodulární periarteritidy. Specialisté obvykle systematizují onemocnění podle etiologických a patogenetických znaků, podle histologických znaků, závažnosti průběhu a klinického obrazu. Naprostá většina praktiků používá morfologickou klasifikaci založenou na klinických změnách tkání, na hloubce lokalizace a kalibru poškozených cév.
Rozdělují se následující klinické typy onemocnění:
- Klasická varianta (renálně-viscerální, renálně-polyneuritická) se vyznačuje poškozením ledvin, centrálního nervového systému, periferního nervového systému, srdce a trávicího traktu.
- Monoorgano-nodulární varianta - mírný typ patologie, projevující se visceropatií.
- Dermatotrombangická varianta je pomalu progredující forma, která je doprovázena zvýšením krevního tlaku, rozvojem neuritidy a zhoršeným periferním průtokem krve v důsledku výskytu uzlů podél cévního lumenu.
- Plicní (astmatická) varianta – projevuje se změnami na plicích, průduškové astma.
Podle mezinárodní klasifikace ICD-10 zaujímá nodulární vaskulární zánět třídu M30 s následujícím rozdělením:
- M30.1 - alergický typ s poškozením plic.
- M30.2 - juvenilní typ.
- M30.3 - změny ve slizničních tkáních a ledvinách (Kawasakiho syndrom).
- M30.8 - ostatní podmínky.
Podle povahy průběhu nodulární periarteritidy se dělí následující formy patologie:
- Fulminantní forma je maligní proces, při kterém jsou postiženy ledviny, vzniká trombóza střevních cév, nekróza střevních kliček. Prognóza je zvláště negativní, pacient umírá do jednoho roku od propuknutí onemocnění.
- Rychlá forma nepostupuje příliš rychle, ale jinak má mnoho společného s fulminantním průběhem. Přežití je špatné, pacienti často umírají na náhlou rupturu renální tepny.
- Recidivující forma je charakterizována zastavením chorobného procesu v důsledku léčby. Růst patologie se však obnoví se snížením dávkování léků nebo pod vlivem jiných provokujících faktorů - například na pozadí vývoje infekčně-zánětlivého procesu.
- Pomalá forma je nejčastěji tromboangitická. Rozšiřuje se do periferních nervů a vaskulatury. Onemocnění může postupně nabývat na intenzitě v průběhu desetiletí nebo i více, pokud nedojde k závažným komplikacím. Pacient se stává invalidním, potřebuje neustálou průběžnou léčbu.
- Benigní forma je považována za nejmírnější variantu periarteritis nodosa. Nemoc probíhá izolovaně, hlavní projevy se nacházejí pouze na kůži, existují dlouhá období remise. Míra přežití pacientů je poměrně vysoká - za předpokladu kompetentní a pravidelné terapie.
Klinická doporučení
Diagnóza periarteritis nodosa by měla být podložena příslušnými klinickými projevy a laboratorními diagnostickými údaji. Pozitivní hodnoty biopsie jsou důležité pro potvrzení onemocnění. Je nutná co nejrychlejší diagnóza: naléhavá agresivní terapie by měla být zahájena dříve, než se patologie rozšíří do životně důležitých orgánů.
Klinické příznaky u periarteritis nodosa se vyznačují výrazným polymorfismem. Příznaky onemocnění s HBV a bez HBV jsou podobné. Nejakutnější vývoj je typický pro patologii geneze léků.
Pacientům s podezřením na periarteritis nodosa je doporučeno provést histologii, která odhalí typický obraz fokální nekrotizující arteritidy se smíšenou buněčnou infiltrací v cévní stěně. Za nejvíce informativní je považována biopsie kosterních svalů. Při biopsii vnitřních orgánů se výrazně zvyšuje riziko vnitřního krvácení.
Pro stanovení taktiky léčby by pacienti s periarteritis nodosa měli být rozděleni podle závažnosti patologie a podle refrakterního typu průběhu onemocnění, který se nevyznačuje reverzním symptomatickým vývojem nebo dokonce zvýšením klinického stavu. Aktivita v reakci na jeden a půl měsíce klasické patogenetické terapie.
Diferenciální diagnostika
Periarteritis nodosa se primárně odlišuje od jiných známých systémových patologií postihujících pojivovou tkáň.
- Mikroskopická polyarteritida je forma nekrotizující vaskulitidy, která postihuje kapilární cévy, stejně jako venuly a arterioly, s tvorbou protilátek proti neutrofilům. Pro onemocnění je typický výskyt glomerulonefritidy, pozdní pozvolný vzestup krevního tlaku, rychle narůstající renální selhání, rozvoj nekrotizující alveolitidy a plicní krvácení.
- Wegenerova granulomatóza je doprovázena rozvojem tkáňově destruktivních změn. Na sliznici nosní dutiny se objevují vředy, nosní přepážka je perforovaná, plicní tkáň se rozpadá. Často jsou detekovány protilátky proti neutrofilům.
- Revmatoidní vaskulitida je charakterizována výskytem trofických ulcerativních lézí na nohou, rozvojem polyneuropatie. Při diagnostice se nutně posuzuje stupeň kloubního syndromu (přítomnost erozivní polyartritidy s porušením konfigurace kloubů), zjišťuje se revmatoidní faktor.
Kromě toho se objevují kožní projevy podobné periarteritis nodosa na pozadí septické embolie, myxomu levé síně. Je důležité vyloučit septické stavy ještě před nasazením imunosupresiv k léčbě periarteritis nodosa.
U pacientů s lymskou boreliózou (jiným názvem je borelióza) se vyskytuje kombinace příznaků jako polyneuropatie, horečka, polyartritida. K vyloučení onemocnění je nutné vysledovat epidemiologickou anamnézu. Momenty, které umožňují podezření na boreliózu, jsou následující:
- kousnutí klíšťaty;
- návštěvy přirozených ohniskových zón v období zvláštní aktivity klíšťat (pozdní jaro - začátek podzimu).
Pro stanovení diagnózy se provádí krevní test, aby se zjistila přítomnost protilátek proti boreliím.
Kdo kontaktovat?
Léčba periarteritis nodosa
Léčba by měla být co nejčasnější a prodloužená, s určením individuálního terapeutického režimu v závislosti na závažnosti klinických příznaků a stádiu periarteritis nodosa.
V akutním období je povinný klid na lůžku, což je zvláště důležité, pokud jsou patologická ložiska periarteritis nodosa lokalizována na dolních končetinách.
Přístup k léčbě je vždy komplexní, s doporučeným přídavkem cyklofosfamidu (perorálně v dávce 2 mg/kg denně), který podporuje urychlení nástupu remise a snížení frekvence exacerbací. Aby se předešlo infekčním komplikacím, Cyklofosfamid se používá pouze při absenci účinnosti Prednisolonu.
Obecně je léčba často neúčinná. Intenzita klinického obrazu může být oslabena včasným jmenováním prednisolonu v množství nejméně 60 mg / den perorálně. U dětských pacientů je vhodné předepsat normální imunoglobulin k nitrožilní aplikaci.
Kvalita léčby je hodnocena za přítomnosti pozitivní dynamiky v klinickém průběhu, se stabilizací laboratorních a imunologických hodnot a snížením aktivity zánětlivé reakce.
Doporučuje se korekce nebo radikální odstranění doprovodných patologií, které mohou nepříznivě ovlivnit průběh periarteritis nodosa. Mezi takové patologie patří ložiska chronického zánětu, diabetes mellitus, děložní fibroidy, chronická žilní insuficience atd.
Zevní léčba erozí a vředů spočívá v použití 1-2% roztoků anilinových barviv, epitelizačních mastových přípravků (Solcoseryl), hormonálních mastí, enzymových prostředků (Iruskol, Himopsin), aplikátorové aplikace Dimexidu. U uzlů aplikujte suché teplo.
Léky
Léky, které jsou účinné při léčbě periarteritis nodosa:
- Glukokortikoidy: Prednisolon 1 mg/kg 2x denně perorálně po dobu 2 měsíců, s dalším snížením dávkování na 5-10 mg/den ráno (den po dni) až do vymizení klinických příznaků. Možné nežádoucí účinky: exacerbace nebo rozvoj žaludečních a dvanáctníkových vředů, oslabená imunita, otoky, osteoporóza, zhoršená sekrece pohlavních hormonů, šedý zákal, glaukom.
- Imunosupresiva (pokud jsou glukokortikoidy neúčinné), cytostatika (Azathioprin v aktivní fázi patologie, 2-4 mg / kg denně po dobu jednoho měsíce, s dalším přechodem na udržovací dávku 50-100 mg / den po dobu jednoho a půl do dvou let), cyklofosfamid perorálně 1-2 mg/kg denně po dobu 2 týdnů s dalším postupným snižováním dávky. S intenzivním nárůstem patologického procesu jsou předepsány 4 mg / kg denně po dobu tří dnů, poté 2 mg / kg denně po dobu jednoho týdne, s postupným snižováním dávky během tří měsíců. Celková délka terapie je minimálně jeden rok. Možné nežádoucí účinky: útlak krvetvorného systému, snížená odolnost vůči infekcím.
- Pulzní terapie ve formě Methylprednisolonu 1000 mg nebo Dexamethasonu 2 mg/kg denně intravenózně po dobu tří dnů. Současně se první den podává Cyklofosfamid v dávce 10-15 mg/kg za den.
Opodstatněný je kombinovaný léčebný režim s použitím glukokortikoidů a cytostatik:
- eferentní léčba ve formě plazmaferézy, lymfocytoferézy, imunosorpce;
- antikoagulační léčba (Heparin 5 tisíc jednotek 4krát denně, Enoxiparin 20 mg denně subkutánně, Nadroparin 0,3 mg denně subkutánně;
- protidestičková léčba (pentoxifylin 200-600 mg denně perorálně nebo 200-300 mg denně intravenózně; Dipyridamol 150-200 mg denně; Reopoliglyukin 400 mg intravenózně kapat, obden, v množství 10 infuzí; Clopidogrel denně 75 mg );
- nesteroidní protizánětlivé léky, neselektivní inhibitory COX (Diclofenac 50-150 mg denně, Ibuprofen 800-1200 mg denně);
- selektivní inhibitory COX-2 (Meloxicam nebo Movalis 7,5-15 mg denně s jídlem, Nimesulid nebo Nimesil 100 mg dvakrát denně, Celecoxib nebo Celebrex 200 mg denně);
- aminocholinová činidla (Hydroxychlorochin 0,2 g denně);
- angioprotektory (Pamidin 0,25-0,75 mg třikrát denně, Xanthinol nikotinát 0,15 g třikrát denně, po dobu jednoho měsíce);
- enzymové přípravky (Wobenzym 3x denně 5 tablet po dobu 21 dnů, poté - 3x denně 3 tablety dlouhodobě);
- antivirové a antibakteriální léky;
- symptomatické léky (léky k normalizaci krevního tlaku, k normalizaci srdeční činnosti atd.);
- vazodilatátory a blokátory kalciových kanálů (např. Corinfar).
Léčba cyklofosfamidem se provádí pouze v případě silných indikací a pokud jsou glukokortikosteroidy neúčinné. Možné vedlejší účinky užívání léku: myelotoxické a hepatotoxické účinky, anémie, sterilní hemoragická cystitida, těžká nauzea a zvracení, sekundární infekce.
Terapie imunosupresivy by měla být doprovázena měsíčním sledováním krevních parametrů (celkový krevní obraz, hladina krevních destiček, aktivita sérových jaterních transamináz, alkalické fosfatázy a bilirubinu).
Systémové glukokortikosteroidy se užívají (podávají) převážně ráno, s povinným postupným snižováním dávkování a prodlužováním intervalu podávání (úvod).
Fyzioterapeutická léčba
Fyzioterapie nodulární periarteritidy je kontraindikována.
Léčba bylinami
Navzdory skutečnosti, že periarteritis nodosa je poměrně vzácná patologie, stále existují alternativní způsoby léčby této poruchy. Možnost bylinné léčby je však nutné předem dohodnout s ošetřujícím lékařem, neboť je nutné vzít v úvahu závažnost onemocnění a pravděpodobnost nežádoucích vedlejších účinků.
V časných stádiích periarteritis nodosa může být opodstatněné použití rostlinných přípravků.
- Projděte mlýnkem na maso tři střední citrony, 5 polévkových lžic. L. Hřebíček, smíchaný s 500 ml medu a nalít 0,5 litru vodky. Vše je dobře promícháno, nalito do sklenice, uzavřeno víkem a odesláno do chladničky po dobu 14 dnů. Dále se tinktura filtruje a začne brát 1 polévkovou lžíci. L. Třikrát denně, půl hodiny před jídlem.
- Zeleninová ekvivalentní směs se připraví z oddenků tansy, slaměnky a elecampane. Vezměte 1 polévkovou lžíci. L. Směs, nalijte sklenici vroucí vody, trvejte na půl hodiny. Vezměte 50 ml infuze třikrát denně před jídlem.
- Ekvivalentní směs se připraví ze sušených květů fialek, nitěných listů a sušených brusinek. Nalijte 2 polévkové lžíce. L. Směs 0,5 litru vroucí vody, trvejte na vychladnutí. Užívejte 50 ml 4x denně mezi jídly.
- Smíchejte 1 polévkovou lžíci. L. Slaměnka, pelyněk a elecampan, zalijeme 1 litrem. Vroucí vodou, trvejte na dvou hodinách. Dále se infuze filtruje a užívá se třikrát denně 100 ml.
Jednoduchým a účinným způsobem, jak posílit cévní stěny s periarteritis nodosa, je pravidelné užívání zeleného čaje. Každý den byste měli vypít 3 šálky nápoje. Dodatečně můžete užívat alkoholové tinktury z návnady nebo ženšenu, které vám pomohou zbavit se nežádoucích projevů nemoci co nejdříve. Takové tinktury lze zakoupit v každé lékárně.
Chirurgická operace
Chirurgická léčba není u periarteritis nodosa hlavní. Operace může být indikována pouze v kritickém stenózujícím stavu, klinicky způsobeném regionální ischemií, nebo při uzávěru hlavních tepenných kmenů (Takayasuova arteritida). Další indikace pro chirurgickou péči jsou:
- tromboangiitis obliterans;
- periferní gangréna a další nevratné změny v tkáních;
- subfaryngeální stenóza u Wegenerovy granulomatózy (mechanická expanze průdušnice v kombinaci s lokálním užíváním glukokortikosteroidů).
Nouzová operace je předepsána pro břišní komplikace: střevní perforace, peritonitida, střevní infarkt atd.
Prevence
Neexistuje jasná koncepce prevence periarteritis nodosa, protože skutečné příčiny onemocnění nejsou zcela známy. Rozhodně byste se měli vyvarovat vystavení faktorům, které mohou vyvolat vývoj patologie: vyhnout se hypotermii, fyzickému a psycho-emocionálnímu přepětí, vést zdravý životní styl, jíst správně, chránit se před bakteriálními a virovými infekcemi.
Když se objeví první podezřelé příznaky onemocnění, musíte co nejdříve navštívit lékaře: v tomto případě se zvyšuje šance na diagnostiku a léčbu periarteritis nodosa v počáteční fázi jejího vývoje.
Prevence exacerbací onemocnění u pacientů s remisí periarteritis nodosa se redukuje na pravidelné dispenzární pozorování, systematickou udržovací a posilující léčbu, eliminaci alergenů, prevenci samoléčby a nekontrolované medikace. Pacienti s vaskulitidou nebo periarteritis nodosa by neměli dostávat žádná séra ani být očkováni.
Předpověď
Při absenci léčby nodulární periarteriitidy dochází během pěti let k úmrtí u 95 pacientů ze sta. Naprostá většina případů úmrtí pacientů přitom nastává v prvních 90 dnech onemocnění. To se může stát, pokud je patologie nesprávně nebo předčasně diagnostikována.
Hlavními příčinami úmrtí u periarteritis nodosa jsou rozsáhlé vaskulární záněty, přidání infekčních patologií, srdeční infarkt a mrtvice.[15]
Včasné užívání glukokortikoidů zvyšuje pětileté přežití o více než polovinu. Ještě optimálnějšího účinku lze dosáhnout kombinací glukokortikosteroidů s cytostatiky. Pokud je možné dosáhnout úplného vymizení příznaků onemocnění, pak se pravděpodobnost jeho exacerbace odhaduje asi na 56-58%. Poškození páteřních struktur a mozku je považováno za nepříznivý faktor pro prognózu.[16]
Geneticky podmíněná periarteritis nodosa v dětství je zcela vyléčena asi v každém druhém případě. U 30 % dětí má nemoc trvalé vymizení příznaků na pozadí neustálé lékařské podpory. Úmrtnost v raném věku je 4%: smrt je způsobena poškozením mozkových struktur, hlavových nervů.[17]
I při příznivém výsledku vyžaduje periarteritis nodosa pravidelné revmatologické sledování. [18]Aby se předešlo recidivám, měl by si pacient dávat pozor na infekční onemocnění, náhlé změny teplot, jakékoli možnosti samoléčby. V některých případech mohou být relapsy vyprovokovány těhotenstvím nebo potratem.

