
Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Fibroelastóza
Lékařský expert článku
Naposledy posuzováno: 05.07.2025
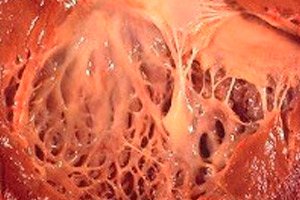
V medicíně se termín „fibroelastóza“ vztahuje ke změnám v pojivové tkáni těla pokrývající povrch vnitřních orgánů a cév, které jsou způsobeny narušením růstu elastických vláken. Současně se zaznamenává ztluštění stěn orgánů a jejich struktur, což nutně ovlivňuje fungování životně důležitých systémů těla, zejména kardiovaskulárního a dýchacího systému. To následně s sebou nese zhoršení pohody pacienta, zejména při fyzické námaze, což ovlivňuje kvalitu a délku života.
Epidemiologie
Obecně lze onemocnění doprovázená změnami pojivové tkáně, které vedou k ztluštění membrán a přepážek vnitřních orgánů, rozdělit do 2 skupin: srdeční fibroelastóza a plicní fibroelastóza. Srdeční patologie může být vrozená i získaná; u plicní formy onemocnění hovoříme o získaném onemocnění.
Plicní fibroelastóza se začíná rozvíjet ve středním věku (blíže 55–57 let), ačkoli v polovině případů je nutné hledat původ onemocnění v dětství. Charakteristické je „lehké“ období, kdy příznaky onemocnění chybí. Zároveň onemocnění nemá genderové preference a může postihnout ženy i muže stejnou měrou. Tato poměrně vzácná patologie je charakterizována změnami v tkáních pleury a parenchymu (funkčních buněk) plic, zejména v horním laloku plic. Vzhledem k tomu, že etiologie a patogeneze onemocnění zůstávají nejasné, je onemocnění klasifikováno jako idiopatická patologie. Podle lékařské terminologie se nazývá „pleuroparenchymatózní fibroelastóza“. [ 1 ]
Srdeční fibroelastóza je zobecněný název pro patologii srdečních membrán, charakterizovanou jejich ztluštěním a sníženou funkčností. Vrozené formy této patologie se vyznačují difúzním (rozsáhlým) ztluštěním vnitřní srdeční membrány. Jedná se o tenkou pojivovou tkáň, která vystýlá srdeční dutinu (její části) a tvoří její chlopně.
U dospělých pacientů je obvykle diagnostikována fokální forma onemocnění, kdy se zdá, že vnitřní povrch srdce je pokryt skvrnami silnější a silnější tkáně (může zahrnovat nejen přerostlá vlákna, ale i trombotické masy).
V polovině případů srdeční fibroelastózy dochází nejen ke ztluštění stěny orgánu, ale také chlopní (bikuspidální mitrální mezi síní a komorou stejného jména, trikuspidální aortální mezi levou komorou a aortou, plicní mezi pravou komorou a plicní tepnou). To může následně narušit funkci chlopní a způsobit zúžení arteriálního otvoru, který je již tak malý ve srovnání s jinými dutinami srdce.
V lékařské terminologii se endokardiální fibroelastóza nazývá endokardiální fibroelastóza (prenatální fibroelastóza, endokardiální skleróza, fetální endokarditida atd.). Do procesu však může být poměrně často zapojena i střední svalová vrstva srdeční membrány. [ 2 ]
Anomálie ve struktuře myokardu (svalové vrstvy srdce, tvořené kardiomyocyty), genové mutace a závažné infekční procesy mohou způsobit běžnou formu fibroelastózy, kdy je do procesu zapojen nejen endokard, ale i myokard. Obvykle se dysplastické procesy v endokardu, způsobené různými důvody, vyskytují na hranici jeho kontaktu se svalovou membránou, čímž se narušuje kontraktilita této vrstvy. V některých případech dochází dokonce k vrůstání vnitřní vrstvy do myokardu, nahrazení kardiomyocytů fibroblasty a vlákny, což ovlivňuje vodivost nervových impulzů a rytmickou práci srdce.
Stlačení cév v tloušťce srdeční membrány ztluštělým myokardem narušuje výživu myokardu (myokardiální ischemie), což může vést k nekróze tkání srdečního svalu.
Endokardiální fibroelastóza s poškozením myokardu srdce se nazývá subendokardiální nebo endomyokardiální fibroelastóza.
Podle statistik je ve většině případů tohoto vzácného onemocnění (pouze 0,007 % z celkového počtu novorozenců) diagnostikována fibroelastóza levé srdeční komory, i když v některých případech se proces šíří i do pravé komory a síní, včetně chlopní, které je oddělují.
Srdeční fibroelastóza je často doprovázena poškozením velkých koronárních cév, rovněž pokrytých pojivovou tkání. V dospělosti se často vyskytuje na pozadí progresivní cévní aterosklerózy.
Toto onemocnění je častěji registrováno v tropických afrických zemích u obyvatel s nízkou životní úrovní, což je usnadněno špatnou výživou, častými infekcemi a určitými potravinami a rostlinami konzumovanými jako potravina.
Ztluštění endokardia je pozorováno také v poslední fázi Löfflerovy fibroplastické endokarditidy, která postihuje především muže středního věku. Patogeneze tohoto onemocnění je také spojena s infekčními agens, které způsobují rozvoj těžké eozinofilie, typičtější pro vnitřní parazitární infekce. V tomto případě tkáně těla (především srdeční sval a mozek) začínají pociťovat nedostatek kyslíku (hypoxii). Navzdory podobnosti příznaků srdeční fibroelastózy a Löfflerovy fibrotické endokarditidy je lékaři považují za zcela odlišná onemocnění.
Příčiny fibroelastóza
Fibroelastóza označuje změny pojivové tkáně v životně důležitých orgánech: srdci a plicích, které jsou doprovázeny narušením funkce orgánů a odrážejí se na vzhledu a stavu pacienta. Lékaři o tomto onemocnění vědí již po celá desetiletí. Fibroelastóza vnitřní výstelky srdce (endokardu) byla popsána již na počátku 18. století a o podobných změnách v plicích se začalo diskutovat o 2 a půl století později. Lékaři však dosud nedosáhli konečné shody na příčinách patologického proliferování pojivové tkáně.
Zůstává nejasné, co přesně způsobuje narušení růstu a vývoje pojivových vláken. Vědci však identifikují určité rizikové faktory pro takové změny a považují je za možné (ale ne konečné) příčiny onemocnění.
V patogenezi plicní fibroelastózy, která je považována za onemocnění dospělých lidí, se tedy zvláštní role klade na opakující se infekční léze orgánu, které se vyskytují u poloviny pacientů. Infekce vyvolávají zánět plicní tkáně a pohrudnice a dlouhodobý zánět predisponuje k jejich fibrotické transformaci.
Někteří pacienti mají rodinnou anamnézu fibroelastózy, což naznačuje dědičnou predispozici. V jejich tělech byly nalezeny nespecifické autoprotilátky, které vyvolávají dlouhodobé zánětlivé procesy nejasné etiologie.
Existuje názor, že fibrotické změny v plicní tkáni mohou být způsobeny gastroezofageální refluxní chorobou. Tato souvislost je však s největší pravděpodobností nepřímá. Předpokládá se také, že riziko fibroelastózy je vyšší u osob trpících kardiovaskulárními onemocněními nebo plicní trombózou.
Plicní fibroelastóza v mladém a dospívajícím věku se může projevit během těhotenství. Obvykle je onemocnění skryté asi 10 let nebo déle, ale může se projevit i dříve, pravděpodobně v důsledku zvýšené zátěže těla nastávající matky a hormonálních změn, ale přesné vysvětlení zatím neexistuje. Nicméně podobný obraz vývoje onemocnění byl pozorován u 30 % vyšetřených pacientek v reprodukčním věku.
Samotné těhotenství nemůže způsobit onemocnění, ale může urychlit vývoj událostí, což je velmi smutné, protože úmrtnost na toto onemocnění je velmi vysoká a délka života s fibroelastózou je krátká.
Ve většině případů lze srdeční fibroelastózu připsat dětským onemocněním. Vrozená patologie je zjištěna v prenatálním období u 4-7měsíčního plodu, ale diagnózu lze potvrdit až po narození dítěte. V patogenezi této formy onemocnění se zvažuje několik možných negativních faktorů: infekční a zánětlivá onemocnění matky přenesená na plod, abnormality ve vývoji srdečních membrán, zhoršené prokrvení srdeční tkáně, genetické mutace, nedostatek kyslíku.
Předpokládá se, že mezi infekcemi mají viry největší patogenetický vliv na rozvoj srdeční fibroelastózy, protože se vkládají do buněk těla, ničí je a mění vlastnosti tkání. Nevytvořený imunitní systém plodu mu nemůže poskytnout ochranu před těmito patogeny, na rozdíl od imunity nastávající matky. Ta nemusí pociťovat následky virové infekce, zatímco u plodu může intrauterinní infekce vyvolat vznik různých anomálií.
Někteří vědci se domnívají, že rozhodující roli v patogenezi infekční formy fibroelastózy hraje infekce postihující plod do 7 měsíců věku. Později může způsobit pouze zánětlivá onemocnění srdce (myokarditida, endokarditida).
Anomálie ve vývoji membrán a chlopní srdce mohou být vyvolány jak zánětlivým procesem, tak nedostatečnými autoimunitními reakcemi, v důsledku čehož buňky imunitního systému začnou napadat vlastní buňky těla.
Genové mutace způsobují abnormální vývoj pojivové tkáně, protože geny obsahují informace o struktuře a chování proteinových struktur (zejména kolagenových a elastinových proteinů).
Hypoxie a ischemie srdeční tkáně mohou být důsledkem abnormálního vývoje srdce. V tomto případě hovoříme o sekundární fibroelastóze, vyvolané vrozenými srdečními vadami (VSV). Patří sem anomálie, které způsobují obstrukci (zhoršení průchodnosti srdce a jeho cév):
- stenóza nebo zúžení aorty v blízkosti chlopně,
- koarktace nebo segmentální zúžení aorty v místě spojení jejího oblouku a sestupné části,
- atrézie nebo absence přirozeného otvoru v aortě,
- nedostatečný vývoj srdeční tkáně (nejčastěji levé komory, méně často pravé komory a síní), což ovlivňuje čerpací funkci srdce.
Existuje názor, že toxikóza během těhotenství může také působit jako predisponující faktor pro fibroelastózu u plodu.
V postnatálním období může být rozvoj srdeční fibroelastózy usnadněn infekčními a zánětlivými onemocněními orgánových membrán, hemodynamickými poruchami v důsledku úrazů, vaskulární tromboembolií, krvácením do myokardu, metabolickými poruchami (zvýšená tvorba fibrinu, poruchy metabolismu bílkovin a železa: amyloidóza, hemochromatóza). Stejné důvody způsobují rozvoj onemocnění u dospělých.
Patogeneze
Pojivová tkáň je speciální tkáň lidského těla, která je součástí téměř všech orgánů, ale aktivně se nepodílí na jejich funkcích. Pojivové tkáni se připisují podpůrné a ochranné funkce. Tvoří jakousi kostru (kostru, stroma) a omezuje funkční buňky orgánu, čímž zajišťuje jeho konečný tvar a velikost. Pojivová tkáň, která má dostatečnou pevnost, také chrání buňky orgánu před ničením a poškozením, zabraňuje pronikání patogenů a s pomocí speciálních makrofágů absorbuje zastaralé struktury: odumřelé tkáňové buňky, cizí proteiny, odpadní složky krve atd.
Tuto tkáň lze nazvat pomocnou, protože neobsahuje buněčné prvky, které by zajišťovaly funkčnost toho či onoho orgánu. Nicméně její role v životě těla je poměrně velká. Pojivová tkáň, která je součástí membrán cév, zajišťuje bezpečnost a funkčnost těchto struktur, díky čemuž dochází k výživě a dýchání (trofizmu) okolních tkání vnitřního prostředí těla.
Existuje několik typů pojivové tkáně. Membrána pokrývající vnitřní orgány se nazývá řídká pojivová tkáň. Je to polotekutá, bezbarvá látka obsahující vlnitá kolagenní vlákna a rovná elastinová vlákna, mezi nimiž jsou náhodně rozptýleny různé typy buněk. Některé z těchto buněk (fibroblasty) jsou zodpovědné za tvorbu vláknitých struktur, jiné (endoteliocyty a žírné buňky) tvoří průsvitnou matrici pojivové tkáně a produkují speciální látky (heparin, histamin), další (makrofágy) zajišťují fagocytózu atd.
Druhým typem vláknité tkáně je hustá pojivová tkáň, která neobsahuje velké množství jednotlivých buněk a která se zase dělí na bílou a žlutou. Bílá tkáň se skládá z pevně uspořádaných kolagenních vláken (vazy, šlachy, periost) a žlutá tkáň se skládá z chaoticky propletených elastinových vláken s inkluzemi fibroblastů (součást vazů, membrán cév, plic).
Mezi pojivové tkáně patří také: krev, tuk, kostní a chrupavčitá tkáň, ale ty nás zatím nezajímají, protože když mluvíme o fibroelastóze, máme na mysli změny ve vláknitých strukturách. A elastická a pružná vlákna jsou obsažena pouze v řídkých a hustých pojivových tkáních.
Syntéza fibroblastů a tvorba vláken pojivové tkáně z nich je regulována na úrovni mozku. To zajišťuje stálost jejích charakteristik (pevnost, elasticita, tloušťka). Pokud je z nějakých patologických důvodů narušena syntéza a vývoj pomocné tkáně (zvýší se počet fibroblastů, změní se jejich „chování“), dochází k proliferaci silných kolagenních vláken nebo ke změně růstu elastických (zůstávají krátká, kroutí se), což vede ke změně vlastností membrány orgánu a některých vnitřních struktur pokrytých pojivovou tkání. Získávají větší než potřebnou tloušťku, stávají se hustšími, pevnějšími a nepružnějšími, připomínají vláknitou tkáň ve vazech a šlachách, jejíž protažení vyžaduje velké úsilí.
Taková tkáň se špatně roztahuje, což omezuje pohyby orgánu (automatické rytmické pohyby srdce a cév, změny velikosti plic při nádechu a výdechu), a proto dochází k narušení krevního zásobení a dýchacích orgánů, což vede k nedostatku kyslíku.
Faktem je, že zásobení těla krví je zajištěno srdcem, které funguje jako čerpadlo, a dvěma kruhy krevního oběhu. Plicní oběh je zodpovědný za zásobení krví a výměnu plynů v plicích, odkud je kyslík s průtokem krve dodáván do srdce a odtud do systémového oběhu a distribuován po celém těle, čímž zajišťuje dýchání orgánů a tkání.
Elastická membrána, omezující kontrakci srdečního svalu, snižuje funkčnost srdce, které nečerpá krev tak aktivně a s ní i kyslík. Při fibroelastóze plic je narušena jejich ventilace (oxigenace), je zřejmé, že do krve začíná vstupovat méně kyslíku, což i při normální srdeční funkci přispívá k nedostatku kyslíku (hypoxii) tkání a orgánů. [ 3 ]
Symptomy fibroelastóza
Srdeční a plicní fibroelastóza jsou dva typy onemocnění charakterizované poruchou syntézy vláken v pojivové tkáni. Mají různou lokalizaci, ale oba jsou potenciálně život ohrožující, protože jsou spojeny s progresivním nebo těžkým srdečním a respiračním selháním.
Plicní fibroelastóza je vzácný typ intersticiálního onemocnění tohoto důležitého orgánu dýchacího systému. Patří sem chronické patologie plicního parenchymu s poškozením alveolárních stěn (zánět, narušení jejich struktury a struktury), vnitřní výstelky plicních kapilár atd. Fibroelastóza je často považována za zvláštní vzácnou formu progresivní pneumonie s tendencí k fibrotickým změnám v tkáních plic a pohrudnice.
Je téměř nemožné odhalit onemocnění hned na začátku, protože se nemusí projevit asi 10 let. Toto období se nazývá jasný interval. Nástup patologických změn, které ještě neovlivňují objem plic a výměnu plynů, lze odhalit náhodně, při podrobném vyšetření plic v souvislosti s jiným onemocněním dýchacího systému nebo úrazem.
Nemoc se vyznačuje pomalým rozvojem příznaků, takže první projevy onemocnění mohou být od jeho začátku výrazně zpožděny. Příznaky se postupně zesilují.
Prvními příznaky onemocnění, kterým stojí za to věnovat pozornost, jsou kašel a zhoršující se dušnost. Takové příznaky se často stávají důsledkem předchozího respiračního onemocnění, takže mohou být dlouhodobě spojovány s nachlazením a jeho následky. Dušnost je často vnímána jako srdeční porucha nebo změny související s věkem. Koneckonců, onemocnění je diagnostikováno u lidí blížících se stáří.
Chyby se mohou dopustit jak pacienti, tak i lékaři, kteří je vyšetřují, což vede k pozdnímu odhalení nebezpečného onemocnění. Za pozornost stojí kašel, který je u fibroelastózy neproduktivní, ale není stimulován mukolytiky a expektoransy, ale je zastaven antitusiky. Dlouhodobý kašel tohoto charakteru je charakteristickým příznakem plicní fibroelastózy.
Dušnost je způsobena progresivním respiračním selháním v důsledku ztluštění alveolárních stěn a pohrudnice, snížením objemu a počtu alveolárních dutin v plicích (parenchym orgánu je na rentgenovém snímku viditelný jako plástev). Příznak se zesiluje pod vlivem fyzické námahy, nejprve významné a poté i malé. S postupem onemocnění se zhoršuje, což způsobuje invaliditu a smrt pacienta.
Progrese fibroelastózy je doprovázena zhoršením celkového stavu: hypoxie vede k slabosti a závratím, tělesná hmotnost klesá (rozvíjí se anorexie), nehtové falangy se mění na typ paliček, kůže zbledne a má nemocný vzhled.
U poloviny pacientů se objevují nespecifické příznaky, jako jsou dýchací potíže a bolest na hrudi, charakteristické pro pneumotorax (hromadění plynů v pleurální dutině). Tato anomálie se může objevit i v důsledku úrazů, primárních a sekundárních plicních onemocnění, nesprávné léčby, takže ji nelze diagnostikovat.
Srdeční fibroelastóza, stejně jako patologie prorůstání pojivové tkáně v plicích, se vyznačuje: bledou kůží, úbytkem hmotnosti, slabostí, která je často paroxysmální, dušností. Může být také pozorována přetrvávající subfebrilní teplota bez známek nachlazení nebo infekce.
U mnoha pacientů dochází ke změnám velikosti jater. Zvětšují se bez příznaků dysfunkce. Možný je také otok nohou, obličeje, paží a křížové oblasti.
Charakteristickým projevem onemocnění je narůstající oběhové selhání spojené s narušením srdeční činnosti. V tomto případě je diagnostikována tachykardie (zvýšená srdeční frekvence, často kombinovaná s arytmií), dušnost (včetně absence fyzické aktivity), cyanóza tkání (namodralé zbarvení způsobené hromaděním karboxyhemoglobinu v krvi, tj. sloučeniny hemoglobinu s oxidem uhličitým v důsledku narušeného průtoku krve, a tedy i výměny plynů).
V tomto případě se příznaky mohou objevit buď ihned po narození dítěte s touto patologií, nebo po určité době. U postižení starších dětí a dospělých se příznaky závažného srdečního selhání obvykle objevují na pozadí respirační infekce, která působí jako spouštěč. [ 4 ]
Fibroelastóza u dětí
Pokud je plicní fibroelastóza onemocněním dospělých, které často vzniká v dětství, ale dlouho se o sobě neprojevuje, pak se podobná patologie endokardu srdce často objevuje ještě před narozením dítěte a ovlivňuje jeho život od prvních okamžiků porodu. Tato vzácná, ale závažná patologie je příčinou rozvoje obtížně korigovatelného srdečního selhání u kojenců, z nichž mnozí umírají do 2 let. [ 5 ]
Endokardiální fibroelastóza u novorozenců je ve většině případů výsledkem patologických procesů probíhajících v těle dítěte během prenatálního věku. Infekce přijaté od matky, genetické mutace, abnormality ve vývoji kardiovaskulárního systému, dědičná metabolická onemocnění - to vše může podle vědců vést ke změnám pojivové tkáně v membránách srdce. Zejména pokud je 4-7měsíční plod vystaven dvěma nebo více faktorům současně.
Například kombinace abnormalit ve vývoji srdce a koronárních cév (stenóza, atrézie, koarktace aorty, abnormální vývoj buněk myokardu, endokardiální slabost atd.), které přispívají k ischemii tkání, v kombinaci se zánětlivým procesem v důsledku infekce, nenechává dítěti prakticky žádnou šanci na větší či menší přežití. Zatímco vady vývoje orgánů lze stále včas korigovat, progresivní fibroelastózu lze pouze zpomalit, ale nikoli vyléčit.
Obvykle je srdeční fibroelastóza u plodu zjištěna již během těhotenství při ultrazvukové diagnostice ve druhém nebo třetím trimestru. Ultrazvuk a echokardiografie ve 20. až 38. týdnu prokázaly hyperechogenicitu, která naznačuje ztluštění a zhutnění endokardu (obvykle difúzní, méně často fokální), změnu velikosti a tvaru srdce (orgán je zvětšený a nabývá tvaru koule nebo kulky, vnitřní struktury jsou postupně vyhlazovány). [ 6 ]
Ve 30–35 % případů byla fibroelastóza zjištěna před 26. týdnem těhotenství, v 65–70 % v následujícím období. U více než 80 % novorozenců je fibroelastóza kombinována s obstrukčními srdečními vadami, tj. je sekundární, a to i přes časná stádia její detekce. Hyperplazie levé komory byla zjištěna u poloviny postižených dětí, což vysvětluje vysokou prevalenci fibroelastózy této konkrétní srdeční struktury. Patologie aorty a její chlopně, zjištěné u třetiny dětí s endokardiální proliferací, také vedou ke zvětšení (dilataci) levé komory a narušení její funkce.
V případě instrumentálně potvrzené srdeční fibroelastózy lékaři doporučují ukončení těhotenství. U téměř všech dětí, jejichž matky odmítly medikamentózní potrat, byly příznaky onemocnění potvrzeny. Příznaky srdečního selhání, charakteristické pro fibroelastózu, se objevují do jednoho roku (vzácně ve 2.–3. roce života). U dětí s kombinovanou formou onemocnění jsou příznaky srdečního selhání zjišťovány od prvních dnů života.
Vrozené formy primární a kombinované fibroelastózy u dětí mají nejčastěji rychlý průběh s rozvojem těžkého srdečního selhání. Nízká aktivita, letargie dítěte, odmítání kojení v důsledku rychlé únavy, špatná chuť k jídlu, zvýšené pocení naznačují špatný zdravotní stav. To vše vede k tomu, že dítě špatně přibírá na váze. Kůže dítěte je bolestivě bledá, u některých s modravým odstínem, nejčastěji v nasolabiálním trojúhelníku.
Existují známky slabé imunity, takže takové děti často a rychle onemocní respiračními infekcemi, což situaci komplikuje. Někdy v prvních dnech a měsících života dítě nevykazuje žádné poruchy krevního oběhu, ale časté infekce a plicní onemocnění se stávají spouštěčem rozvoje městnavého srdečního selhání.
Další zdravotní vyšetření novorozenců a malých dětí s podezřením na fibroelastózu nebo s dříve diagnostikovanou fibroelastózou prokázala nízký krevní tlak (hypotenzi), zvětšené srdce (kardiomegalii), tlumené tóny při poslechu srdce, někdy systolický šelest charakteristický pro insuficienci mitrální chlopně, tachykardii, dušnost. Poslech plic ukazuje přítomnost sípání, což naznačuje přetížení.
Endokardiální poškození levé komory často vede k oslabení svalové vrstvy srdce (myokardu). Normální srdeční rytmus se skládá ze dvou rytmicky se střídajících tónů. Při fibroelastóze se může objevit třetí (a někdy i čtvrtý) tón. Takový patologický rytmus je jasně slyšitelný a svým zvukem připomíná třídobý chůzi koně (cval), proto se mu říká cvalový rytmus.
Dalším příznakem fibroelastózy u malých dětí je výskyt srdečního hrbu. Faktem je, že žebra dítěte v raném postnatálním období zůstávají neosifikovaná a jsou reprezentována chrupavčitou tkání. Zvětšení velikosti srdce vede k tomu, že začíná tlačit na „měkká“ žebra, v důsledku čehož se ohýbají a zaujímají trvalý dopředu zakřivený tvar (srdeční hrb). U fibroelastózy u dospělých se srdeční hrb netvoří díky pevnosti a tuhosti kostní tkáně žeber, a to ani v případě zvětšení všech struktur srdce.
Samotný vznik srdečního hrbu naznačuje pouze vrozenou srdeční vadu bez specifikace její povahy. V každém případě je však spojen se zvětšením velikosti srdce a jeho komor.
Syndrom edému u fibroelastózy u dětí je diagnostikován jen zřídka, ale u mnoha dětí se objeví zvětšená játra, která začínají vyčnívat v průměru o 3 cm zpod okraje žeberního oblouku.
Pokud je fibroelastóza získaná (například je důsledkem zánětlivých onemocnění srdečních membrán), klinický obraz je nejčastěji pomalu progresivní. Po určitou dobu mohou příznaky zcela chybět, poté se objevují slabé známky srdeční dysfunkce ve formě dušnosti při fyzické námaze, zvýšené tepové frekvence, rychlé únavy a nízké fyzické vytrvalosti. O něco později se začínají zvětšovat játra, objevují se otoky a závratě.
Všechny příznaky získané fibroelastózy jsou nespecifické, což komplikuje diagnostiku onemocnění, připomíná kardiomyopatii, onemocnění jater a ledvin. Onemocnění je nejčastěji diagnostikováno ve stádiu těžkého srdečního selhání, což negativně ovlivňuje výsledky léčby.
Komplikace a důsledky
Je třeba říci, že fibroelastóza srdce a plic jsou závažné patologie, jejichž průběh závisí na různých okolnostech. Vrozené srdeční vady situaci výrazně komplikují, což lze chirurgicky odstranit v raném věku, ale zároveň zůstává poměrně vysoké riziko úmrtí (přibližně 10 %).
Předpokládá se, že čím dříve se onemocnění vyvine, tím závažnější budou jeho následky. To potvrzuje i fakt, že vrozená fibroelastóza má ve většině případů fulminantní nebo akutní průběh s rychlou progresí srdečního selhání. Vývoj akutního srdečního selhání u dítěte mladšího 6 měsíců je považován za špatné prognostické znamení.
Léčba však nezaručuje úplné obnovení srdeční funkce, ale pouze zpomaluje progresi příznaků srdečního selhání. Na druhou stranu absence takové podpůrné léčby vede k úmrtí během prvních dvou let života dítěte.
Pokud je srdeční selhání zjištěno v prvních dnech a měsících života dítěte, dítě s největší pravděpodobností nepřežije ani týden. Reakce na léčbu se u jednotlivých dětí liší. Bez terapeutického účinku prakticky neexistuje žádná naděje. Ale s poskytnutou pomocí je délka života nemocného dítěte krátká (od několika měsíců do několika let).
Chirurgický zákrok a korekce vrozených srdečních vad, které způsobily fibroelastózu, obvykle zlepšují stav pacienta. Při úspěšné chirurgické léčbě hyperplazie levé komory a dodržování pokynů lékaře může onemocnění nabýt benigního průběhu: srdeční selhání bude mít chronický průběh bez známek progrese. Naděje na takový výsledek je však malá.
Pokud jde o získanou formu srdeční fibroelastózy, ta se rychle stává chronickou a postupně progreduje. Léky mohou proces zpomalit, ale ne zastavit.
Plicní fibroelastóza, bez ohledu na dobu výskytu změn v parenchymu a membránách orgánu po světlém období, začíná rychle postupovat a ve skutečnosti člověka zabije během několika let, což způsobuje těžké respirační selhání. Smutné je, že účinné metody léčby tohoto onemocnění dosud nebyly vyvinuty. [ 7 ]
Diagnostika fibroelastóza
Endomyokardiální fibroelastóza, jejíž příznaky jsou ve většině případů zjištěny v raném věku, je vrozené onemocnění. Pokud vyloučíme ty vzácné případy, kdy se onemocnění začalo rozvíjet v pozdním dětství a dospělosti jako komplikace úrazů a somatických onemocnění, je možné patologii identifikovat v prenatálním období, tj. před narozením dítěte.
Lékaři se domnívají, že patologické změny v endokardiálních tkáních, změny tvaru srdce plodu a některé znaky jeho fungování, charakteristické pro fibroelastózu, lze zjistit již ve 14. týdnu těhotenství. Je to však stále poměrně krátké období a nelze vyloučit, že se onemocnění může projevit o něco později, blíže ke třetímu trimestru těhotenství, a někdy i několik měsíců před porodem. Proto se při sledování těhotných žen doporučuje provádět klinická ultrazvuková vyšetření srdce plodu v intervalech několika týdnů.
Podle jakých příznaků mohou lékaři při dalším ultrazvuku podezřívat onemocnění? Hodně záleží na formě onemocnění. Nejčastěji je fibroelastóza diagnostikována v oblasti levé komory, ale tato struktura není vždy zvětšená. Dilatační forma onemocnění se zvětšenou levou komorou srdce se snadno určí při ultrazvukovém vyšetření podle kulovitého tvaru srdce, jehož vrchol představuje levá komora, celkového zvětšení orgánu a vyboulení mezikomorové přepážky směrem k pravé komoře. Hlavním příznakem fibroelastózy je však ztluštění endokardu, stejně jako srdečních přepážek s charakteristickým zvýšením echogenicity těchto struktur, které se určuje specifickým ultrazvukovým vyšetřením.
Studie se provádí pomocí speciálního ultrazvukového zařízení s kardiologickými programy. Fetální echokardiografie nepoškozuje matku ani nenarozené dítě, ale umožňuje nejen identifikovat anatomické změny srdce, ale také určit stav koronárních cév, přítomnost krevních sraženin v nich a změny tloušťky srdečních membrán.
Fetální echokardiografie je předepsána nejen v případě odchylek během dekódování výsledků ultrazvuku, ale také v případě infekce matky (zejména virové), užívání silných léků, dědičné predispozice, přítomnosti metabolických poruch a také vrozených srdečních patologií u starších dětí.
Fetální echokardiografie dokáže odhalit i další vrozené formy fibroelastózy. Například fibroelastózu pravé komory, rozšířený proces se současným poškozením levé komory a přilehlých struktur: pravé komory, srdečních chlopní, síní, kombinované formy fibroelastózy, endomyokardiální fibroelastózu se ztluštěním vnitřní výstelky komor a postižením části myokardu v patologickém procesu (obvykle v kombinaci s trombózou stěny).
Endokardiální fibroelastóza zjištěná v prenatálním věku má velmi špatnou prognózu, proto lékaři v tomto případě doporučují ukončení těhotenství. Možnost chybné diagnózy je vyloučena opakovaným ultrazvukem srdce plodu, který se provádí 4 týdny po prvním vyšetření, které odhalilo patologii. Je zřejmé, že konečné rozhodnutí o ukončení nebo zachování těhotenství zůstává na rodičích, ale musí si být vědomi toho, k jakému životu dítě odsuzují.
Endokardiální fibroelastóza není vždy detekována během těhotenství, zejména s ohledem na skutečnost, že ne všechny nastávající matky se registrují v ženské klinice a podstupují preventivní ultrazvukovou diagnostiku. Nemoc dítěte v jejím děloze prakticky nemá vliv na stav těhotné ženy, takže narození nemocného dítěte se často stává nepříjemným překvapením.
V některých případech se o nemoci dítěte dozví jak rodiče, tak i lékaři několik měsíců po narození. V tomto případě laboratorní krevní testy nemusí ukázat nic, kromě zvýšení koncentrace sodíku (hypernatrémie). Jejich výsledky však budou užitečné při provádění diferenciální diagnostiky k vyloučení zánětlivých onemocnění.
Stále existuje naděje pro instrumentální diagnostiku. Standardní vyšetření srdce (EKG) není v případě fibroelastózy nijak zvlášť indikativní. Pomáhá identifikovat poruchy srdce a elektrické vodivosti srdečního svalu, ale nespecifikuje příčiny těchto poruch. Změna napětí EKG (v mladším věku je obvykle podhodnocená, ve starším věku naopak nadměrně vysoká) tedy naznačuje kardiomyopatii, která může být spojena nejen se srdečními patologiemi, ale také s metabolickými poruchami. Tachykardie je příznakem srdečních onemocnění. A pokud jsou postiženy obě srdeční komory, kardiogram se může obecně jevit jako normální. [ 8 ]
Počítačová tomografie (CT) je vynikající neinvazivní nástroj pro detekci kardiovaskulární kalcifikace a vyloučení perikarditidy.[ 9 ]
Magnetická rezonance (MRI) může být užitečná při detekci fibroelastózy, protože biopsie je invazivní. Hypointenzivní okraj na sekvenci perfuze myokardu a hyperintenzivní okraj na sekvenci s opožděným zesílením naznačují fibroelastózu.[ 10 ]
To ale neznamená, že by se studie měla opustit, protože pomáhá určit povahu srdeční práce a stupeň rozvoje srdečního selhání.
Pokud se objeví příznaky srdečního selhání a pacient se s touto otázkou poradí s lékařem, je pacientovi předepsáno také: rentgen hrudníku, počítačová tomografie nebo magnetická rezonance srdce, echokardiografie (EchoCG). V pochybných případech je nutné uchýlit se k biopsii srdeční tkáně s následným histologickým vyšetřením. Diagnóza je velmi závažná, proto vyžaduje stejný přístup k diagnóze, i když léčba se příliš neliší od symptomatické terapie ischemické choroby srdeční a srdečního selhání.
Ale ani takové pečlivé vyšetření nebude užitečné, pokud jeho výsledky nebudou použity v diferenciální diagnostice. Výsledky EKG lze použít k odlišení akutní fibroelastózy od idiopatické myokarditidy, exsudativní perikarditidy, aortální stenózy. Zároveň laboratorní testy neprokáží známky zánětu (leukocytóza, zvýšená sedimentace erytrocytů atd.) a měření teploty neprokáže hypertermii.
Analýza srdečních ozvy a šelestů, změny velikosti síní a studium anamnézy pomáhají odlišit endokardiální fibroelastózu od izolované insuficience mitrální chlopně a defektu mitrální chlopně.
Analýza anamnestických údajů je užitečná pro rozlišení mezi fibroelastózou a srdeční a aortální stenózou. V případě aortální stenózy je také vhodné věnovat pozornost zachování sinusového rytmu a absenci tromboembolie. Poruchy srdečního rytmu a ukládání trombu se u exsudativní perikarditidy také nepozorují, ale onemocnění se projevuje zvýšením teploty a horečkou.
Největší obtíž představuje rozlišení endokardiální fibroelastózy a městnavé kardiomyopatie. V tomto případě má fibroelastóza, ačkoli ve většině případů není doprovázena výraznými poruchami srdečního vedení, méně příznivou léčebnou prognózu.
V případě kombinovaných patologií je nutné věnovat pozornost jakýmkoli odchylkám odhaleným při tomografickém vyšetření nebo ultrazvuku srdce, protože vrozené vady výrazně komplikují průběh fibroelastózy. Pokud je kombinovaná endokardiální fibroelastóza zjištěna v nitroděložním období, je nevhodné těhotenství udržovat. Mnohem humánnější je jeho ukončení.
Diagnóza plicní fibroelastózy
Diagnóza plicní fibroelastózy vyžaduje od lékaře také určité znalosti a dovednosti. Faktem je, že příznaky onemocnění jsou poměrně různorodé. Na jedné straně naznačují městnavá plicní onemocnění (neproduktivní kašel, dušnost) a na druhé straně mohou být i projevem srdeční patologie. Diagnózu onemocnění proto nelze omezit pouze na konstatování symptomů a auskultaci.
Krevní testy pacienta pomáhají vyloučit zánětlivá onemocnění plic, ale neposkytují informace o kvantitativních a kvalitativních změnách v tkáních. Přítomnost známek eozinofilie pomáhá odlišit onemocnění od plicní fibrózy, která má podobné projevy, ale nevyvrací ani nepotvrzuje fakt fibroelastózy.
Za indikativnější se považují instrumentální studie: rentgen hrudníku a tomografické vyšetření dýchacích orgánů, stejně jako funkční analýzy, které spočívají ve stanovení respiračních objemů, vitální kapacity plic a tlaku v orgánu.
V případě plicní fibroelastózy je třeba věnovat pozornost snížení funkce vnějšího dýchání, měřené během spirometrie. Pokles aktivních alveolárních dutin významně ovlivňuje vitální kapacitu plic (VCL) a ztluštění stěn vnitřních struktur ovlivňuje difuzní kapacitu orgánu (DCL), která zajišťuje ventilační a výměnné funkce plynů (jednoduše řečeno, absorpci oxidu uhličitého z krve a uvolňování kyslíku).
Charakteristickými znaky pleuroparenchymální fibroelastózy jsou kombinace omezeného průtoku vzduchu do plic (obstrukce) a zhoršené expanze plic při nádechu (restrikce), zhoršení zevních dýchacích funkcí, středně těžká plicní hypertenze (zvýšený tlak v plicích), diagnostikovaná u poloviny pacientů.
Biopsie plicní tkáně ukazuje charakteristické změny ve vnitřní struktuře orgánu. Patří mezi ně: fibróza pleury a parenchymu v kombinaci s elastózou alveolárních stěn, akumulace lymfocytů v oblasti zhutněných alveolárních sept, transformace fibroblastů do svalové tkáně, která pro ně není typická, a přítomnost edematózní tekutiny.
Tomogram ukazuje poškození plic v horních částech ve formě ložisek pleurálního zhutnění a strukturálních změn v parenchymu. Zvětšená pojivová tkáň plic se barvou a vlastnostmi podobá svalové tkáni, ale objem plic se zmenšuje. V parenchymu se nacházejí poměrně velké dutiny (cysty) obsahující vzduch. Charakteristické je ireverzibilní fokální (nebo difúzní) rozšíření průdušek a bronchiole (trakční bronchiektázie) a nízká poloha brániční kopule.
Radiologická vyšetření u mnoha pacientů odhalují oblasti „matného skla“ a „voštinových plic“, což naznačuje nerovnoměrnou ventilaci plic v důsledku přítomnosti ložisek zhutnění tkáně. Přibližně polovina pacientů má zvětšené lymfatické uzliny a játra.
Plicní fibroelastózu je třeba odlišit od fibrózy způsobené parazitární infekcí a s ní spojené eozinofilie, endokardiální fibroelastózy, plicních onemocnění se zhoršenou ventilací a obrazem „voštinových plic“, autoimunitního onemocnění histikotitidy X (jedna z forem této patologie s poškozením plic se nazývá Hand-Schüller-Christianova choroba), projevů sarkoidózy a plicní tuberkulózy.
Léčba fibroelastóza
Fibroelastóza, bez ohledu na to, kde se nachází, je považována za nebezpečné a prakticky nevyléčitelné onemocnění. Patologické změny v pleuře a plicním parenchymu nelze obnovit léky. Ani užívání hormonálních protizánětlivých léků (kortikosteroidů) v kombinaci s bronchodilatancii nedává požadovaný výsledek. Bronchodilatancia pomáhají mírně zmírnit stav pacienta, zmírňují obstrukční syndrom, ale neovlivňují procesy probíhající v plicích, takže je lze použít pouze jako podpůrnou terapii.
Chirurgická léčba plicní fibroelastózy je také neúčinná. Jedinou operací, která by mohla situaci změnit, je transplantace orgánu od dárce. Transplantace plic má však bohužel stejně nepříznivou prognózu. [ 11 ]
Podle zahraničních vědců lze fibroelastózu považovat také za jednu z častých komplikací transplantace kmenových buněk plic nebo kostní dřeně. V obou případech dochází ke změnám ve vláknech pojivové tkáně plic, které ovlivňují funkci vnějšího dýchání.
Onemocnění progreduje bez léčby (a účinná léčba v současnosti chybí) a přibližně 40 % pacientů zemře na respirační selhání během 1,5–2 let. Délka života těch, kteří přetrvávají, je také výrazně omezena (až 10–20 let), stejně jako jejich schopnost pracovat. Dotyčný se stává invalidním.
Srdeční fibroelastóza je také považována za lékařsky nevyléčitelné onemocnění, zejména pokud se jedná o vrozenou patologii. Děti se obvykle nedožívají ani 2 let. Zachránit je může pouze transplantace srdce, která je sama o sobě obtížnou operací s vysokým stupněm rizika a nepředvídatelnými následky, zejména v tak nízkém věku.
U některých miminek je možné vrozené srdeční vady chirurgicky korigovat tak, aby nezhoršovaly stav nemocného dítěte. V případě stenózy tepny se instaluje cévní dilatátor - shunt (aortokoronární bypass). V případě dilatace levé komory srdce se její tvar rychle obnoví. Ani taková operace ale nezaručuje, že se dítě obejde bez transplantace. Přežije asi 20-25 % miminek, které trpí srdečním selháním celý život, tj. nejsou považovány za zdravé.
Pokud je nemoc získaná, stojí za to bojovat o život dítěte s pomocí léků. Je však důležité si uvědomit, že čím dříve se nemoc projeví, tím těžší bude s ní bojovat.
Léčba léky je zaměřena na boj s exacerbacemi srdečního selhání a jejich prevenci. Pacientům jsou předepsány následující léky na srdce:
- inhibitory angiotenzin konvertujícího enzymu (ACE), které ovlivňují krevní tlak a udržují ho v normálních mezích (kaptopril, enalapril, benazepril atd.),
- beta-blokátory používané k léčbě poruch srdečního rytmu, arteriální hypertenze a prevenci infarktu myokardu (anaprilin, bisoprolol, metoprolol),
- srdeční glykosidy, které při dlouhodobém užívání nejen podporují funkci srdce (zvyšují obsah draslíku v kardiomyocytech a zlepšují vodivost myokardu), ale jsou také schopny poněkud snížit stupeň ztluštění endokardia (digoxin, gitoxin, strofanthin),
- draslík šetřící diuretika (spironolakton, veroshpiron, decriz), zabraňující otokům tkání,
- antitrombotická terapie antikoagulancii (kardiomagnyl, magnicor), zabraňující tvorbě krevních sraženin a poruchám krevního oběhu v koronárních cévách.
U vrozené formy endokardiální fibroelastózy podpůrná léčba nepodporuje zotavení, ale snižuje riziko úmrtí v důsledku srdečního selhání nebo tromboembolie o 70–75 %. [ 12 ]
Léky
Jak vidíme, léčba endokardiální fibroelastózy se prakticky neliší od léčby srdečního selhání. V obou případech kardiologové zohledňují závažnost kardiopatie. Předepisování léků je přísně individuální s přihlédnutím k věku pacienta, souběžným onemocněním, formě a stupni srdečního selhání.
Při léčbě získané endokardiální fibroelastózy se používají léky z 5 skupin. Uvažujme jeden lék z každé skupiny.
"Enalapril" je lék ze skupiny ACE inhibitorů, vyráběný ve formě tablet různého dávkování. Lék zvyšuje koronární průtok krve, rozšiřuje tepny, snižuje krevní tlak bez ovlivnění mozkového oběhu, zpomaluje a snižuje expanzi levé komory srdce. Lék zlepšuje prokrvení myokardu, snižuje účinky ischemie, mírně snižuje srážlivost krve, zabraňuje tvorbě krevních sraženin a má mírný diuretický účinek.
V případě srdečního selhání se lék předepisuje na dobu delší než šest měsíců nebo trvale. Léčba se zahajuje minimální dávkou (2,5 mg) a postupně se zvyšuje o 2,5–5 mg každé 3–4 dny. Trvalá dávka bude taková, kterou pacient dobře snáší a udržuje krevní tlak v normálním rozmezí.
Maximální denní dávka je 40 mg. Lze ji užít jednorázově nebo rozděleně do 2 dávek.
Pokud je krevní tlak pod normální hodnotou, dávka se postupně snižuje. Léčba enalaprilem by neměla být náhle ukončena. Doporučuje se užívat udržovací dávku 5 mg denně.
Léčivo je určeno k léčbě dospělých pacientů, ale může být předepsáno i dítěti (bezpečnost nebyla oficiálně stanovena, ale v případě fibroelastózy je v sázce život malého pacienta, proto se bere v úvahu poměr rizik). ACE inhibitor není předepsán pacientům s intolerancí na složky léku, s porfyrií, v těhotenství a během kojení. Pokud pacient dříve měl Quinckeho edém při užívání jakýchkoli léků této skupiny, je Enalapril zakázán.
Při předepisování léku pacientům se souběžnými patologiemi: závažná onemocnění ledvin a jater, hyperkalémie, hyperaldosteronismus, stenóza aortální nebo mitrální chlopně, systémové patologie pojivové tkáně, srdeční ischemie, onemocnění mozku, diabetes mellitus je nutná opatrnost.
Během léčby tímto lékem neužívejte konvenční diuretika, abyste zabránili dehydrataci a silnému hypotenznímu účinku. Současné podávání s draslík šetřícími diuretiky vyžaduje úpravu dávky, protože existuje vysoké riziko hyperkalemie, která následně vyvolává srdeční arytmii, záchvaty, snížený svalový tonus, zvýšenou slabost atd.
Lék "Enalapril" je obvykle dobře snášen, ale někteří pacienti mohou pociťovat nežádoucí účinky. Nejčastější jsou: silný pokles krevního tlaku až po kolaps, bolesti hlavy a závratě, poruchy spánku, zvýšená únava, reverzibilní ztráta rovnováhy, sluchu a zraku, výskyt tinnitu, dušnost, kašel bez vykašlávání sputa, změny ve složení krve a moči, obvykle naznačující nesprávnou funkci jater a ledvin. Možné: vypadávání vlasů, snížená sexuální touha, příznaky "návalů horka" (pocit horka a palpitace, hyperémie kůže obličeje atd.).
„Bisoprolol“ je beta-blokátor se selektivním účinkem, který má hypotenzní a antiischemické účinky, pomáhá v boji proti projevům tachykardie a arytmie. Levný lék ve formě tablet, který zabraňuje progresi srdečního selhání při endokardiální fibroelastóze. [ 13 ]
Stejně jako mnoho jiných léků předepisovaných na ischemickou chorobu srdeční a chronické srdeční selhání je bisoprolol předepisován dlouhodobě. Doporučuje se užívat ho ráno před jídlem nebo během něj.
Pokud jde o doporučené dávkování, vybírá se individuálně v závislosti na hodnotách krevního tlaku a lécích, které jsou předepsány souběžně s tímto lékem. V průměru je jednorázová (i denní) dávka 5-10 mg, ale s mírným zvýšením tlaku může být snížena na 2,5 mg. Maximální dávka, kterou lze předepsat pacientovi s normálně fungujícími ledvinami, je 20 mg, ale pouze s trvale vysokým krevním tlakem.
Zvýšení uvedených dávek je možné pouze se souhlasem lékaře. V případě závažných onemocnění jater a ledvin se však za maximální přípustnou dávku považuje 10 mg.
Při komplexní léčbě srdečního selhání na pozadí dysfunkce levé komory, která se nejčastěji vyskytuje při fibroelastóze, se účinná dávka volí postupným zvyšováním dávky o 1,25 mg. V tomto případě se začíná s minimální možnou dávkou (1,25 mg). Dávkování se zvyšuje v intervalech 1 týdne.
Když dávka dosáhne 5 mg, interval se prodlužuje na 28 dní. Po 4 týdnech se dávka zvyšuje o 2,5 mg. Při dodržení tohoto intervalu a normy dosáhnou 10 mg, které bude muset pacient užívat dlouhodobě nebo neustále.
Pokud je takové dávkování špatně snášeno, postupně se snižuje na příjemnou úroveň. Ukončení léčby beta-blokátorem by také nemělo být náhlé.
Lék by neměl být předepisován v případě přecitlivělosti na léčivé a pomocné látky léku, akutního a dekompenzovaného srdečního selhání, kardiogenního šoku, atrioventrikulárního bloku 2.-3. stupně, bradykardie, trvale nízkého krevního tlaku a některých dalších srdečních patologií, těžkého bronchiálního astmatu, bronchoobstrukce, závažných poruch periferního oběhu, metabolické acidózy.
Při předepisování komplexní léčby je nutná opatrnost. Proto se nedoporučuje kombinace bisoprololu s některými antiarytmiky (chinidin, lidokain, fenytoin atd.), antagonisty vápníkových kanálů a centrálními antihypertenzivy.
Nepříjemné příznaky a poruchy, které se mohou vyskytnout během léčby bisoprololem: zvýšená únava, bolesti hlavy, návaly horka, poruchy spánku, pokles krevního tlaku a závratě při vstávání z postele, ztráta sluchu, gastrointestinální příznaky, poruchy jater a ledvin, snížená potence, svalová slabost a křeče. Někdy si pacienti stěžují na poruchy periferního oběhu, které se projevují snížením teploty nebo necitlivostí končetin, zejména prstů na rukou a nohou.
V přítomnosti souběžných onemocnění bronchopulmonálního systému, ledvin, jater a diabetu mellitus je riziko nežádoucích účinků vyšší, což naznačuje exacerbaci onemocnění.
"Digoxin" je oblíbený levný srdeční glykosid na bázi rostliny náprstníku, který je vydáván striktně na lékařský předpis (v tabletách) a měl by být používán pod jeho dohledem. Injekční léčba se provádí v nemocničním prostředí během exacerbace ischemické choroby srdeční a chronického srdečního selhání, tablety se předepisují průběžně v minimálně účinných dávkách, protože lék má toxický a narkotický účinek.
Terapeutický účinek spočívá ve změně síly a amplitudy kontrakcí myokardu (dodává srdci energii, podporuje ho v ischemických stavech). Lék má také vazodilatační (snižuje přetížení) a určitý diuretický účinek, který pomáhá zmírnit otoky a snížit závažnost respiračního selhání, projevujícího se dušností.
Nebezpečí digoxinu a dalších srdečních glykosidů spočívá v tom, že při předávkování mohou vyvolat srdeční arytmii způsobenou zvýšenou dráždivostí myokardu.
V případě exacerbace CHF se lék předepisuje ve formě injekcí, přičemž se individuální dávka volí s ohledem na závažnost stavu a věk pacienta. Po stabilizaci stavu se přechází na tablety.
Standardní jednorázová dávka léku je obvykle 0,25 mg. Frekvence podávání se může pohybovat od 1 do 5krát denně ve stejných intervalech. V akutním stádiu chronického srdečního selhání může denní dávka dosáhnout 1,25 mg, po trvalé stabilizaci stavu je nutné užívat udržovací dávku 0,25 (méně často 0,5) mg denně.
Při předepisování léku dětem se bere v úvahu hmotnost pacienta. Účinná a bezpečná dávka se vypočítává jako 0,05-0,08 mg na kg tělesné hmotnosti. Lék se však nepředepisuje trvale, ale po dobu 1-7 dnů.
Dávkování srdečních glykosidů by měl předepsat lékař s přihlédnutím ke stavu a věku pacienta. Zároveň je velmi nebezpečné upravovat dávky nezávisle nebo užívat 2 léky s takovým účinkem současně.
"Digoxin" není předepsán pro nestabilní anginu pectoris, těžké srdeční arytmie, AV blokádu 2.-3. stupně, srdeční tamponádu, Adamsův-Stokesův-Morgagniho syndrom, izolovanou stenózu bikuspidální chlopně a aortální stenózu, vrozenou srdeční anomálii zvanou Wolff-Parkinson-Whiteův syndrom, hypertrofickou obstrukční kardiomyopatii, endo-, peri- a myokarditidu, aneuryzma hrudní aorty, hyperkalcémii, hypokalemii a některé další patologie. Seznam kontraindikací je poměrně rozsáhlý a zahrnuje syndromy s více projevy, takže rozhodnutí o možnosti použití tohoto léku může učinit pouze odborník.
Digoxin má také vedlejší účinky. Patří mezi ně poruchy srdečního rytmu (v důsledku nesprávně zvolené dávky a předávkování), ztráta chuti k jídlu, nevolnost (často se zvracením), poruchy střev, silná slabost a vysoká únava, bolesti hlavy, výskyt „mušek“ před očima, snížení hladiny krevních destiček a poruchy srážlivosti krve, alergické reakce. Nejčastěji je výskyt těchto a dalších příznaků spojen s užíváním velkých dávek léku, méně často s dlouhodobou terapií.
„Spironolakton“ je antagonista mineralokortikoidů. Má diuretický účinek, podporuje vylučování sodíku, chloru a vody, ale zachovává draslík, který je nezbytný pro normální funkci srdce, protože jeho vodivá funkce je založena především na tomto prvku. Pomáhá zmírňovat otoky. Používá se jako adjuvans při městnavém srdečním selhání.
V případě chronického srdečního selhání (CHF) se lék předepisuje v závislosti na fázi onemocnění. V případě exacerbace lze lék předepsat jak ve formě injekcí, tak i v tabletách v dávce 50-100 mg denně. Po stabilizaci stavu se předepisuje udržovací dávka 25-50 mg po dlouhou dobu. Pokud je rovnováha draslíku a sodíku narušena směrem ke snížení draslíku a sodíku, lze dávku zvýšit, dokud se nedosáhne normální koncentrace stopových prvků.
V pediatrii se účinná dávka vypočítává na základě poměru 1–3 mg spironolaktonu na kilogram tělesné hmotnosti pacienta.
Jak vidíme, i zde je výběr doporučené dávky individuální, stejně jako je tomu u předepisování mnoha dalších léků používaných v kardiologii.
Kontraindikace k užívání diuretik mohou být: nadbytek draslíku nebo nízká hladina sodíku v těle, patologie spojená s absencí močení (anurie), těžké onemocnění ledvin se zhoršenou funkcí. Lék není předepisován těhotným ženám a kojícím matkám, stejně jako těm, kteří mají intoleranci na složky léku.
Opatrnost je nutná při užívání léku u pacientů s AV blokádou (může se zhoršit), nadbytkem vápníku (hyperkalcémie), metabolickou acidózou, diabetes mellitus, menstruačními nepravidelnostmi a onemocněním jater.
Užívání léku může způsobit bolesti hlavy, ospalost, ztrátu rovnováhy a koordinace pohybů (ataxii), zvětšení mléčných žláz u mužů (gynekomastie) a impotenci, změny v charakteru menstruace, zhrubnutí hlasu a nadměrný růst ochlupení u žen (hirsutismus), bolest v epigastriu a gastrointestinální potíže, střevní koliku, dysfunkci ledvin a minerální nerovnováhu. Možné jsou kožní a alergické reakce.
Nežádoucí účinky se obvykle pozorují při překročení požadované dávky. Při nedostatečné dávce se může objevit otok.
„Magnicor“ je lék, který zabraňuje tvorbě krevních sraženin, na bázi kyseliny acetylsalicylové a hydroxidu hořečnatého. Jeden z účinných prostředků antitrombotické terapie předepisované při srdečním selhání. Má analgetický, protizánětlivý a antiagregační účinek, ovlivňuje respirační funkce. Hydroxid hořečnatý snižuje negativní vliv kyseliny acetylsalicylové na sliznici gastrointestinálního traktu.
V případě endomyokardiální fibroelastózy se lék předepisuje z profylaktických důvodů, proto se dodržuje minimální účinná dávka - 75 mg, což odpovídá 1 tabletě. V případě srdeční ischemie v důsledku tvorby trombu a následného zúžení lumen koronárních cév je počáteční dávka 2 tablety a udržovací dávka odpovídá profylaktické dávce.
Překročení doporučeného dávkování významně zvyšuje riziko krvácení, které je obtížné zastavit.
Dávkování je indikováno pro dospělé pacienty vzhledem k tomu, že lék obsahuje kyselinu acetylsalicylovou, jejíž užívání u dětí mladších 15 let může mít závažné následky.
Lék není předepisován pacientům v dětství a rané adolescenci, v případě intolerance na kyselinu acetylsalicylovou a další složky léku, astmatu způsobeného "aspirinem" (v anamnéze), akutní erozivní gastritidě, peptickém vředu, hemoragické diatéze, závažných onemocněních jater a ledvin, v případě závažného dekompenzovaného srdečního selhání.
Během těhotenství se Magnicor předepisuje pouze v případech krajní nouze a pouze v 1. a 2. trimestru, s ohledem na možný negativní vliv na plod a průběh těhotenství. Ve 3. trimestru těhotenství je taková léčba nežádoucí, protože přispívá ke snížení kontraktility dělohy (prodloužený porod) a může způsobit silné krvácení. Plod může mít plicní hypertenzi a dysfunkci ledvin.
Mezi nežádoucí účinky léku patří příznaky z gastrointestinálního traktu (dyspepsie, bolest v epigastriu a břiše, určité riziko krvácení do žaludku s rozvojem anémie z nedostatku železa). Na pozadí užívání léku je možné krvácení z nosu, krvácení dásní a orgánů močového systému.
Předávkování může způsobit závratě, mdloby a zvonění v uších. Alergické reakce nejsou neobvyklé, zejména v souvislosti s přecitlivělostí na salicyláty. Anafylaxe a respirační selhání jsou však vzácnými nežádoucími účinky.
Výběr léků v komplexní terapii a doporučené dávkování by měly být přísně individuální. Zvláštní opatrnosti je třeba věnovat léčbě těhotných žen, kojících matek, dětí a starších pacientů.
Tradiční medicína a homeopatie
Srdeční fibroelastóza je závažné a těžké onemocnění s charakteristickým progresivním průběhem a prakticky žádnou šancí na uzdravení. Je zřejmé, že účinná léčba takového onemocnění lidovými prostředky je nemožná. Recepty tradiční medicíny, které se skládají především z bylinné léčby, lze použít pouze jako pomocný prostředek a pouze se souhlasem lékaře, aby se nekomplikovala již tak špatná prognóza.
Pokud jde o homeopatické léky, jejich užívání není zakázáno a může být součástí komplexní léčby srdečního selhání. V tomto případě však nemluvíme ani tak o léčbě, jako spíše o prevenci progrese chronického srdečního selhání.
Léky by měl předepisovat zkušený homeopat a otázka možnosti jejich zařazení do komplexní terapie je v kompetenci ošetřujícího lékaře.
Jaké homeopatické léky pomáhají zpomalit progresi srdečního selhání u fibroelastózy? Při akutním srdečním selhání se homeopaté obracejí na pomoc následujících léků: Arsenicum album, Antimonium tartaricum, Carbo vegetabilis, Acidum oxalicum. Navzdory podobnosti indikací se lékaři při výběru účinného léku spoléhají na vnější projevy ischemie ve formě cyanózy (její stupeň a prevalence) a povahu syndromu bolesti.
V případě chronického srdečního selhání (CHF) lze do udržovací terapie zařadit: Lachesis a Nayu, Lycopus (v počátečních stádiích zvětšení srdce), Laurocerasus (při dušnosti v klidu), Latrodectus mactans (při chlopenních patologiích), přípravky z hlohu (obzvláště užitečné při endomyokardiálních lézích).
V případě silné srdeční činnosti lze k symptomatické léčbě předepsat: Spigelia, Glonoinum (při tachykardii), Aurum metallicum (při hypertenzi).
Pro zmírnění závažnosti dušnosti pomáhají: Grindelia, Spongia a Lahegis. Pro úlevu od bolesti srdce lze předepsat: Cactus, Cereus, Naya, Cuprum, pro zmírnění úzkosti na tomto pozadí - Aconitum. Při rozvoji srdečního astmatu jsou indikovány: Digitalis, Laurocerasus, Lycopus.
Prevence
Prevence získané fibroelastózy srdce a plic spočívá v prevenci a včasné léčbě infekčních a zánětlivých onemocnění, zejména pokud jde o poškození životně důležitých orgánů. Účinná léčba základního onemocnění pomáhá předcházet nebezpečným následkům, mezi které fibroelastóza patří. To je vynikající důvod k tomu, abyste se dobře starali o své zdraví a zdraví budoucích generací, tzv. prací pro zdravou budoucnost a dlouhověkost.
Předpověď
Změny pojivové tkáně spojené s fibroelastózou srdce a plic jsou považovány za nevratné. Ačkoli některé léky mohou při dlouhodobé léčbě poněkud zmenšit tloušťku endokardu, nezaručují vyléčení. I když tento stav není vždy fatální, prognóza je stále relativně špatná. Čtyřletá míra přežití je 77 %. [ 14 ]
Nejhorší prognózu, jak jsme již zmínili, má vrozená forma srdeční fibroelastózy, u níž jsou projevy srdečního selhání viditelné již v prvních týdnech a měsících života dítěte. Dítě může zachránit pouze transplantace srdce, která je sama o sobě v tak raném období rizikovou operací a musí být provedena před 2 lety. Takové děti se obvykle déle nedožívají.
Jiné operace umožňují pouze zabránit předčasné smrti dítěte (a ne vždy), ale nemohou ho zcela vyléčit ze srdečního selhání. K úmrtí dochází s dekompenzací a rozvojem respiračního selhání.
Prognóza plicní fibroelastózy závisí na charakteristikách onemocnění. Pokud se příznaky rozvíjejí rychle, je pravděpodobnost extrémně malá. Pokud onemocnění postupuje postupně, může pacient žít přibližně 10–20 let, dokud nedojde k respiračnímu selhání v důsledku změn v alveolách plic.
Mnoha obtížně léčitelným patologiím lze předejít, pokud se přijmou preventivní opatření. V případě srdeční fibroelastózy jde v první řadě o prevenci těch faktorů, které mohou ovlivnit vývoj srdce a oběhového systému plodu (s výjimkou dědičné predispozice a mutací, proti kterým jsou lékaři bezmocní). Pokud se jim nelze vyhnout, včasná diagnostika pomáhá identifikovat patologii ve fázi, kdy je možné ukončení těhotenství, což je v této situaci považováno za humánní.

