
Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Rentgenový snímek lopatky
Lékařský expert článku
Naposledy posuzováno: 06.07.2025
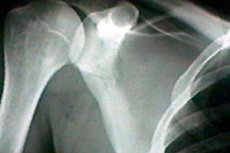
Lopatka je jednou z kostí lidského pohybového aparátu. Má trojúhelníkový tvar a spojuje pažní kost a klíční kost. Při poškození této anatomické struktury se objevuje ostrá bolest a omezená pohyblivost. Vzhledem k tomu, že není vždy možné okamžitě identifikovat příčinu patologie, lékaři používají rentgenový snímek lopatky. Jedná se o neinvazivní, bezbolestnou a dostupnou diagnostickou metodu, která je zároveň poměrně informativní. [ 1 ]
Indikace postupu
Rentgen lopatky je povinnou vyšetřovací metodou, pokud existuje podezření na zlomeninu této kosti, a také pro posouzení dynamiky kostní fúze po porušení integrity. Mezi další možné indikace patří:
- předpoklad přítomnosti nádorového procesu, benigního nebo maligního;
- infekční a zánětlivá ložiska v oblasti lopatky.
Může být vyžadován rentgenový snímek lopatky:
- pokud pacient udává bolest v oblasti lopatky;
- pokud dojde k vykloubení ramenního kloubu;
- pokud existuje podezření na cystickou formaci nebo burzitidu;
- pokud je omezená pohyblivost ramenního kloubu.
Při rentgenovém snímku lopatky má lékař možnost:
- naučit se vlastnosti umístění lopatky ve vztahu k sousedním kloubům a pažním kostem;
- identifikovat změny v rozměrech interartikulární mezery, sledovat stav šlachového a chrupavčitého aparátu;
- vyšetřit kostní struktury, diagnostikovat částečné a úplné zlomeniny, vykloubení lopatky;
- detekovat oblasti nekrózy tkání.
Příprava
Rentgenový snímek lopatky nevyžaduje žádnou speciální přípravu. Je vhodné se zdržet kouření a pití alkoholu.
Není třeba měnit jídelníček ani dodržovat žádnou speciální dietu, ale je lepší se několik hodin před vyšetřením zdržet jídla a pití. Rentgen lopatky je nejlepší pořídit nalačno.
Při zákroku je nutné nosit oblečení bez složitých zapínání, volné, které lze snadno a rychle sundat (pacient se bude muset svléknout do pasu). Veškeré kovové šperky a doplňky, které by se mohly dostat na snímek a rušit vizualizaci, by měly být ponechány doma. [ 2 ]
Poloha pacienta pro rentgen lopatky
Pro získání snímku v předozadní projekci se pacient postaví vzpřímeně, záda a lopatka se opírají o svislý sloupek. Protistrana není o sloupek přitlačena, ale je od něj odkloněna o 15 stupňů. Vyšetřovaná lopatka je rovnoběžná s hrazdou. Pacient zvedne bradu, otočí hlavu na stranu opačnou k vyšetřované. Paže na diagnostické straně je zvednuta a fixována na zadní straně hlavy, nebo přivedena k kyčli a ohnuta. Rentgenové záření je směrováno kolmo na film, zepředu dozadu. Centrální záření je směrováno do středu lopatky a filmu. Po výdechu byste měli zadržet dech. Poloha je správná, pokud je mezi žebry a lopatkou volná zóna, mediální a laterální okraje lopatky jsou v jedné linii a lopatka je kompletně viditelná. [ 3 ]
Technika pro získání snímku v laterální projekci se liší od předchozí: pacient stojí ve svislé poloze a přitlačuje k ní potřebnou stranu. Horní končetina z vyšetřované strany se položí na hlavu nebo na stehno. Protilehlé rameno se mírně posune do strany (paže se drží vpředu), laterální a mediální okraj lopatky se spojí. Směrované rentgenové záření probíhá podél tečny k lopatce a kolmo k filmu. Střed je směrován do středu lopatky (uprostřed axilární jamky). Dýchání je zadrženo. [ 4 ]
Další, méně běžná možnost pokládky (pro traumatické případy):
- pacient stojí na zádech nebo leží na zádech, vyšetřovaná strana je abdukována pod úhlem 45 stupňů, horní končetiny jsou ohnuté v loktech a leží na břiše;
- Střed je směrován přes rameno a oblast mezi lopatkou a žebry, podél úrovně podpaží a dále do středu kazety.
Kdo kontaktovat?
Kontraindikace k postupu
Běžný rentgenový snímek lopatky prakticky nemá žádné kontraindikace kvůli riziku nežádoucích účinků rentgenového záření na lidský organismus. Kontraindikace jsou relativní, což znamená následující: pokud diagnostika může pacientovi zachránit život, pak se provádí v každém případě.
Kdy se nedoporučuje provádět rentgen lopatky?
- Pro ženy během těhotenství a kojení.
- Pro děti, pokud nejsou k dispozici závažné indikace (do 14-15 let).
- Pro pacienty s dekompenzovanými stavy.
- Pacienti, kteří v posledních několika měsících již podstoupili velké množství záření.
- Nedostatečnost funkce ledvin a jater.
- Závažné patologie štítné žlázy.
- Individuální citlivost na rentgenové záření.
Normální výkon
Rentgenový snímek obvykle dokáže ukázat následky poruchy, jako je trauma. Může se jednat o odštěpky, úplné nebo částečné zlomeniny. Je také možné vidět známky zánětlivé reakce, přítomnost těsnění, vrozené vady (zejména změny v konfiguraci a velikosti lopatky). [ 5 ]
Zlomenina lopatky se na rentgenovém snímku určí změnou barvy kosti a přítomností jasné ztmavující linie. U takového poškození je důležité identifikovat typ zlomeniny:
- zlomenina krčku lopatky;
- tělo a úhly lopatky;
- kloubní výběžek lopatky;
- lopatková páteř;
- Korakoidní a akromiální výběžek lopatky.
Zlomeniny lopatky jsou relativně vzácné, vyskytují se přibližně u 1–2 % všech zlomenin kostí. Mohou se objevit po pádu na záda v důsledku přímého nárazu. Častěji se na rentgenovém snímku zaznamenává příčná zlomenina těla lopatky v oblasti pod páteří a o něco méně často zlomenina krčku a výběžků. V ojedinělých případech se nachází podélné poškození těla kosti, které je doprovázeno silnou divergencí úlomků. [ 6 ]
Při vyšetření zlomeniny krčku lopatky na rentgenovém snímku dokáže radiolog rozlišit mezi jednoduchou zlomeninou a zlomeninou s více úlomky. O zlomenině s více úlomky se říká, že vzniká, když je přítomný jeden nebo více zcela oddělených mezilehlých kostních úlomků.
K přerušení suprahumerálního a korakoidního výběžku dochází často přímými údery do oblasti lopatky, pádem na záda z velké výšky nebo s oporou o horní končetinu. Zlomenina korakoidního výběžku lopatky na rentgenovém snímku může být kombinována s poraněním žeber.
Rentgenová anatomie lopatky
Při dešifrování rentgenového snímku potřebují traumatologové a ortopedi znát anatomické znaky a být schopni prostorově konstruovat anatomické prvky s uvedením změny jejich vzájemného vztahu, která je vyjádřena ve stupních a milimetrech.
Lopatka je druh trojúhelníku přiléhající k zadní ploše hrudníku v prostoru od druhého do sedmého žebra. Vzhledem k tvaru kosti se rozlišují tři hrany:
- mediální okraj („hledí“ na páteř);
- boční okraj;
- horní okraj, kde se nachází lopatkový zářez.
Uvedené hrany jsou spojeny v určitých úhlech. Jeden z těchto úhlů, spodní, směřuje dolů a horní a boční se nacházejí na koncích horní hrany lopatky. Boční úhel je silnější než ostatní a má mírně prohloubenou glenoidní dutinu. Okraj dutiny je od zbytku lopatky oddělen krčkem.
Nad horním okrajem acetabula se nachází vyvýšenina, tuberkul, ke které se připojuje šlacha dlouhé hlavy bicepsu brachii. Spodní okraj má také podobnou vyvýšeninu s úponem dlouhé hlavy tricepsu brachii. Z horního okraje lopatky poblíž glenoidní dutiny se rozprostírá korakoidní výběžek. [ 7 ]
Přední, neboli parkostální, povrch lopatky je zploštělá prohlubeň zvaná subscapulární jamka. Třmen lopatky probíhá podél zadní roviny a dělí tento povrch na dvě prohlubně: supraspinózní a infraspinózní jamku. [ 8 ]
Lopatka ze zadní projekce je trojúhelníkový útvar se třemi hranami, úhly a výběžky. Na bázi korakoidního výběžku je vidět zářez: nezkušení odborníci si ho mohou zaměnit za oblast destrukce kosti, což je zvláště časté při diagnostice starších pacientů se známkami stařecké kalcifikace, kdy se zářez transformuje do otvoru.
Komplikace po postupu
Mnoho poranění a patologií lopatky nelze bez rentgenového snímku přesně diagnostikovat. Proto je obtížné zvolit vhodnou léčbu. Vizuální vyšetření nám umožňuje pouze předpokládat konkrétní poruchu, takže v mnoha případech je rentgen jednoduše nezbytný.
Během zákroku s využitím moderního digitálního zařízení je pacient minimálně vystaven radiaci. Ani pořízení 2–3 snímků nepředstavuje pro tělo žádnou újmu.
Je však velmi nežádoucí provádět rentgenové vyšetření u žen během těhotenství – zejména v prvním trimestru. Ve výjimečných případech (například v případě zlomeniny nebo pro diagnostiku závažných patologií) je však taková metoda nezbytná. Aby lékař chránil budoucí dítě, používá během rentgenového vyšetření ochranné štíty a zástěry zakrývající pacientovi břicho a hrudník. Pokud to situace dovolí, je lepší zvolit rentgen než počítačovou tomografii.
Důsledky po zákroku
Rentgenové záření má schopnost rozkládat molekuly, takže jeho vliv může teoreticky vést k destrukci buněčných membrán a poškození nukleových kyselin DNA a RNA. Teorie a skutečné nebezpečí se však poněkud liší. Odborníci tvrdí, že moderní digitální rentgenové přístroje vydávají nižší dávku záření než staré diagnostické přístroje. Každé rentgenové vyšetření a dávka musí být lékařem zaznamenány do speciálního protokolu dávkové zátěže. Záznam se provádí i v ambulantní kartě pacienta. [ 9 ]
Efektivní dávka rentgenového záření se měří v mSv nebo μSv. Moderní rentgenové přístroje jsou vybaveny vestavěným dozimetrem, který určuje množství záření, které pacient obdržel. Taková dávka se i při podobném vyšetření může lišit v závislosti na oblasti těla, vzdálenosti od rentgenky atd.
Rentgenový snímek lopatky je považován za bezpečnou diagnostiku. Během počítačové tomografie a fluoroskopie je člověk vystaven mnohem větší radiační zátěži:
- Fluoroskopie trvá několik minut, zatímco rentgen zlomek sekundy;
- Během počítačové tomografie se pořídí série snímků a čím více jich je, tím vyšší je radiační zátěž.
Pravděpodobnost poškození těla lze snížit použitím speciálních ochranných prostředků: olověné podložky, desky, štíty.
Nedoporučuje se provádět několik typů rentgenových vyšetření během 1-2 dnů: tělo po diagnostickém zákroku potřebuje zotavení.
Péče o proceduru
Po rentgenovém vyšetření nejsou nutná žádná zvláštní opatření. Pro vyrovnání přijaté radiační zátěže však specialisté doporučují:
- po zákroku byste měli pít hodně vody, čaje, kompotů a také se dobře vyspat (regenerace buněk probíhá hlavně v noci);
- alespoň na chvíli je nutné se vzdát zlozvyků, nekouřit a nepít alkohol (povoleno je pít malé množství suchého vína);
- doporučuje se fyzická aktivita a procházky na čerstvém vzduchu: aerobní cvičení snižuje riziko vzniku rakoviny;
- Je vhodné se alespoň dočasně vzdát tučných jídel, rychlého občerstvení, sladkostí, uzených jídel a sycených nápojů.
Strava, která zahrnuje rostlinné potraviny, bude prospěšná:
- zelí (brokolice, bílé zelí);
- hrozny;
- řepa;
- granátové jablko;
- borůvky, maliny, rybíz;
- mořské řasy.
Doporučuje se konzumace mléčných výrobků, ořechů, ovesných vloček, pohanky a švestek.
Pokud se vše provede správně, tělo pacienta se po rentgenovém snímku lopatky zotaví do 24 hodin. Během této doby se radioaktivní látky zcela rozpadnou a vyloučí.

