
Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Lidská granulocytární anaplazmóza
Lékařský expert článku
Naposledy posuzováno: 12.07.2025
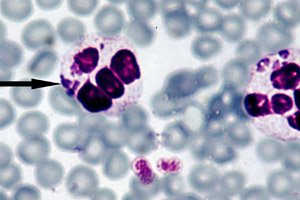
Infekční onemocnění anaplazmóza je přenosná patologie, tedy taková, kterou přenáší hmyz sající krev. V tomto případě se nemoc šíří klíšťaty rodu Ixodid, stejnými členovci, kteří mohou přenášet i klíšťovou encefalitidu a boreliózu.
Anaplazmóza má polymorfní příznaky a charakteristickou sezónnost (hlavně jaro-léto), spojenou s obdobími přirozené aktivity klíšťat. Nakažená osoba infekci nešíří, takže kontakt s ní není pro ostatní nebezpečný. [ 1 ]
Epidemiologie
Anaplazmóza byla poprvé popsána v roce 1994 Chen et al. (J Clin Micro 1994; 32(3):589-595). Případy anaplazmózy byly identifikovány po celém světě; ve Spojených státech je nejčastěji hlášena v horní části Středozápadu a severovýchodu. Aktivita onemocnění byla hlášena také v severní Evropě a jihovýchodní Asii.[ 2 ],[ 3 ],[ 4 ],[ 5 ]
V Rusku se infekce anaplasmózou klíšťaty vyskytuje v 5–20 % (převážná většina případů se vyskytuje v oblasti Bajkalského jezera a Permském kraji). V Bělorusku se míra infekce pohybuje od 4 do 25 % (nejvyšší prevalence je zaznamenána v lesích Bělověžské pužny). Na Ukrajině a v Polsku je míra prevalence přibližně stejná – 23 %. Počet případů anaplasmózy ve Spojených státech hlášených CDC se od začátku zaznamenávání onemocnění neustále zvyšuje, z 348 případů v roce 2000 na vrchol 5 762 případů v roce 2017. Případy hlášené v roce 2018 byly výrazně nižší, ale v roce 2019 se zvýšily přibližně na 5 655 případů. [ 6 ]
Anaplazmóza se vyznačuje svou sezónností, která odpovídá aktivnímu období klíšťat rodu Ixodidae. Vrcholy infekcí jsou pozorovány od poloviny jara do konce léta, přesněji od dubna do začátku září. Anaplazmy se zpravidla nacházejí ve stejné zonalitě jako jiné typy infekcí přenášených klíšťaty, zejména patogenní boreliózy. Bylo zjištěno, že jedno klíště rodu Ixodidae může současně přenášet až sedm patogenů virových a mikrobiálních onemocnění. Proto více než polovina případů onemocnění představuje smíšené infekce - léze několika infekčními patogeny současně, což výrazně zhoršuje průběh patologie. U většiny pacientů je anaplazmóza zjištěna v kombinaci s klíšťovou boreliózou nebo encefalitidou, případně s monocytární ehrlichiózou. Ve více než 80 % případů je pozorována koinfekce s anaplazmózou a boreliózou.
Příčiny anaplazmóza
Původcem infekční patologie je anaplasma (celý název Anaplasma phagocytophilum) - nejmenší intracelulární bakterie. Když vstoupí do lidského krevního oběhu, proniká do granulocytů a šíří se do všech částí těla.
V přirozených podmínkách se anaplasma často usazuje v tělech myší a krys a v obydlených oblastech se mohou nakazit psi, kočky, koně a další zvířata. Pro lidi však nepředstavují nebezpečí: i když nakažené zvíře člověka kousne, k infekci nedojde. [ 7 ]
Nebezpečí pro lidi z hlediska rozvoje anaplasmózy představuje napadení klíštětem rodu Ixodid, protože během kousnutí vylučuje do rány sliny, které obsahují anaplasmu.
Bakterie způsobující anaplazmózu mají průměr menší než 1 mikron. Do systémového krevního oběhu se dostávají spolu se slinnou tekutinou hmyzu. Když se patogen dostane do tkáně vnitřních orgánů, aktivuje zánětlivý proces. Bakterie se začnou rychle množit, což vede k potlačení imunitního systému a v důsledku toho k přidání sekundárních infekčních onemocnění - mikrobiálních, virových nebo plísňových.
Hlavním rezervoárem je myš bělonohá (Peromyscus leucopus); nicméně jako rezervoáry byla identifikována široká škála divokých i domácích savců. [ 8 ], [ 9 ] Klíšťata mohou šířit infekci mezi divokými a hospodářskými zvířaty, zejména kopytníky, psy, hlodavci a dokonce i ptáky, kteří pravidelně migrují, a tím usnadňují širší přenos patogenu. Anaplasma žije v těle zvířat několik týdnů, během nichž se dříve neinfikovaný hmyz stává jeho přenašečem.
Rizikové faktory
Klíšťata sající krev mohou přenášet různé infekce. Nejznámější jsou klíšťová encefalitida a borelióza a patogen, jako je anaplasma, byl izolován teprve před několika desetiletími.
Riziko infekce anaplasmou závisí na celkovém počtu klíšťat v dané oblasti, procentu infikovaného hmyzu a lidském chování. V oblastech s vysokým rizikem anaplasmózy ohrožuje nebezpečí především ty, kteří odpočívají nebo pracují v lesích, lesních plantážích a parkových oblastech – například mezi zvláštní rizikové kategorie patří lovci, rybáři, houbaři, lesníci, turisté, zemědělci, vojenský personál atd.
Klíšťata rodu Ixodid jsou citlivá na klima: vybírají si oblasti se střední nebo vysokou vlhkostí, častými srážkami nebo pokryté hustými houštinami, kde lze vlhkost udržovat na úrovni kolem 80 %. Prioritou hmyzu jsou listnaté a smíšené lesy, mýtiny, lesostep, parky, náměstí a zahrady. V posledních několika letech se krev sající členovci poměrně rozšířili do horských a severních oblastí. [ 10 ]
Patogeneze
Anaplasmóza se přenáší útokem klíštěte během sání krve. V prostředí klíštěte se infekce přenáší ze samice na potomstvo, což způsobuje neustálou cirkulaci patogenů. Kontaktní cesta přenosu anaplasmy (poškozením kůže), stejně jako trávicí cesta (při konzumaci mléka, masa) nebyla prokázána.
Lidé jsou nejvíce vystaveni útokům klíšťat na jaře a v létě, kdy aktivita hmyzu vrcholí. Začátek sezóny klíšťat se liší v závislosti na povětrnostních podmínkách. Pokud je jaro teplé a brzy, členovci začínají „lovit“ již koncem března a v druhé polovině léta se jejich aktivita výrazně zvyšuje díky nahromadění velkého množství bakterií.
Hmyz je aktivní téměř nepřetržitě, ale za teplého slunečného počasí je jeho nejvyšší agresivita pozorována od osmé do jedenácté hodiny ranní, poté postupně klesá a opět se zvyšuje od pěti do osmé hodiny večer. Za oblačného počasí je denní aktivita klíšťat přibližně stejná. Zpomalení aktivity je pozorováno v horkých podmínkách a při silných deštích.
Krev sající hmyz žije převážně v masivních, méně často v malých lesích, lesních pásech a lesostepích. Klíšťata se častěji vyskytují na vlhkých místech, v lesních roklích, houštích, v blízkosti potoků a cest. Žijí také ve městech: na březích řek, v přírodních rezervacích, parcích a náměstích a přiblížení živého objektu cítí čichem ze vzdálenosti 10 metrů.
Klíště prochází několika vývojovými stádii: vajíčko, larva, nymfa, dospělec. Pro zajištění normálního průběhu všech stádií je zapotřebí krev teplokrevného živočicha, proto klíště pilně hledá „živitele“: může to být malé lesní zvíře nebo pták, ale i velká zvířata nebo hospodářská zvířata. Při sání krve klíště „sdílí“ bakterie se zvířetem, čímž se stává dalším rezervoárem infekce. Vzniká tak jakýsi bakteriální oběh: od klíštěte k živému tvorovi a zpět ke klíštěti. Kromě toho se bakteriální buňky mohou šířit i od hmyzu k jeho potomkům. [ 11 ]
K infekci lidí dochází přenosnou cestou kousnutím klíštětem. Patogen se do lidského těla dostává přes pokousanou kůži a proniká do krevního oběhu a poté do různých vnitřních orgánů, včetně vzdálených, což způsobuje klinický obraz anaplazmózy.
Anaplasma „infikuje“ granulocyty, primárně zralé neutrofily. Uvnitř cytosolu leukocytů se tvoří celé bakteriální kolonie moruly. Po infekci patogen proniká do buňky, začíná se množit ve vakuole cytoplazmy a poté tuto buňku opouští. Patologický mechanismus vývoje onemocnění je doprovázen poškozením slezinných makrofágů, stejně jako buněk jater a kostní dřeně, lymfatických uzlin a dalších struktur, uvnitř kterých se začíná rozvíjet zánětlivá reakce. Na pozadí poškození leukocytů a rozvoje zánětlivého procesu je imunitní systém těla potlačen, což nejen situaci zhoršuje, ale také přispívá ke vzniku sekundární infekce jakéhokoli původu. [ 12 ]
Symptomy anaplazmóza
U anaplazmózy lze pozorovat rozsáhlé příznaky různé závažnosti, které závisí na charakteristikách průběhu onemocnění. První příznaky se objevují na konci latentní inkubační doby, která trvá od několika dnů do několika týdnů (obvykle asi dva týdny), pokud se počítá od okamžiku, kdy bakterie vstoupí do lidského krevního oběhu. [ 13 ]
V mírných případech je klinický obraz podobný běžnému ARVI - akutní respirační virové infekci. Typické jsou následující příznaky:
- prudké zhoršení zdraví;
- zvýšení teploty na 38,5 °C;
- horečka;
- silný pocit slabosti;
- ztráta chuti k jídlu, dyspepsie;
- bolest hlavy, svalů, kloubů;
- někdy – pocit bolesti a sucha v krku, kašel, nepříjemné pocity v oblasti jater.
V středně závažných případech je závažnost příznaků zřetelnější. K výše uvedeným se přidávají následující příznaky:
- závratě a další neurologické příznaky;
- časté zvracení;
- potíže s dýcháním;
- snížení denní diurézy (možný rozvoj anurie);
- otok měkkých tkání;
- zpomalení srdečního tepu, pokles krevního tlaku;
- nepříjemné pocity v oblasti jater.
Pokud pacient trpí imunodeficiencí, pak je na tomto pozadí anaplazmóza obzvláště závažná. Jsou přítomny následující příznaky:
- trvale zvýšená teplota, bez normalizace po dobu několika týdnů;
- výrazné neurologické příznaky, často s obrazem celkového poškození mozku (porucha vědomí - od letargie až po komatózní stav), generalizované záchvaty;
- zvýšené krvácení, rozvoj vnitřního krvácení (krev ve stolici a moči, krvavé zvracení);
- poruchy srdečního rytmu.
Mezi projevy postižení periferního nervového systému patří brachiální plexopatie, obrna hlavových nervů, demyelinizační polyneuropatie a bilaterální obrna lícního nervu. Obnova neurologických funkcí může trvat několik měsíců.[ 14 ],[ 15 ],[ 16 ]
První známky
Ihned po inkubační době, která trvá v průměru 5–22 dní, se objeví první příznaky:
- náhlé zvýšení teploty (horečnatá teplota);
- bolest hlavy;
- silná únava, slabost;
- různé projevy dyspepsie: od bolesti v břiše a oblasti jater až po silné zvracení;
- snížený krevní tlak, závratě;
- zvýšené pocení.
Příznaky jako bolest a pálení v krku, kašel se nevyskytují u všech pacientů, ale nejsou vyloučeny. Jak je vidět, klinický obraz je nespecifický a spíše připomíná jakoukoli virovou respirační infekci, včetně chřipky. Proto existuje vysoká pravděpodobnost chybné diagnózy. Anaplazmózu lze podezřívat, pokud pacient uvede nedávné kousnutí klíštětem. [ 17 ]
Anaplazmóza u dítěte
Pokud se u dospělých anaplasmóza přenáší kousnutím klíštěte, pak u dětí existuje jiný způsob přenosu infekce - z matky na plod. Onemocnění se vyznačuje vysokou horečkou, bolestmi hlavy a svalů, pomalým srdečním tepem a sníženým krevním tlakem.
Klinický obraz anaplazmózy se nejčastěji projevuje středně těžkou až těžkou formou, nicméně tyto typy progrese jsou charakteristické především pro dospělé pacienty. Děti trpí infekčním onemocněním převážně v mírné formě. Pouze v některých případech se u dětí vyvine anikterická hepatitida se zvýšenou aktivitou transamináz. Ještě méně často se pozoruje poškození ledvin s rozvojem hypoisostenurie, proteinurie a erytrocyturie, stejně jako zvýšení hladiny kreatininu a močoviny v krvi. V ojedinělých případech je patologie komplikována infekčně-toxickým šokem, akutním selháním ledvin, syndromem akutní respirační tísně a meningoencefalitidou. [ 18 ]
Léčba onemocnění v dětství, stejně jako u dospělých, je založena na užívání doxycyklinu. Obecně se uznává, že tento lék je předepisován dětem od 12 let. Existují však případy dřívější léčby doxycyklinem - zejména od 3 do 4 let. Dávkování se volí individuálně.
Etapy
Anaplazmóza má tři fáze vývoje: akutní, subklinickou a chronickou.
Akutní stadium je charakterizováno kolísáním teploty do vysokých hodnot (40–41 °C), prudkým úbytkem hmotnosti a slabostí, dušností podobné dušnosti, zvětšenými lymfatickými uzlinami, výskytem hnisavé rýmy a zánětu spojivek a zvětšenou slezinou. Někteří pacienti pociťují zvýšenou citlivost způsobenou podrážděním mozkových plen, dále záchvaty, svalové záškuby, polyartritidou a paralýzou hlavových nervů. [ 19 ]
Akutní stadium postupně přechází do subklinické fáze, ve které se pozoruje anémie, trombocytopenie, leukopenie (v některých případech leukocytóza). Poté, po přibližně 1,5 až 4 měsících (i bez léčby), může dojít buď k uzdravení, nebo k dalšímu, chronickému stádiu onemocnění. Je charakterizováno anémií, trombocytopenií, edémy a přidáním sekundárních infekčních patologií. [ 20 ]
Formuláře
V závislosti na intenzitě symptomů se rozlišují následující typy anaplazmózy:
- latentní, asymptomatické (subklinické);
- manifestní (explicitní).
V závislosti na závažnosti infekčního onemocnění se rozlišují lehké, středně těžké a těžké případy.
Kromě toho se rozlišuje mezi destičkovou a granulocytární anaplazmózou, avšak poškození destiček je charakteristické pouze ve vztahu k veterinární medicíně, protože se vyskytuje hlavně u koček a psů. [ 21 ]
Anaplasma je patogen nejen u lidí, ale i u psů, krav, koní a dalších druhů zvířat. Klíšťatou přenášená anaplasmóza u lidí se vyskytuje téměř kdekoli na světě, protože přenašeči onemocnění - klíšťata - žijí v evropských i asijských zemích.
Anaplazmóza skotu a dalších hospodářských zvířat je dlouho známé onemocnění, které bylo poprvé popsáno v 18. století: tehdy se nazývalo klíšťová horečka a postihovalo hlavně kozy, telata a ovce. Existence granulocytární anaplazmózy u koní byla oficiálně potvrzena v roce 1969 a u psů v roce 1982. [ 22 ] Kromě klíšťat se mohou přenašeči infekce stát ovádi, bodavé mouchy, pakomáry, ovčí pijavice a černé mouchy.
Anaplazmóza u ovcí a dalších hospodářských zvířat se projevuje následujícími počátečními příznaky:
- náhlé zvýšení teploty;
- zežloutnutí sliznic v důsledku nadměrného bilirubinu v krevním řečišti;
- potíže s dýcháním, těžké dýchání, příznaky hypoxie;
- zrychlený srdeční tep;
- rychlý úbytek hmotnosti;
- ztráta chuti k jídlu;
- apatie, letargie;
- poruchy trávení;
- snížení dojivosti;
- otok (laloku a končetin);
- kašel.
Infekce u zvířat je často způsobena poruchami příjmu potravy. Nemocní jedinci se tak v důsledku narušeného metabolismu snaží ochutnávat a žvýkat nepoživatelné předměty. Metabolické selhání, potlačení oxidačně-redukčních procesů vede k narušení krvetvorby, poklesu hladiny hemoglobinu v krvi a rozvoji hypoxie. Intoxikace s sebou nese rozvoj zánětlivých reakcí, pozorují se otoky a krvácení. Správná diagnóza a včasné předepsání léčby hrají rozhodující roli v prognóze patologie. [ 23 ]
Značný počet nejen domácích, ale i divokých zvířat může sloužit jako rezervoár pro původce anaplazmózy. Zároveň psi, kočky, a dokonce i lidé sami jsou náhodnými hostiteli, kteří nehrají roli přenašeče infekce na jiné živé bytosti.
Anaplazmóza u koček je nejvzácnější – vyskytuje se pouze v ojedinělých případech. Zvířata se snadno unaví, mají tendenci vyhýbat se jakékoli aktivitě, většinou odpočinku, a prakticky nejedí. Často se objevuje žloutenka.
Anaplazmóza u psů také nemá specifické příznaky. Zaznamenává se deprese, horečka, zvětšená játra a slezina, kulhání. U zvířat jsou popsány případy kašle, zvracení a průjmu. Je pozoruhodné, že v Severní Americe má tato patologie převážně mírný průběh, zatímco v evropských zemích jsou často pozorovány fatální následky.
U většiny zvířat je prognóza anaplasmózy příznivá, za předpokladu včasného zahájení antibiotické terapie. Krevní obraz se stabilizuje do 2 týdnů od zahájení terapie. Fatální případy u psů a koček nebyly popsány. Složitější průběh patologie je pozorován u kombinované infekce, kdy se anaplasmóza kombinuje s dalšími patogeny přenášenými při kousnutí klíštětem. [ 24 ]
Komplikace a důsledky
Pokud pacient s anaplasmózou nevyhledá lékařskou pomoc nebo je léčba zpočátku předepsána nesprávně, riziko komplikací se výrazně zvyšuje. Bohužel se to stává poměrně často a místo rickettsiózní infekce se pacient začne léčit s akutní respirační virovou infekcí, chřipkou nebo akutní bronchitidou. [ 25 ]
Je důležité si uvědomit, že komplikace infekčního onemocnění mohou být skutečně nebezpečné, protože často vedou k vážným následkům a dokonce i k úmrtí pacienta. Mezi nejčastější komplikace patří:
- monoinfekce;
- selhání ledvin;
- poškození centrálního nervového systému;
- srdeční selhání, myokarditida;
- plicní aspergilóza, respirační selhání;
- infekčně-toxický šok;
- atypická pneumonie;
- koagulopatie, vnitřní krvácení;
- meningoencefalitida.
Toto jsou nejčastější, ale ne všechny známé následky, které se mohou vyvinout v důsledku anaplazmózy. Samozřejmě existují případy spontánního uzdravení z onemocnění, což je typické pro lidi s dobrou a silnou imunitou. Pokud je však imunitní obrana narušena – například pokud byl člověk nedávno nemocný nebo trpí chronickými onemocněními, užíval imunosupresivní terapii nebo podstoupil operaci, pak je rozvoj komplikací u takového pacienta více než pravděpodobný. [ 26 ]
Nejnepříznivějším výsledkem může být smrt pacienta v důsledku selhání více orgánů.
Diagnostika anaplazmóza
Důležitou roli v diagnostice anaplazmózy hraje sběr epidemiologické anamnézy. Lékař musí věnovat pozornost takovým momentům, jako je kousnutí klíštětem, pobyt pacienta v infekčně endemické oblasti, jeho návštěvy lesů a lesoparků v uplynulém měsíci. Získané epidemiologické informace v kombinaci s existujícími příznaky pomáhají zorientovat se a vést diagnostiku správným směrem. Změny v krevním obraze poskytují další pomoc, ale hlavním diagnostickým momentem je laboratorní vyšetření.
Za nejúčinnější způsob diagnostiky anaplasmózy se považuje přímá mikroskopie v tmavém poli, jejíž podstatou je vizualizace embryonálních struktur – morul – uvnitř neutrofilů během světelné mikroskopie tenkého krevního nátěru obarveného Romanovského-Giemsovou metodou. Viditelná morula se tvoří přibližně od třetího do sedmého dne po zavedení bakterií. Relativně jednoduchá výzkumná metoda má také určitou nevýhodu, protože vykazuje nedostatečnou účinnost při nízkých hladinách anaplasmózy v krvi. [ 27 ]
Obecná klinická vyšetření a zejména kompletní krevní obraz prokazují leukopenii s posunem leukocytárního vzorce doleva, mírné zvýšení sedimentace erytrocytů (ESR). Mnoho pacientů má anémii a pancytopenii.
Obecný rozbor moči odhaluje hypoisosthenurii, hematurii a proteinurii.
Biochemie krve ukazuje zvýšenou aktivitu jaterních testů (AST, ALT), LDH, zvýšené hladiny močoviny, kreatininu a C-reaktivního proteinu.
Protilátky proti anaplazmóze se stanovují sérologickou reakční metodou (ELISA). Diagnostika je založena na stanovení dynamiky titrů specifických protilátek proti bakteriálním antigenům. Počáteční protilátky IgM se objevují od jedenáctého dne onemocnění a vrcholu dosahují od 12. do 17. dne. Poté jejich počet klesá. Protilátky IgG lze detekovat již první den infekčního procesu: jejich koncentrace se postupně zvyšuje a vrcholu dosahuje za 37–39 dní. [ 28 ]
PCR pro anaplazmózu je druhou nejběžnější přímou diagnostickou metodou, která detekuje DNA anaplazmy. Biomateriálem pro PCR analýzu je krevní plazma, leukocytární frakce, mozkomíšní mok. Je také možné vyšetřit klíště, pokud je přítomno.
Instrumentální diagnostika zahrnuje následující postupy:
- Rentgenové vyšetření plic (obraz bronchitidy nebo zápalu plic, zvětšené lymfatické uzliny);
- elektrokardiografie (obraz zhoršeného vedení vzruchů);
- ultrazvukové vyšetření břišních orgánů (zvětšená játra, difúzně změněná jaterní tkáň).
Diferenciální diagnostika
Diferenciace různých endemických rickettsióz se provádí s ohledem na klinické a epidemiologické příznaky. Je důležité věnovat pozornost epidemiologickým údajům typickým pro většinu endemických rickettsióz (přesun do endemického ložiska, sezónnost, napadení klíšťaty atd.), stejně jako takovým příznakům, jako je absence primárního afektu, regionální zvětšení lymfatických uzlin a absence vyrážky.
V některých případech se anaplazmóza může podobat epidemickému tyfu se středně těžkým průběhem, stejně jako mírné formě Brilovy choroby. U tyfu jsou neurologické příznaky výraznější, je přítomna roseolózní-petechiální vyrážka, objevují se Chiariho-Avcynovy a Govorovovy-Godelierovy příznaky, tachykardie, Rosenbergův enantém atd. [ 29 ]
Je důležité včas odlišit anaplazmózu od chřipky a akutních respiračních infekcí (ARVI). U chřipky je horečnaté období krátké (3-4 dny), bolest hlavy je soustředěna v nadočnicové a spánkové oblasti. Jsou přítomny katarální příznaky (kašel, rýma), nedochází ke zvětšení jater.
Dalším onemocněním, které vyžaduje diferenciaci, je leptospiróza. Patologie se vyznačuje silnou bolestí lýtkových svalů, skleritidou, zrychleným srdečním tepem a neutrofilní leukocytózou. Těžká leptospiróza se vyznačuje žloutenkou bělimy a kůže, meningeálním syndromem, změnami mozkomíšního moku typu serózní meningitidy. Diagnóza se stanoví stanovením leptospir v krevním řečišti a moči a také pozitivní aglutinační a lyzační reakcí.
Horečka dengue se vyznačuje dvouvlnovou teplotní křivkou, silnou bolestí kloubů, typickými změnami chůze a počáteční tachykardií. S druhou vlnou se objevuje svědivá vyrážka, následovaná olupováním. Diagnóza je založena na izolaci viru.
Brucelóza je charakterizována vlnící se horečkou, nadměrným pocením, migrující artralgií a myalgií, mikropolyadenitidou s následným poškozením pohybového aparátu, nervového a urogenitálního systému. [ 30 ]
Ehrlichióza a anaplasmóza jsou dvě rickettsiózní infekce, které mají v klinickém průběhu mnoho společného. Onemocnění často začínají akutně, podobně jako akutní virová infekce. Mezi nespecifické příznaky patří silné zvýšení teploty se zimnicí, slabost, bolesti svalů, nevolnost a zvracení, kašel a bolest hlavy. Kožní vyrážky však nejsou pro anaplasmózu typické, na rozdíl od ehrlichiózy, která se vyznačuje papulózními nebo petechiálními elementy na končetinách a trupu.
Anaplazmóza i ehrlichióza mohou být komplikovány diseminovanou intravaskulární koagulací, selháním více orgánů, konvulzivním syndromem a rozvojem kómatu. Obě onemocnění jsou klasifikována jako infekce s komplexním průběhem spojeným se zvýšeným rizikem úmrtí u osob s imunodeficiencí. Rozvoj infekčního procesu je obzvláště nebezpečný u pacientů, kteří dříve užívali imunosupresivní léčbu, podstoupili operaci k odstranění sleziny nebo u pacientů infikovaných HIV.
Sérologické testy a PCR hrají hlavní rozlišovací roli v diagnostice anaplazmózy nebo ehrlichiózy. Cytoplazmatické inkluze se detekují v monocytech (u ehrlichiózy) nebo granulocytech (u anaplazmózy).
Borelióza a anaplazmóza mají společný endemický výskyt, vyvíjejí se po kousnutí klíštětem rodu Ixodidae, ale klinický obraz těchto infekcí je odlišný. U boreliózy se v místě kousnutí pozoruje lokální zánětlivá kožní reakce, nazývaná klíšťový erythema migrans, ačkoli je možný i erytematózní průběh onemocnění. Jak se borelióza šíří po celém těle, postihuje se pohybový aparát, nervový a kardiovaskulární systém a kůže. Charakteristické jsou kulhání, letargie a srdeční dysfunkce. Asi šest měsíců po infekci dochází k těžkému poškození kloubů a trpí nervový systém. Diagnostika se omezuje na použití metod ELISA, PCR a imunoblottingu. [ 31 ]
Kdo kontaktovat?
Léčba anaplazmóza
Hlavní léčbou anaplazmózy je antibiotická terapie. Bakterie jsou citlivé na tetracyklinové antibakteriální léky, takže volba často padá na doxycyklin, který pacienti užívají perorálně v dávce 100 mg dvakrát denně. Délka léčby je od 10 dnů do tří týdnů. [ 32 ]
Kromě tetracyklinových léků je anaplasma citlivá také na amfenikoly, zejména na levomycetin. Odborníci však užívání tohoto antibiotika nedoporučují, což je spojeno s výraznými vedlejšími účinky léku: během léčby se u pacientů rozvíjí granulocytopenie, leukopenie a trombocytopenie. [ 33 ]
Pacientkám během těhotenství a kojení se předepisuje amoxicilin nebo chráněné peniciliny v individuálních dávkách.
Pokud jsou antibiotika předepsána do tří dnů po kousnutí klíštětem, provádí se zkrácená léčebná kúra - po dobu jednoho týdne. Pokud kontaktujete lékaře později, použije se plný léčebný režim.
Dále se provádí symptomatická terapie, během níž mohou být předepsány následující skupiny léků:
- nesteroidní protizánětlivé léky;
- hepatoprotektory;
- multivitaminové produkty;
- antipyretika;
- léky proti bolesti;
- léky k nápravě souběžných poruch dýchacího, kardiovaskulárního a nervového systému.
Klinická účinnost terapie se posuzuje na základě jejích výsledků: mezi pozitivní příznaky patří snížení závažnosti a vymizení symptomů, normalizace dynamiky poruch v laboratorních a instrumentálních vyšetřeních a změny v titrech specifických protilátek proti anaplazmám. V případě potřeby se léky nahradí a předepíše se opakovaná léčebná kúra.
Léky
Nejčastěji používaným léčebným režimem pro anaplazmózu je:
- Doxycyklin nebo jeho rozpustný analog Unidox Solutab – 100 mg dvakrát denně;
- Amoxicilin (dle indikace nebo pokud není možné použít doxycyklin) – 500 mg třikrát denně;
- V závažných případech anaplazmózy se za optimální lék považuje Ceftriaxon v množství 2 g intravenózně jednou denně.
Jako alternativní antibiotika lze zvážit také penicilinové přípravky, cefalosporiny druhé a třetí generace a makrolidy.
Vzhledem k tomu, že užívání antibiotik při anaplazmóze je obvykle dlouhodobé, mohou být důsledky takové terapie velmi odlišné: nejčastěji se vedlejší účinky projevují poruchami trávení, kožními vyrážkami. Po ukončení léčebné kúry je nutně předepsán soubor opatření k odstranění těchto následků a obnovení adekvátního fungování trávicího systému.
Nejčastějším důsledkem antibiotické terapie je střevní dysbakterióza, která se vyvíjí v důsledku depresivního účinku antibakteriálních léků jak na patogenní mikroorganismy, tak na přirozenou mikroflóru v těle. K obnovení takové mikroflóry lékař předepisuje probiotika a eubiotika.
Kromě dysbakteriózy může dlouhodobá antibiotická terapie přispívat k rozvoji plísňových infekcí. Často se například rozvíjí orální a vaginální kandidóza.
Dalším možným nežádoucím účinkem je alergie, která může být omezená (vyrážka, rýma) nebo komplexní (anafylaktický šok, Quinckeho edém). Takové stavy vyžadují okamžité vysazení (nahrazení) léku a naléhavá antialergická opatření s použitím antihistaminik a glukokortikoidů.
Spolu s antibiotickou terapií se předepisují symptomatické léky. Při zvýšené teplotě, těžké intoxikaci se tedy používají detoxikační roztoky, při otoku - dehydratace, při neuritidě, artritidě a bolestech kloubů - nesteroidní protizánětlivé léky a fyzioterapie. Pacientům s obrazem kardiovaskulárního poškození se předepisuje Asparkam nebo Panangin 500 mg třikrát denně, Riboxin 200 mg 4krát denně.
Pokud je zjištěn stav imunodeficience, je indikován Timalin v dávce 10-30 mg denně po dobu dvou týdnů. U pacientů s autoimunitními projevy - například s recidivující artritidou - se doporučuje Delagil v dávce 250 mg denně v kombinaci s nesteroidními protizánětlivými léky.
Vitaminoterapie zahrnuje užívání léků obsahujících vitamíny C a E.
Dále jsou do léčebného režimu zahrnuty cévní látky (kyselina nikotinová, Complamin). Pro usnadnění pronikání antibakteriálních léků do centrálního nervového systému se pacientům podává Euphyllin, roztok glukózy, stejně jako léky pro optimalizaci mozkového oběhu a nootropika (Piracetam, Cinnarizin).
V chronických případech onemocnění je indikována imunokorekční léčba.
Prevence
Přenašeči anaplasmózy žijí na zemi, ale mohou šplhat po vysoké trávě a keřích až do výšky 0,7 m a čekat tam na potenciálního přenašeče. Napadení klíštětem člověk prakticky necítí, takže si lidé kousnutí často nevšímají.
Z preventivních důvodů se doporučuje nosit oblečení, které chrání před hmyzem, a v případě potřeby používat speciální repelenty. Po každé procházce (zejména v lese) byste si měli zkontrolovat celé tělo: pokud se najde klíště, musí být okamžitě odstraněno. Odstranění se provádí pinzetou nebo špičatými kleštěmi, přičemž členovec se uchopí co nejblíže k oblasti přiléhající k povrchu kůže. Klíště se musí vytahovat velmi opatrně, třepavými a kroutivými pohyby, přičemž se snažte zajistit, aby se části těla klíštěte neuvolnily a nezůstaly v ráně. Aby se zabránilo infekci, je důležité na konci zákroku ošetřit pokousané místo antiseptikem.
Po jakémkoli, i krátkém pobytu v lesním pásu, je nutné zkontrolovat kůži, a to nejen na viditelných místech: je nezbytné zkontrolovat kožní záhyby, protože hmyz se často snaží o oblasti s vysokou vlhkostí na těle - například v podpaží a tříslech, pod mléčnými žlázami, na záhybech paží a nohou. U dětí je mimo jiné důležité pečlivě prohlédnout hlavu a krk, oblast za ušima. [ 34 ]
Před vstupem do bytu je vhodné si také prohlédnout věci a oblečení, protože hmyz se může dostat i v tašce nebo na botách.
Pro prevenci infekce anaplazmózou se doporučuje:
- vyhýbejte se chůzi po místech, kde se může vyskytovat hmyz sající krev;
- mít pochopení pro správné odstraňování klíšťat a první příznaky anaplasmózy;
- V případě potřeby nezapomeňte použít repelenty proti hmyzu;
- Na procházky lesem a parkem noste vhodné oblečení (s dlouhými rukávy, zakrytými kotníky a chodidly).
Předpověď
U drtivé většiny pacientů s anaplazmózou je prognóza hodnocena jako pozitivní. Zpravidla asi 50 % pacientů vyžaduje hospitalizaci. U některých nakažených se onemocnění vyléčí samo, ale některé bolestivé příznaky zmizí až po určité době - během několika měsíců.
Zhoršení prognózy je pozorováno s rozvojem hematologických a neurologických komplikací, což je typické pro pacienty s imunodeficienčními stavy, chronickými onemocněními jater a ledvin. Úmrtnost je relativně nízká. [ 35 ]
Obecně platí, že průběh a výsledek patologie závisí na správné diagnóze, včasném podání antibakteriálních a symptomatických léků. V těžkých a těžkých případech jsou pacienti umístěni do infekční nemocnice. Je důležité zajistit pacientovi klid, dobrou hygienu a výživu. Během období zvýšené teploty a horečky by měla být pacientova strava extrémně šetrná, a to jak mechanicky, tak chemicky a tepelně, s minimalizací produktů, které způsobují fermentaci a hnilobu ve střevech. Zároveň by jídla měla být kalorická. Klid na lůžku by měl být dodržován, dokud se teplota nevrátí k normálu, plus ještě několik dní. Důležité je používat účinné etiotropní látky, které zvyšují specifickou i nespecifickou reaktivitu organismu.
Pokud byl pacient léčen pozdě nebo nesprávně, může se onemocnění stát chronickým. Lidé, kteří prodělali anaplazmózu, podléhají lékařskému sledování dynamiky po dobu 12 měsíců. Pozorování zahrnuje pravidelné vyšetření specialistou na infekční choroby, terapeutem a v případě potřeby neurologem. [ 36 ]
Skot, který prodělal anaplazmózu, se vůči infekci dočasně imunizuje. Tato imunita však netrvá dlouho: přibližně čtyři měsíce. Pokud onemocnění prodělala březí samice, její potomci budou mít delší imunitu vůči infekci díky přítomnosti protilátek v krvi. Pokud se potomci nakazí, bude onemocnění probíhat mírněji.

