
Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Kalcinóza: co to je, jak ji léčit?
Lékařský expert článku
Naposledy posuzováno: 12.07.2025
Co znamená kalcifikace? Je to tvorba akumulací nerozpustných vápenatých solí tam, kde se jejich přítomnost neočekává ani z anatomického, ani z fyziologického hlediska, tedy mimo kosti.
Mezi všemi biogenními makroelementy lidského těla je podíl vápníku – ve formě krystalů hydroxyapatitu v kostní tkáni – nejvýznamnější, ačkoli krev, buněčné membrány a extracelulární tekutina také obsahují vápník.
A pokud je hladina tohoto chemického prvku výrazně zvýšena, pak se vyvíjí kalcifikace – porucha minerálního metabolismu (kód E83 dle MKN-10).
Příčiny kalcinóza
Metabolismus vápníku je vícestupňový biochemický proces a dnes byly identifikovány a systematizovány klíčové příčiny kalcinózy, jako jednoho z typů poruch minerálního metabolismu. Vzhledem k úzkému vztahu mezi všemi metabolickými procesy probíhajícími v těle je však v klinické endokrinologii obvyklé současně zvažovat patogenezi kalcifikace (neboli kalcifikace).
Primární příčinou vápenaté dystrofie je přesycení krve vápníkem - hyperkalcemie, jejíž etiologie je spojena se zvýšenou osteolýzou (destrukcí kostní tkáně) a uvolňováním vápníku z kostní matrix.
Hyperkalcemie, stejně jako hypertyreóza nebo patologie příštítných tělísek, snižují produkci kalcitoninu štítnou žlázou, která reguluje hladinu vápníku inhibicí jeho vylučování z kostí. Předpokládá se, že právě přítomnost skrytých problémů se štítnou žlázou u žen po menopauze - v kombinaci se snížením hladiny estrogenů, které zadržují vápník v kostech - způsobuje extraoseální ukládání vápníku, tj. kalcifikaci při osteoporóze.
Existují i další patologické stavy, které způsobují koncentraci vápenatých solí na nesprávných místech. U pacientů s primární hyperparatyreózou, hyperplazií příštítných tělísek nebo jejich hormonálně aktivním nádorem se zvyšuje syntéza parathormonu (parathormonu nebo PTH), v důsledku čehož je potlačen účinek kalcitoninu a zvyšuje se hladina vápníku v krevní plazmě a také demineralizace kostí.
Je nutné vzít v úvahu význam fosforu v metabolismu vápníku, protože porušení poměrů obsahu těchto makroprvků v těle vede k hyperfosfatémii, která zvyšuje tvorbu „vápenatých usazenin“ v kostech, měkkých tkáních a cévách. A přesycení ledvinového parenchymu vápenatými solemi vede k selhání ledvin a rozvoji nefrokalcinózy.
Mechanismus zvýšené osteolýzy s uvolňováním fosforečnanu a uhličitanu vápenatého z kostních depotů v přítomnosti rakovinných nádorů jakékoli lokalizace je vysvětlen tzv. paraneoplastickým syndromem: růst maligních novotvarů je doprovázen hyperkalcemií, protože mutované buňky jsou schopny produkovat polypeptid podobný účinku parathormonu.
Je dobře známo, že patogenezi tvorby vápenatých solí může způsobit nadbytek vitaminu D, který je v endokrinologii spojován se zvýšenou syntézou 1,25-dihydroxyvitaminu D3 - kalcitriolu, který se aktivně podílí na procesu metabolismu vápníku a fosforu. Na vzniku vápenaté dystrofie se podílí hypervitaminóza vitaminu A, vedoucí k osteoporóze, a také nedostatek vitaminu K1 z potravy a endogenního vitaminu K2.
Při absenci endokrinních patologií nepřesahuje obsah celkového vápníku v krevní plazmě fyziologickou normu a pak jsou příčiny kalcinózy různé, způsobené lokálními faktory. Patří mezi ně ukládání fosforečnanu vápenatého na membrány organel poškozených, atrofovaných, ischemických nebo mrtvých buněk, stejně jako zvýšení pH mezibuněčné tekutiny v důsledku aktivace alkalických hydrolytických enzymů.
Například proces kalcifikace v případě cévní aterosklerózy je prezentován následovně. Když je cholesterol usazený na stěně cévy pokryt skořápkou tvořenou glykoproteinovými sloučeninami endotelu, vzniká cholesterolový plak. A to je klasická ateroskleróza. Když se tkáně ateromatózní skořápky plaku začnou „nasycovat“ vápenatými solemi a tvrdnout, jedná se již o aterokalcinózu.
Posun vodíkového indexu kyselosti krve (pH) směrem k alkalické straně s částečnou dysfunkcí fyzikálně-chemického pufrovacího systému krve (hydrogenuhličitan a fosfát), který udržuje acidobazickou rovnováhu, hraje významnou roli v etiologii poruch metabolismu vápníku. Jednou z příčin jeho poruchy, vedoucí k alkalóze, je Burnettův syndrom, který se rozvíjí u osob konzumujících velké množství produktů obsahujících vápník, užívajících jedlou sodu nebo antacida neutralizující žaludeční kyselinu adsorbovanou v gastrointestinálním traktu, při pálení žáhy nebo gastritidě.
Předpokládá se, že některé z výše uvedených endokrinních poruch jsou zhoršovány nadměrným příjmem vápníku s potravou. Nicméně, jak tvrdí vědci z Harvardovy univerzity, stále neexistují žádné přesvědčivé důkazy o tom, že by vápník ve stravě zvyšoval pravděpodobnost kalcifikace tkání, protože nezpůsobuje trvalé zvýšení hladiny vápníku v krvi.
Rizikové faktory
Jak ukazuje klinická praxe, v některých případech je proces kalcifikace spouštěn různými infekcemi – tuberkulózou, amebiázou, toxoplazmózou, trichinelózou, cysticerkózou, meningitidou, encefalitidou atd. – a doprovodnými zánětlivými procesy s poškozením tkání.
Jsou také identifikovány následující rizikové faktory pro rozvoj kalcifikace:
- zlomeniny kostí, během jejichž hojení se aktivují osteoklasty, které svými enzymy využívají poškozenou kostní tkáň;
- zhoršení trofismu kostní tkáně během prodlouženého odpočinku na lůžku nebo paralýzy (paraplegie), což vede k nehybnosti;
- maligní novotvary;
- chronická granulomatózní onemocnění (sarkoidóza, Crohnova choroba);
- autoimunitní patologie systémové povahy (sklerodermie, revmatoidní artritida, lupus);
- chronické patologie ledvin se snížením jejich filtrační kapacity (v tomto případě je metabolismus fosforu a vápníku narušen s rozvojem sekundární hyperparatyreózy);
- chronická forma insuficience kůry nadledvin - Addisonova choroba, vedoucí k hypokorticismu a nedostatku kortizolu, v důsledku čehož se zvyšuje obsah kationtů vápníku v krvi;
- hypercholesterolemie, zvýšené hladiny LDL v krvi, systémová ateroskleróza;
- srdeční vady, infekční endokarditida, operace srdce;
- cévní anomálie, cévní chirurgie;
- osteoporóza a osteopenie (snížená hustota kostních minerálů);
- diabetes mellitus (při vysoké hladině glukózy v krvi je narušena absorpce hořčíku, který zabraňuje ukládání kalcifikací);
- nedostatečná hladina hořčíku v těle (bez kterého se nerozpustné vápenaté soli nemohou přeměnit na rozpustné);
- syndrom malabsorpce (při kterém se zvyšuje vazba Ca uvnitř buněk);
- věkem podmíněné degenerativní-dystrofické změny kostí a pojivových tkání, involuční změny stěn cév;
- dlouhodobé užívání diuretik patřících do skupiny thiazidů (které snižují vylučování vápníku ledvinami), kortikosteroidů, heparinu, antikonvulziv a projímadel;
- hemodialýza (zvyšuje riziko arteriální kalcifikace);
- radioterapie a chemoterapie pro rakovinu.
Samostatnou položkou v tomto seznamu je třeba zmínit: kalcinózu a dědičnost, zejména geneticky podmíněnou predispozici k deformující osteodystrofii; kolagenózy a dědičné chronické granulomatózní onemocnění; familiární hypokalciurickou hyperkalcemii (v důsledku mutace genů kódujících receptory buněčných membrán citlivé na vápník).
Ukládání vápníku v bederních meziobratlových ploténkách, kyčelních, kolenních a ramenních kloubech a okolních měkkých tkáních může být spojeno s pomalu progresivním genetickým onemocněním zvaným ochronóza (alkaptonurie).
Symptomy kalcinóza
Příznaky kalcinózy nejsou způsobeny ani tak její etiologií, jako spíše specifickou lokalizací kalcifikací. Zároveň se projevují jen zřídka nebo se vůbec neprojevují, protože ve většině případů doprovázejí jiné nozologické formy.
Počáteční kalcifikaci lze detekovat pouze pomocí zobrazovacích zařízení – buď náhodně, nebo když je pacientovi se zvýšenou hladinou vápníku v krvi předepsáno vyšetření.
Ale první známky tvorby subkutánních kalciových granulomů v blízkosti kloubů končetin, které jsou srostlé s kůží a s růstem začínají prosvítat, lze pozorovat i bez rentgenového snímku. Jedná se o sklerodermickou kalcinózu kůže nebo dystrofickou kalcinózu při sklerodermii.
Kalcifikace měkkých tkání
Kromě sklerodermické kalcinózy kůže lze u posttraumatické osifikující myozitidy palpovat kalcinózu měkkých tkání: ve svalu lze nahmatat hustou oblast, kde se ukládají kalcifikace. Hlavními příznaky jsou intenzivní bolest a ztuhlost pohybu, kůže nad lézí zčervená a podkožní tkáň otéká.
Fokální kalcinóza hýžďových svalů (malá nebo střední) - se středně těžkou bolestí různé intenzity a otokem - se může vyvinout po úrazech, popáleninách nebo intramuskulární injekci léků. Silná bolest v oblasti hýždí a dokonce i kulhání při chůzi jsou způsobeny kalcifikačními ložisky vytvořenými v důsledku artrózy kyčelního kloubu, sarkomu nebo progresivní vrozené Gaucherovy choroby. V případě paralýzy končetin postihuje dystrofická kalcinóza svaly dolní části nohy a stehna.
A při toxoplazmóze, ochronóze nebo maligním nádoru sítnice (retinoblastomu) dochází ke kalcifikaci okulomotorických svalů, které drží oční bulvu v očnici. Snížení jejich elasticity brání normálnímu pohybu očí.
Při ukládání vápenato-fosforových solí v synoviálních vacích kloubů a periartikulárních tkáních dochází k metabolické kalcifikaci šlach, vazů, hyalinních a fibrózních chrupavek. Lze diagnostikovat: kalcifikující tendinitidu šlachy supraspinatus; chondrokalcinózu v hlezenních, kolenních a kyčelních kloubech; kalcifikaci šlachy čtyřhlavého stehenního svalu (v oblasti tibiálního hrbolku nebo v blízkosti čéšky). Ve všech případech je pozorována lokální bolest, známky lokálního zánětu a omezená pohyblivost.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
Cévní kalcifikace
Vápenaté usazeniny na stěnách cév se nejčastěji objevují při ateroskleróze, involuční fibróze cévních stěn, autoimunitní a vrozené endoteliální dysplazii – například při dystrofické kalcifikaci.
Zúžení cév o 15-25 % a zpomalení průtoku krve, které může být důsledkem kalcifikace aortálního oblouku v oblastech, kde se tvoří aterosklerotické plaky, způsobuje záchvaty slabosti a bolestí hlavy; závratě a mdloby; pocit nepohodlí v mediastinu a parestézii prstů. Kromě toho je difúzní kalcifikace aorty s podobnými příznaky pozorována u syfilitické mezaortitidy a autoimunitní aortoarteritidy.
Těžká kalcifikace hrudní aorty kromě již zmíněných příznaků vede k dušnosti, arytmii a zvýšenému krevnímu tlaku, bolesti v oblasti srdce vyzařující do ramene, krku, lopatek a hypochondria. A kalcifikace břišní aorty se projevuje snížením chuti k jídlu a celkové tělesné hmotnosti; bolestí v břišní dutině spojenou s příjmem potravy; problémy se střevy; tíhou a bolestí nohou.
Arteriální kalcifikace zpravidla doprovází stejnou aterosklerózu neboli věkem podmíněné snížení elasticity cévních stěn - fibrózu a kalcifikaci, postihující arteriální cévy v oblastech jejich bifurkace. U mnoha pacientů je tedy zjištěna kalcifikace karotid, které zásobují mozek krví, v oblasti karotického sinu, kde se společná tepna dělí na vnější a vnitřní. Zúžení lumen těchto cév, stejně jako ústí podklíčkové tepny - pokud dochází k difúzní kalcifikaci tepen krku - se projevuje nejen bolestí hlavy, závratí, dočasnou ztrátou zraku, nevolností a zvracením, ale také neurologickými příznaky: parestézie končetin, poruchy pohybu a řeči. Důsledkem může být mrtvice, podrobněji viz - Stenóza karotické tepny.
Neustále studené nohy, kulhání, zhoršení kožní trofiky na prstech (s oblastmi atrofie a ulcerace), bolest nohou a erektilní dysfunkce u mužů se mohou projevit jako kalcifikace iliakálních tepen (vycházejících z bifurkace břišní aorty), která vede ke stenóze a obliteraci.
Pokud se vyvine kalcifikace tepen dolních končetin (v polovině případů se jedná o aterokalcinózu u starších osob, ve zbytku - důsledek cukrovky u osob ve věku 35 let a starších), pak je její typickou lokalizací povrchová femorální tepna nebo tepny dolní končetiny. A mezi příznaky se objevuje tíha a bolest v nohou, parestézie a křeče.
Srdeční kalcifikace
Při identifikaci srdeční kalcifikace kardiologové rozlišují mezi kalcifikací jejích membrán, koronárních tepen, které je zásobují krví, a chlopní, které regulují průtok krve.
Pacienti s kalcifikacemi ve vnější výstelce srdce (osrdečníku) nebo v jeho svalové výstelce (myokardu) pociťují všechny příznaky srdečního selhání: dušnost, tlak a pálení za hrudní kostí, zrychlený srdeční tep a bolest v oblasti srdce, otoky nohou a pocení v noci.
Koronární kalcifikace (kalcifikace koronárních tepen) má příznaky anginy pectoris, tj. silnou dušnost a bolest na hrudi vyzařující do ramene.
Mezi nerevmatické léze srdečních chlopní s fibrózou, kalcifikací a stenózou patří kalcifikaci aortální chlopně nebo kalcifikaci kořene aorty v oblasti fibrózního prstence, kterou lze definovat jako degenerativní kalcifikaci aortální chlopně nebo degenerativní kalcifikovanou stenózu jejích cípů. Ať už je název jakýkoli, vede k srdečnímu, koronárnímu nebo levokomorovému selhání s odpovídajícími srdečními příznaky.
Stupeň kalcifikace, stejně jako stupeň stenózy, se stanoví během CT vyšetření: kalcifikace aortální chlopně 1. stupně znamená přítomnost jednoho ložiska; kalcifikace aortální chlopně 2. stupně se stanoví, pokud je přítomno několik kalcifikací; v případě difúzních lézí, které mohou postihnout okolní tkáně, se diagnostikuje kalcifikace aortální chlopně 3. stupně.
Kalcifikace mitrální chlopně nebo mitrální kalcifikace je doprovázena podobnými příznaky a chrapotem a záchvaty kašle.
Kalcifikace mozku
V podobě fokálních nebo difúzních ložisek je mozková kalcifikace detekována pomocí MRI u pacientů s nádory - teratomem, meningiomem, kraniofaryngiomem, intraventrikulárním ependymomem, adenomem epifýzy. Mnohočetné kalcifikace se tvoří u gliomů, glioblastomů a obrovskobuněčných astrocytomů. Mezi nejčastější příznaky patří silné bolesti hlavy, poruchy zraku, parestézie a parézy končetin, tonicko-klonické záchvaty.
Poškození jednotlivých struktur v důsledku encefalopatií infekčního a parazitárního původu (toxoplazmóza, cysticerkóza, kryptokokóza, CMV) může způsobit ložiskové kalcifikace v subarachnoidálním prostoru, v šedé a bílé hmotě. Projevují se různě - v souladu se ztrátou funkcí neuronů v postižených oblastech.
Ve stáří se často pozoruje asymptomatická kalcifikace bazálních jader (bazálních ganglií mozku) a také dentátového jádra mozečku. A u dědičné Fahrovy choroby, která se může projevit u dospělých různého věku, neurodegenerativní změny (kognitivní a mentální) stabilně postupují.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
Kalcifikace kostí a kloubů
Dystrofická kalcifikace kostí doprovází téměř všechny kostní novotvary. Například u benigního osteochondromu se na tubulárních a plochých kostech tvoří chrupavčité výrůstky, ve kterých se usazují vápenaté soli. Takové kalcifikované výrůstky mohou být bolestivé a omezovat pohyblivost.
Kalcifikace dolních končetin - s kostním sarkomem postihujícím tkáně tubulárních kostí (kyčel, fibula nebo holenní kost) - bolest a deformace se zvyšují, což vede k porušení motorických funkcí.
Vzhledem k tendenci glykosaminoglykanů pojivových periartikulárních tkání a chrupavek přitahovat Ca2+ lze kalcifikaci kloubů považovat za komorbidní proces při rozvoji onemocnění kloubů, zejména v jejich chronických formách, typických pro dospělé a starší osoby.
Kalcifikace ramenního kloubu, lokte a zápěstí, kalcifikace v oblasti kyčelního kloubu, kalcifikace kolenního kloubu s ukládáním krystalohydrátů pyrofosforečnanu vápenatého v synoviální membráně nebo kloubním pouzdře způsobují zánět, otok, silnou bolest a vedou k omezené pohyblivosti končetin.
 [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ]
[ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ]
Kalcifikace viscerálních orgánů a žláz
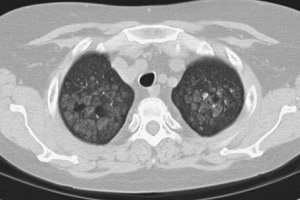
V první řadě je kalcifikace plic spojena s tuberkulózou (při které dochází k kalcifikaci tuberkulózních granulomů a oblastí přilehlé nekrotické tkáně). Kalcifikace může postihnout plíce a průdušky u pacientů s chronickou pneumokoniózou (silikóza, azbestóza atd.) nebo parazitární pneumocystózou (askarióza, toxoplazmóza, echinokokóza atd.); za přítomnosti cyst nebo v důsledku poškození po prodloužené nucené plicní ventilaci.
Kalcifikace se objevují v plicích pacientů se sarkoidózou nebo metastatickou leukémií. Přečtěte si o pleurální kalcifikaci v článku – Pleurální fibróza a kalcifikace
 [ 36 ], [ 37 ], [ 38 ], [ 39 ]
[ 36 ], [ 37 ], [ 38 ], [ 39 ]
Renální kalcifikace
Příznaky selhání ledvin - polyurie, nevolnost, žízeň, křeče, celková slabost, bolesti zad - se projevují nefrokalcinózou neboli dystrofickou kalcifikací ledvin, chronickou glomerulonefritidou (s kalcifikacemi v tkáni membrán nefronových tubulů a v epitelu glomerulů), nádory ledvin (karcinom, nefrom).
Kalcifikace ledvinových pyramid odhalená ultrazvukem znamená tvorbu akumulací vápenatých solí v trojúhelníkových oblastech dřeně ledvin, tj. tam, kde se nacházejí filtrační a moč tvořící nefrony. A parietální kalcifikace v ledvinách se rozvíjí, když parenchymové buňky atrofií nebo odumírají – v důsledku pyelonefritidy nebo polycystické choroby.
Kalcifikace nadledvin
Pokud mají pacienti v anamnéze tuberkulózu nebo cytomegalovirovou adrenalitidu, cystický útvar v dřeni nebo Addisonovu chorobu (která tuto látku ničí), adenom kůry nadledvin, feochromocytom, karcinom nebo neuroblastom, je jejich „spolucestujícím“ kalcifikace nadledvin.
Nemá žádné vlastní příznaky, proto se pozorují hlavní příznaky adrenální insuficience: celková slabost, závratě, zvýšená pigmentace kůže, špatná chuť k jídlu a úbytek hmotnosti, problémy s funkcí střev, myalgie, necitlivost kůže, zvýšená podrážděnost atd.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
Kalcifikace jater
Ať už jsou příčiny kalcifikace jater jakékoli, stejně jako v případě jiných vnitřních orgánů, příznaky kalcifikační dystrofie budou v rámci klinického obrazu poškození hepatocytů. Proto se mohou objevit poruchy trávení (v důsledku snížené produkce žluči), úbytek hmotnosti, bolest v hypochondriu (vpravo) a hořké říhání.
Ve většině případů je kalcifikace sleziny aterokalcinózou slezinové tepny nebo částečnou kalcifikací hamartomu vytvořeného v parenchymu orgánu, která se nijak neprojevuje a je objevena náhodou.
Kalcifikace žlučníku
Podle gastroenterologů má kalcifikace žlučníku dvě hlavní příčiny: chronický zánět (cholecystitida) a onkologii (karcinom). V případě cholecystitidy, často doprovázené cholelitiázou, je stupeň kalciové dystrofie tak vysoký, že stěny močového měchýře připomínají tvrdostí a křehkostí porcelán a lékaři takový žlučník dokonce nazývají porcelán. V tomto případě si pacienti stěžují na bolesti břicha (po každém jídle), nevolnost a zvracení.
Kalcifikace slinivky břišní
Nejčastěji se fokální kalcifikace slinivky břišní vyvíjí v místě poškození a odumření jejích acinárních buněk, které jsou nahrazeny vláknitou nebo tukovou tkání - u chronické formy pankreatitidy. Pak se pankreatitida nazývá kalcifikující, ale objevují se příznaky chronické pankreatitidy. Pokud jsou ve slinivce břišní cysty nebo pseudocysty, mohou také obsahovat kalcifikace.
Kalcifikace štítné žlázy
Při zvětšení štítné žlázy (struma) dochází ke kalcifikaci v důsledku alterace a proliferace tyreocytů - buněk její tkáně. Pokud je struma koloidního typu, pak během jejího růstu, v důsledku zhoršení trofiky tkání, buňky odumírají a oblasti nekrózy kalcifikují, často s osifikací.
Kalcifikace štítné žlázy v přítomnosti cysty se projevuje pouze tehdy, je-li její velikost významná. A tehdy se projevují příznaky strumy ve formě bolesti krku a bolestí hlavy; pocitu cizího tělesa v krku, bolesti v krku a kašle; celkové slabosti a záchvatů nevolnosti.
Kalcifikace lymfatických uzlin
Lymfatické uzliny jsou rozptýleny po celém těle a kalcifikace lymfatických uzlin může mít různou lokalizaci - s lymfadenitidou, lymfocytární leukémií, lymfogranulomatózou, tuberkulózou lymfatických uzlin.
Vápenatá dystrofie může postihnout zvětšené nebo zanícené lymfatické uzliny u lidí s revmatoidní artritidou, sklerodermií, vaskulitidou, Sharpovým syndromem a dalšími systémovými kolagenózami (vrozenými i získanými).
V lymfatických uzlinách umístěných v hrudníku se kalcifikace tvoří během plicní tuberkulózy, chronické pneumokoniózy a sarkoidózy.
 [ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ], [ 59 ]
[ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ], [ 59 ]
Kalcinóza u žen
Podle některých údajů je kalcifikace mléčných žláz zjištěna během mamografie u nejméně 10 % žen v plodném věku s fibrózou mléčných žláz, fibroadenomy a fibrocystickou mastopatií, stejně jako u téměř poloviny žen starších padesáti let. Více informací v materiálu - Kalcifikace v mléčné žláze.
U čtvrtiny vyšetřených žen gynekologové zjišťují kalcifikované myomatózní uzliny – myomovou kalcifikaci, která vyvolává stejné příznaky jako běžný myom: tlak v pánevní oblasti, časté močení a zácpa, bolesti v podbřišku a dolní části zad, delší a intenzivnější menstruace.
U jakékoli ovariální patologie – adnexitidy, polycystických a solitárních cyst, maligního cilioepiteliálního cystomu nebo karcinomu – může dojít k ovariální kalcifikaci, jejíž projev je omezen na příznaky adnexitidy.
Samostatným problémem je kalcinóza během těhotenství. Podle klinických studií může být denní dávka doplňků vápníku od poloviny druhého trimestru, aby se minimalizovalo riziko vzniku těhotenské nefropatie doprovázené zvýšeným krevním tlakem (preeklampsie), 0,3-2 g. Vápník je však nezbytný nejen k tomu, viz - Vápník během těhotenství. A jeho příjem u těhotných žen, které nejsou ohroženy preeklampsií, by neměl překročit 1,2 g denně (při dávce mimo těhotenství - 700-800 mg).
Těhotným ženám se doporučuje užívat vápník, aby ho bylo dostatečné pro vytvoření kostry dítěte a aby tělo matky netrpělo. Díky celému komplexu hormonů se však tělo zdravých žen během těhotenství přizpůsobuje tak, aby vápník poskytovalo plodu, nikoli jeho uvolňováním z kostní hmoty. Aktivují se kompenzační mechanismy: během těhotenství se zvyšuje absorpce tohoto makroprvku z potravin, zvyšuje se reabsorpce vápníku ve střevě, snižuje se jeho vylučování ledvinami a obsah v krvi, zvyšuje se produkce parathormonu a kalcitoninu, stejně jako kalcitriolu.
Pokud dodatečný příjem vápníkových přípravků naruší přirozenou regulaci minerálního metabolismu, je během těhotenství možná kalcinóza, která ovlivňuje vylučovací systém, který pracuje ve zvýšeném režimu, s rozvojem nefrokalcinózy.
Nejen nastávající matka může trpět: s nadbytkem vápníku v těle novorozence se fontanela uzavře příliš brzy, což zvyšuje nitrolební tlak a narušuje normální vývoj mozku. U dětí prvního roku života je v důsledku zrychlení osifikace (osifikace) porézní kostní tkáně narušen proces její náhrady lamelární kostní tkání a růst dítěte se zpomaluje.
Za jednu z komplikací těhotenství se považuje kalcifikace placenty, ačkoli akumulace nerozpustných vápenatých solí v tkáních mateřské strany donošené (zralé) placenty je detekována téměř v polovině případů úspěšně ukončeného těhotenství, tj. nelze je považovat za patologii. V jiných případech se kalcifikace tvoří buď v důsledku předčasného zrání placenty, nebo v důsledku endokrinní patologie či přítomnosti rizikových faktorů pro rozvoj kalcifikace u matky.
Kalcifikace v nezralé placentě (před 27.–28. týdnem těhotenství) mohou zhoršit její krevní zásobení a vyvolat hypoxii plodu, opožděný prenatální vývoj, vrozené patologie a anomálie a způsobit předčasný porod – vše závisí na zralosti placenty a úrovni vápenaté dystrofie.
V porodnictví se na základě výsledků ultrazvukového vyšetření od 27. do 36. týdne stanovuje placentární kalcifikace 1. stupně (placentární kalcifikace 1. stupně) – ve formě jednotlivých mikrokalcifikací. Placentární kalcifikace 2. stupně – od 34. do 39. týdne – znamená přítomnost kalcifikací vizualizovaných bez dalšího zvětšení. A u placentární kalcifikace 3. stupně (která se stanovuje od 36. týdne) se detekují četná ložiska kalcifikované dystrofie.
V tomto případě je obzvláště znepokojivá placentární kalcifikace 2. stupně ve 27.–36. týdnu nebo přítomnost mikrokalcifikací před 27. týdnem těhotenství.
 [ 60 ], [ 61 ], [ 62 ], [ 63 ], [ 64 ]
[ 60 ], [ 61 ], [ 62 ], [ 63 ], [ 64 ]
Kalcinóza u mužů
Kalcifikace prostaty může vzniknout v důsledku hyperplazie, adenomu nebo adenokarcinomu prostaty, stejně jako v důsledku jejích difúzních změn spojených s věkem podmíněnou involucí. Více informací naleznete v materiálu - Difúzní změny prostaty.
Kalcifikace šourku - s bolestí v oblasti třísel - je možná při chronické orchitidě, sklerodermii, cystách mazových žláz, po úrazech a také u starších mužů s věkem podmíněnou degenerací genitálních tkání.
Fokální nebo difúzní kalcifikace varlat je spojena se zánětlivými procesy infekční povahy, zejména s tuberkulózou, epididymitidou nebo rhoepididymitidou, přítomností teratomu nebo onkologie a může se projevit jako nepohodlí v tříslech (v důsledku zhutnění struktury varlat) a záchvaty bolesti.
 [ 65 ], [ 66 ], [ 67 ], [ 68 ], [ 69 ], [ 70 ]
[ 65 ], [ 66 ], [ 67 ], [ 68 ], [ 69 ], [ 70 ]
Kalcinóza u dětí
Většina výše uvedených příčin a rizikových faktorů dystrofické kalcifikaci způsobuje také kalcifikaci u dětí, takže specialisté věnují pozornost těm onemocněním, která vedou k projevům kalcifikaci v dětství, někdy i u kojenců. Mezi takové patologie patří:
- Wolmanova choroba - s difúzními kalcifikacemi obou nadledvin u novorozenců;
- vrozená toxoplazmóza - způsobuje ložiskovou kalcifikaci v kůře, podkůře nebo mozkovém kmeni. Přeživší děti se rozvinou v atrofii zrakových nervů, hydrocefalu a řadě endokrinopatií; zaostávají ve vývoji - fyzickém, duševním i intelektuálním;
- Conradi-Hünermannův syndrom neboli vrozená kalcifikující chondrodystrofie, při které se kalcifikace tvoří v oblasti kloubní chrupavky epifýz tubulárních kostí horních a dolních končetin;
- vrozená idiopatická arteriální kalcifikace;
- Albrightův syndrom (lokalizace ukládání Ca - podkožní měkké tkáně, sliznice očí a rohovky, svalová tkáň, arteriální stěny, myokard, parenchym ledvin);
- Darierův pseudoxanthoma elasticum (s tvorbou samovolně se rozpadajících nodulárních nebo plakovitých kalcifikací kůže);
- dědičná oxalóza, způsobující difúzní renální kalcifikaci (kalcifikaci tvoří oxalát vápenatý) s těžkým selháním ledvin a kalcifikací kloubů. Onemocnění postupuje a vede k růstové retardaci.
Formuláře
Podle povahy šíření patologické akumulace vápníku v tkáních se rozlišuje segmentální - fokální kalcinóza a difúzní neboli rozptýlená kalcinóza. Tento proces může být také intracelulární, extracelulární a smíšený.
A v závislosti na patogenetických rysech se rozlišují typy kalcinózy jako metastatická, dystrofická a metabolická (nebo intersticiální), jejichž patogeneze není plně objasněna. Zahraniční endokrinologové proto metabolickou kalcinózu nepovažují za samostatný typ, považují ji za synonymum pro metastatickou a spojují ji s poruchou funkcí krevního pufrovacího systému v kombinaci se zvýšenou hladinou fosfátů v krvi.
Metastatická kalcinóza (ve smyslu tvorby patologických ložisek ukládání vápenatých solí) je stanovena pouze při zvýšených hladinách vápníku v krevní plazmě. Ve většině případů se jedná o středně těžkou kalcinózu postihující tkáně s alkalickou reakcí extracelulární tekutiny a obsahem polyanionických složek, které aktivně „zachycují“ a pevně „drží“ vápenaté kationty. Mezi tyto tkáně patří: kyselé glykosaminoglykany elastinu, vaskulární endoteliální kolagen a kožní retikulin; chondroitin sulfáty vazů, chrupavek, periartikulárních pouzder, stejně jako heparan sulfátové proteoglykany extracelulární matrix tkání jater, plic, srdečních membrán atd.
Dystrofická kalcifikace má lokální (fokální) charakter a nezávisí na hyperkalcemii. Kalcifikace „zachycují“ buňky poškozené volnými radikály a oblasti zanícené nebo atrofované tkáně, ložiska autolýzy nebo nekrózy, granulomy a cystické útvary. Dystrofické kalcifikaci podléhají: srdeční chlopně a myokard (v oblasti postinfarktové jizvy nebo při myokarditidě); plíce a pohrudnice (postižené mykobakteriemi tuberkulózy nebo jinými patogenními mikroorganismy); cévní stěny (zejména při přítomnosti aterosklerotických plaků a trombů); epiteliální výstelka ledvinových tubulů; fibrotické uzliny v děloze nebo mléčných žlázách, jakož i v různých strukturách jiných orgánů při komorbidních onemocněních.
Například dystrofický typ zahrnuje kalcinózu u sklerodermie, což je autoimunitní onemocnění pojivové tkáně se zvýšenou syntézou kolagenu a patologickými změnami v kůži, podkožní tkáni a ztluštěním kapilárních stěn.
Komplikace a důsledky
Jakékoli narušení minerálního metabolismu může mít závažné následky a komplikace, které negativně ovlivňují stav a fungování jednotlivých systémů a orgánů. Jaké je nebezpečí kalcifikace?
Cévní kalcifikace neboli aterokalcinóza narušuje oběhový systém a vede k přetrvávající ischemii, a pokud jsou vápenaté usazeniny lokalizovány na stěnách cév nohou, tkáňová ischemie se vyvine v jejich nekrózu. Komplikace kalcifikované dystrofie stěn hrudní aorty (a aortální chlopně) mohou zahrnovat nejen chronické srdeční selhání, ale i infarkt. Důsledkem kalcifikace stěn a přetrvávající stenózy této cévy může být aneuryzma břišní aorty s jeho rupturou a fatálním koncem.
Kalcifikace narušují funkce mitrální chlopně v důsledku jejího prolapsu, což je komplikováno stagnací krve v plicním oběhu, rozvojem srdečního astmatu a srdečního selhání.
Pokud jsou ložiska kalcifikace měkkých tkání lokalizována v blízkosti kostí, mohou srůstat s kostí, což vede k deformaci končetin. Pokud kalcifikace postihuje klouby, může snížená schopnost pohybu donutit člověka používat invalidní vozík.
 [ 80 ], [ 81 ], [ 82 ], [ 83 ], [ 84 ], [ 85 ], [ 86 ], [ 87 ]
[ 80 ], [ 81 ], [ 82 ], [ 83 ], [ 84 ], [ 85 ], [ 86 ], [ 87 ]
Diagnostika kalcinóza
Usazeniny kalcitu v tkáních vnitřních orgánů, ve strukturách mozku, na stěnách cév, v kloubech, v lymfatických uzlinách a žlázách lze detekovat pouze vizualizačními metodami, tj. na prvním místě je instrumentální diagnostika: rentgen a scintigrafie; ultrazvukové vyšetření, počítačová tomografie a magnetická rezonance odpovídajících orgánů; elektroencefalografie, elektro a echokardiografie; osteoscintigrafie a osteodenzitometrie kostí; angiografie, duplexní angioskenování a ultrazvuková dopplerografie cév; endoskopické vyšetření dutinových orgánů atd.
Diagnóza kalcifikace zahrnuje laboratorní testy:
- obecný krevní test;
- analýza hladiny celkového a ionizovaného vápníku v krvi;
- krevní testy na hořčík a fosfor, cholesterol a cukr, močovinu a bilirubin; reziduální a C-reaktivní protein, alkalickou fosfázu, kreatinin, amylázu, aminotransferázy;
- krevní testy na hladiny kalcitoninu, kalcitriolu, parathormonu a kortizolu;
- test moči na vápník, fosfor a oxaláty.
Diferenciální diagnostika
Seznam onemocnění, která by měla být vyloučena při detekci kalcifikace, je tak rozsáhlý, že její diferenciální diagnostika se často provádí za účasti lékařů různých specializací a s předepsáním dalšího vyšetření.
Léčba kalcinóza
Pokud jde o metody používané v současnosti k léčbě kalcinózy, je třeba poznamenat, že terapie metabolických poruch zohledňuje jejich etiologii a je zaměřena na základní onemocnění, jako je maligní nádor, selhání ledvin nebo hypercholesterolemie.
Zejména v případě aterosklerózy – ke snížení LDL v krvi – se předepisují statiny: Lovastatin (Mevacor), Simvastatin (Simgal), Rosuvastatin (Rozart, Rosucard, Tevastor) atd.
Pro snížení reabsorpce vápníku ledvinami se vápník z těla násilně odstraňuje šokovými cykly kličkových diuretik, nejčastěji furosemidem (další obchodní názvy jsou Furozan, Lasix, Uritol) - v tabletách nebo parenterálně; dávkování určuje lékař individuálně s přihlédnutím ke stavu kardiovaskulárního systému (protože lék také odstraňuje sodík, draslík a hořčík). V tomto případě by se mělo množství konzumované tekutiny zvýšit na nejméně dva litry denně.
Vazba vápníku ve střevě je inhibována glukokortikosteroidy: předepisují se intravenózní injekce methylprednisolonu (125 mg jednou denně po dobu 10 dnů); intramuskulární podávání Kenalogu (Triamcinolon) - jedna injekce denně (40-80 mg), léčebný cyklus je 14 dnů. Hyperkalcemie spojená s onkologií reaguje obzvláště dobře na léčbu steroidy.
Hladinu vápníku v krvi snižují také léky ze skupiny kalcimimetik: Cinacalcet (Mimpara, Sensipar) a Etelcalcetid (Pasarbiv), dále biofosfonáty – Pamidronát (Pamidria, Pamired, Pamired) a ibandronát sodný (Boniva).
Existují léky na čištění cév od kalcifikace: EDTA sodná (ethylendiamintetraacetát sodný, disodná sůl endotrilu, Trilon B) a thiosíran sodný (hyposiřičitan sodný). EDTA sodná se podává v dávce 200-400 mg (intravenózně kapačkou) jednou denně po dobu tří až pěti dnů. Thiosíran sodný ve formě roztoku se užívá perorálně (2-3 g) jednou denně. Mezi nežádoucí účinky patří nevolnost, zvracení, průjem, svalové křeče.
Léčba kalcinózy hořčíkem je dnes povinnou součástí komplexní terapie této patologie. Přípravky obsahující hořčík – hydroxid hořečnatý, laktát hořečnatý, citrát hořečnatý (Magnesol), Magnikum, Magne B6 (Magvit B6) atd. – snižují aktivitu parathormonu a blokují ukládání nerozpustných vápenatých solí.
Doporučuje se také užívat vitamíny B6, E, K1, PP (kyselina nikotinová).
Fyzioterapeutická léčba
Cílem fyzioterapeutických procedur předepsaných v případech kalcifikaci kostí, kloubů a svalů je zlepšení krevního oběhu a trofismu tkání a také úleva od bolesti. K tomuto účelu se provádí elektroforéza s léky; UHF, mikrovlnná a magnetoterapie; aplikace ozokeritu, parafínu, sulfidového bahna; balneoterapie (léčba koupelemi) atd.
Lidové prostředky
Žádný recept nabízený lidovými léky nepomůže s kalcifikacemi v plicích, bazálních gangliích mozku, ledvinách nebo slinivce břišní.
Téměř všechny lidové prostředky, včetně bylinné léčby, se používají k jednomu účelu - ke snížení hladiny cholesterolu, aby se neusazoval na stěnách cév a nevedl k ateroskleróze. Přečtěte si článek - Léčba vysokého cholesterolu, je tam sekce věnovaná lidovým prostředkům. K tam uvedeným prostředkům přidejme odvar nebo vodný nálev ze zlatého kníru a prášek ze sušených kořenů pampelišky.
Mimochodem, česnek se používá i na kalcifikaci „z cholesterolu“. Kromě známé lihové tinktury z česneku, jejíž dávka se při každé dávce zvyšuje o jednu kapku, se vyrábí směs strouhaného česneku s ořechovým olejem (1:3) a citronovou šťávou. Tento prostředek také snižuje hladinu glukózy v krvi při cukrovce a podporuje vstřebávání krevních sraženin, které se také mohou kalcificirat.
Říká se, že hnědá mořská řasa (laminaria) pomáhá s kalcinózou – díky vysokému obsahu hořčíku (170 mg na 100 g). Obsahuje však také hodně vápníku: 200 mg na 100 g. A na lékárenském obalu sušené mořské řasy je uvedeno, že ji lze použít při zácpě.
 [ 94 ], [ 95 ], [ 96 ], [ 97 ], [98], [ 99 ] , [ 100 ], [ 101 ]
[ 94 ], [ 95 ], [ 96 ], [ 97 ], [98], [ 99 ] , [ 100 ], [ 101 ]
Chirurgická léčba
Velké kalcifikace v koleni, rameni nebo loketním kloubu lze chirurgicky odstranit. Chirurgická léčba se provádí u cévních kalcifikaci: instalují se stenty, lumen cévy se bužíruje nebo rozšiřuje pomocí balonkové angioplastiky. Místo chlopně nebo kloubní chrupavky zpevněné vápníkem se instaluje protéza.
Kalcifikace měkkých tkání se odstraňují endoskopicky, ale někdy není vyloučena částečná nebo úplná resekce orgánu (vaječník, prostata, žlučník) – v případě úplné ztráty jeho funkcí nebo hrozby nevratných následků.
Výživa pro kalcinózu
Speciální dieta pro kalcifikaci, včetně diety pro kalcifikaci cév, aorty nebo žlučníku, nebyla vyvinuta.
Proto stačí vědět, jaké potraviny byste neměli jíst, pokud máte aortální kalcifikaci.
Mezi doporučeními pro maximální vyloučení nebo omezení určitých potravin jsou uvedeny dva body - přítomnost vápníku a vitamínu D:
Potraviny s vysokým obsahem vápníku: mléko a všechny mléčné výrobky (především sýr a feta), fazole a sójové boby, sezam, mandle, lískové ořechy, slunečnicová semínka, zelí, hlávkový salát, mrkev, ředkvičky, celer, zelená cibulka, bazalka, dýně, meloun, zelené olivy, třešně, maliny, sušené meruňky, rozinky, fíky, datle.
Vzhledem k vysokému obsahu vitamínu D byste měli ze svého jídelníčku vyloučit vaječný žloutek, hovězí a tresčí játra, tučné mořské ryby. Lepší je jíst nedrožďový chléb.
V jídelníčku by však měly být přítomny potraviny bohaté na hořčík, a to jsou hřiby (sušené), vlašské ořechy, pistácie, arašídy, dýňová semínka, pšeničné otruby.
Přidejte k tomu hrozny obsahující vitamín K, avokádo a kiwi, a také všechny běžné obiloviny, které obsahují fytin (který inhibuje vstřebávání vápníku).
Předpověď
Ve většině případů není prognóza kalcinózy příliš povzbudivá: jen málo lidí ji dokáže vyléčit, tj. nastolit správný metabolismus vápníku v těle, za přítomnosti základních onemocnění.
A kalcifikace aortální chlopně a srdce, koronární kalcifikace mají nepříznivou prognózu a mohou vést k náhlé smrti.

