
Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Tekutina v perikardiální dutině: co to znamená, přijatelné normy
Lékařský expert článku
Naposledy posuzováno: 12.07.2025
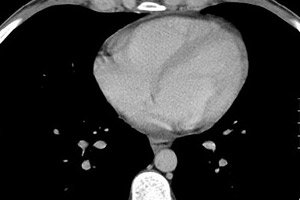
Srdce je náš životní motor, jehož práce závisí na mnoha faktorech, včetně vnitřních biologických procesů. Někdy je příčinou bolesti a nepohodlí v oblasti srdce tekutina v osrdečníku, která srdce obklopuje ze všech stran. A příčinou malátnosti je stlačení srdce tekutinou nebo zánětlivý proces lokalizovaný v tkáních myokardu nebo osrdečníku.
Epidemiologie
Podle statistik má přibližně 45 % všech perikarditid virovou povahu, při jejichž léčbě je prioritou zvýšení imunity (vitaminy, imunostimulanty), zatímco bakterie, k boji proti nimž se používají antibiotika, způsobují zánětlivé procesy v perikardu pouze v 15 % epizod onemocnění. Nejvzácnějšími typy patologie jsou plísňová a parazitární perikarditida.
Příčiny perikardiální tekutina
Zkusme konkrétně pochopit, jaké stavy a patologie mohou vyvolat zvýšení objemu tekutiny v perikardu, který se nyní nepovažuje za mazivo během srdečního tření, ale za život ohrožující faktor.
Nejčastější příčinou nezánětlivé akumulace tekutiny v perikardu je edematózní syndrom. Nejedná se o onemocnění, ale o symptom, který může doprovázet následující patologické i nepatologické procesy:
- vrozená divertikulitida levé srdeční komory,
- srdeční selhání,
- patologie vylučovacího systému, zejména ledvin,
- porucha, při které dochází k přímému spojení mezi dvěma vrstvami osrdečníku,
- stavy s nedostatkem, jako je anémie,
- stav vyčerpání těla,
- mediastinální nádory, myxedém,
- metabolické poruchy v tělesných tkáních,
- různé zánětlivé patologie,
- poranění doprovázená otokem tkání,
- alergické reakce.
Někdy lze rozvoj hydroperikardu pozorovat jako důsledek užívání vazodilatancií nebo jako komplikaci radioterapie.
Rizikové faktory
Těhotenství a stáří lze považovat za rizikové faktory pro rozvoj patologie.
Nejčastější příčiny zánětlivého procesu v osrdečníku ( perikarditida ) jsou považovány za tuberkulózu a revmatické poškození orgánu. Mluvíme o infekčně-alergické reakci, v důsledku které se tvoří velké množství exsudátu.
Rizikové faktory v tomto případě lze zvážit:
- bakteriální, virová a plísňová onemocnění: spála, akutní respirační virové infekce, HIV, zápal plic, zánět pohrudnice, endokarditida, kandidóza atd.,
- přítomnost parazitů v těle ( echinokoková infekce, toxoplazmóza atd.),
- alergické patologie, včetně potravinových a lékových alergií,
- autoimunitní onemocnění ( revmatoidní artritida, lupus erythematodes, systémová sklerodermie, dermatomyozitida atd.),
- autoimunitní procesy ( revmatická horečka atd.),
- chronické srdeční selhání,
- zánětlivá onemocnění srdečních membrán ( myokarditida, endokarditida),
- jakákoli poranění srdce (penetrující i nepenetrující),
- rakovina a radioterapie,
- vrozené a získané patologie vývoje perikardia (přítomnost cyst a divertikul v něm),
- hemodynamické poruchy, edémový syndrom,
- onemocnění endokrinního systému a metabolické poruchy ( obezita srdce, poruchy metabolismu glukózy a diabetes mellitus, hypotyreóza ).
Jak jsme již uvedli, tekutina v osrdečníku se může hromadit v důsledku bodných poranění srdce, ale stejná situace může nastat i po operaci orgánu, v důsledku pooperační komplikace (zánětu).
Zvláštním traumatem srdce je infarkt myokardu, který se může vyskytnout i při zánětlivých komplikacích a vyvolat zvýšení hladiny tekutiny v osrdečníku. Totéž lze říci o ischemických (nekrotických) změnách v myokardu srdce.
Pokud se podíváte pozorně, můžete vidět mnoho shod v příčinách perikarditidy a hydroperikardu. Teoreticky je druhá patologie typem neinfekční perikarditidy, protože přetížení perikardu v každém případě způsobuje v něm patologické procesy zánětlivého typu.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Patogeneze
Z biologie ve škole je známo, že naše srdce se rodí v „košili“. Název této „košile“ je perikard, skládá se z hustých fyziologických tkání a plní ochrannou funkci.
Perikard se také nazývá osrdečník, uvnitř kterého se srdce cítí pohodlně a může pracovat bez přerušení. Osrdečník se skládá ze dvou vrstev (listů): viscerální neboli vnější a parietální (vnitřní), které se mohou vůči sobě posouvat.
Srdce jako pohyblivý svalový orgán je v neustálém pohybu (jeho stěny se stahují a pumpují krev jako čerpadlo). Za takových podmínek, kdyby kolem něj nebyl perikard, mohlo by se posunout, což by vedlo k zalomení cév a narušení krevního oběhu.
Perikard navíc chrání srdce před dilatací při velkém zatížení orgánu. Předpokládá se, že je také ochrannou bariérou, která brání pronikání infekce do srdeční tkáně během zánětu vnitřních orgánů.
Stejně důležitou funkcí osrdečníku je však zabránit tření vysoce pohyblivého srdce o blízké nepohyblivé struktury hrudníku. A aby srdce nepociťovalo tření o samotný osrdečník a blízké orgány, je mezi jeho vrstvami malé množství tekutiny.
V osrdečníku je tedy tekutina vždy přítomna, ale normálně by její množství podle různých zdrojů nemělo překročit 20-80 ml. Obvykle je toto číslo omezeno na 30-50 ml a zvýšení objemu osrdečníku na 60-80 ml je považováno za patologii. Pokud se však s takovým množstvím volné tekutiny mírně nažloutlé barvy člověk cítí zdravý a nemá žádné podezřelé příznaky, není důvod k obavám.
Jiná věc je, pokud se tekutina v osrdečníku hromadí ve středním a velkém množství. Může to být 100-300 ml nebo 800-900 ml. Pokud je indikátor velmi vysoký a dosahuje 1 litru, mluvíme o velmi život ohrožujícím stavu zvaném srdeční tamponáda (stlačení srdce tekutinou hromadící se v osrdečníku).
Ale odkud se bere přebytečná tekutina v osrdečníku? Je zřejmé, že v kontextu absolutního zdraví je to nemožné. Tekutina v osrdečníku se neustále obnovuje, je absorbována osrdečníkovými vrstvami a její množství zůstává přibližně konstantní. Zvětšení jejího objemu je možné pouze ve dvou případech:
- v případě metabolických poruch v perikardiálních tkáních, v důsledku čehož se snižuje absorpce transudátu,
- přidání zánětlivého exsudátu do stávající nezánětlivé tekutiny.
V prvním případě hovoříme o onemocněních spojených s hemodynamickými poruchami, rozvojem edematózního nebo hemoragického syndromu, nádorovými procesy, v důsledku kterých se v perikardiální dutině hromadí průhledná tekutina, která obsahuje stopy epiteliálních buněk, bílkovin a krevních částic. Tento patologický stav se obvykle nazývá hydroperikard.
Výskyt zánětlivého exsudátu je nejčastěji spojen s pronikáním infekce do perikardu krví a lymfou, pokud v těle již bylo ložisko hnisavého zánětu. V tomto případě mluvíme o infekční a zánětlivé patologii zvané "perikarditida", která má několik různých forem.
Zánět v osrdečníku však může být i neinfekční. To se pozoruje u nádorových procesů s metastázami v oblasti srdce, kdy se proces šíří z blízkých tkání (například při myokarditidě), metabolických poruchách v tkáních osrdečníku a traumatu osrdečníku (úder do oblasti srdce, rána, bodné poranění).
Symptomy perikardiální tekutina
Klinický obraz perikarditidy, při které se v osrdečníku hromadí přebytečná tekutina, se může lišit v závislosti na příčině a množství transudátu/exsudátu. Samotná perikarditida se nevyskytuje. Působí jako komplikace patologií nebo poranění již v těle, takže není třeba hovořit o specifických příznacích.
Velmi často pacient ani netuší, že se mu v osrdečníku hromadí tekutina, tj. nepřemýšlí o takovém důvodu zhoršení zdraví, podezřívá kardiovaskulární patologie, nachlazení a onemocnění dýchacího systému, onemocnění ledvin. Právě s těmito problémy se obracejí na terapeuta, ale diagnostické studie ukazují, že objevené příznaky jsou již pozdním projevem onemocnění, tj. jejich komplikací.
S jakými stížnostmi by se tedy mohl pacient se zvýšeným objemem perikardiální tekutiny obrátit na lékaře?
- dušnost v klidu i při námaze,
- nepohodlí za hrudní kostí, které je obzvláště zřetelně pociťováno, když se člověk nakloní dopředu,
- bolest v oblasti srdce různé intenzity, spojená s tlakem na orgán, bolest může vyzařovat do zad, ramene, krku, levé paže,
- pocit tísně na hrudi, tlak na hrudi,
- potíže s dýcháním, záchvaty dušení, pocit nedostatku vzduchu,
- syndrom edému, který je patrný zejména na obličeji, horních a dolních končetinách,
- snížený systolický a zvýšený žilní tlak, oteklé žíly na krku,
- příznaky tachykardie, arytmie,
- neproduktivní štěkavý kašel, který nepřináší úlevu,
- chraplavý hlas,
- zvýšené pocení, zejména na pozadí tuberkulózy,
- zvětšená játra a bolest v pravém hypochondriu,
- problémy s průchodem potravy jícnem v důsledku komprese zvětšeným osrdečníkem,
- časté škytavky v důsledku komprese bráničního nervu,
- bledě modrá kůže v důsledku poruch krevního oběhu (komprese srdce perikardiálním výpotkem a exsudátem vede k narušení jeho kontraktilní funkce),
- ztráta chuti k jídlu a s tím spojená ztráta hmotnosti.
Je zřejmé, že si pacienti mohou stěžovat na zhoršení celkového stavu, slabost, bolesti hlavy a svalů, ale pouze někteří pacienti pociťují takové příznaky. Horečka, způsobená zvýšením tělesné teploty v důsledku zánětu, je však přítomna ve většině případů vyhledání lékařské pomoci s nepříjemnými pocity spojenými s hromaděním tekutiny v osrdečníku, zejména v případech infekčních lézí. Tyto stížnosti lze považovat za nespecifické první příznaky zánětu, který následně způsobuje přeplnění osrdečníku tekutinou.
Ale dušnost, bolest srdce, kolísání pulsu a krevního tlaku mohou přímo naznačovat, že tekutina v osrdečníku narušuje práci srdce.
Je důležité si uvědomit, že perikarditida může být nejen infekční nebo neinfekční, akutní nebo chronická, má několik variant, které se liší svým průběhem a množstvím tekutiny v osrdečníku.
V akutní formě se může vyskytnout suchá (známá také jako fibrinózní) a exsudativní perikarditida. V prvním případě se fibrin ze serózní membrány srdce vylučuje do perikardiální dutiny, což je způsobeno jejím přeplněním krví. V tomto případě se v perikardu nacházejí pouze stopy tekutiny. Při exsudativní perikarditidě se volná tekutina v perikardu nachází ve velkém množství.
Perikardiální výpotek může sestávat z polotekuté tekutiny při zánětlivých procesech a hemodynamických poruchách, krvavé tekutiny (hemoragický perikard) v případě ran, tuberkulózy nebo prasklého aneurysmatu a tekutiny smíchané s hnisem v případě infekčních lézí.
Exsudativní perikarditida může být dlouhodobá a po 6 měsících se stává chronickou. Malé množství tekutiny v perikardu (80-150 ml) nemusí způsobit výrazné příznaky onemocnění a pacient si může myslet, že se již zotavil. Po chvíli se však zánětlivý proces pod vlivem různých faktorů může zesílit a zvýšená hladina tekutiny v perikardu způsobí nepříjemné příznaky, které jsou navíc zcela nebezpečné.
Pokud se v osrdečníku nahromadí velké množství tekutiny, která začne silně stlačovat srdce, v důsledku čehož je jeho funkce narušena, mluvíme o srdeční tamponádě. V tomto případě nedochází k dostatečné relaxaci srdečních komor a ty si nemohou poradit s pumpováním požadovaného objemu krve. To vše vede k výskytu příznaků akutního srdečního selhání:
- silná slabost, pokles krevního tlaku (kolaps, ztráta vědomí ),
- hyperhidróza (intenzivní vylučování studeného potu),
- silný tlak a tíha na hrudi,
- zrychlený puls,
- silná dušnost,
- vysoký žilní tlak, projevující se zvětšením krční žíly,
- nadměrné duševní a fyzické vzrušení,
- dýchání je rychlé, ale mělké, neschopnost se zhluboka nadechnout,
- vznik úzkosti, strachu ze smrti.
Po poslechu pacienta stetoskopem lékař zaznamená slabé a tlumené srdeční tóny, výskyt křupání a šelestů v srdci (pozorovaných v určité poloze těla pacienta), což je typické pro perikarditidu, probíhající s nebo bez srdeční tamponády.
Perikardiální tekutina u dětí
Jakkoli to může znít podivně, nadbytek tekutiny v perikardu se může objevit i u nenarozeného dítěte. Malá akumulace perikardiálního výpotku, jako projev hyperkinetické reakce kardiovaskulárního systému, může naznačovat rozvoj mírné až středně těžké anémie. U těžké anémie může množství transudátu výrazně překročit normální hodnoty, což je příznak ohrožující život dítěte.
Tekutina v osrdečníku plodu se však může tvořit i v důsledku poruch vývoje tkání levé srdeční komory. V tomto případě se v horní části srdce na straně levé komory nachází výčnělek stěn - divertikl, který narušuje odtok osrdečníkového výpotku (hydroperikard). Transudát se hromadí mezi osrdečníkovými vrstvami a po určité době může vést k rozvoji srdeční tamponády.
Patologie ve vývoji srdce plodu a výskyt velkého množství tekutiny kolem něj lze detekovat během ultrazvukového vyšetření těhotné ženy.
Perikarditida u dítěte může být diagnostikována již v raném dětství. Nejčastěji se onemocnění vyskytuje na pozadí předchozích virových infekcí, na pozadí revmatismu a difúzních (běžných) onemocnění pojivové tkáně. Možné jsou však i nespecifické formy perikarditidy způsobené plísňovou infekcí, intoxikací organismu v důsledku onemocnění ledvin, nedostatkem vitamínů, hormonální terapií atd. U kojenců se patologie často vyvíjí na pozadí bakteriální infekce (stafylokoky, streptokoky, meningokoky, pneumokoky a další typy patogenů).
U kojenců je velmi obtížné rozpoznat onemocnění, zejména pokud mluvíme o suché formě perikarditidy. Akutní perikarditida vždy začíná zvýšením tělesné teploty, které není specifickým příznakem, zvýšenou srdeční frekvencí a bolestí, kterou lze rozpoznat podle častých epizod úzkosti a pláče u dítěte.
Starší děti s malým množstvím tekutiny v osrdečníku si stěžují na bolest na hrudi vlevo, která se zesiluje, když se dítě snaží zhluboka nadechnout. Bolest se může zesílit při změně polohy těla, například při předklonu. Bolest často vyzařuje do levého ramene, takže stížnosti mohou znít přesně takto.
Za obzvláště nebezpečnou se považuje exsudativní (efuzivní) perikarditida, při které se množství tekutiny v perikardu rychle zvyšuje a může dosáhnout kritických hodnot s rozvojem srdeční tamponády. U kojence lze za příznaky patologie považovat:
- zvýšený nitrolební tlak,
- výrazné zúžení žil na ruce, lokti a krku, které se stávají jasně viditelnými a hmatatelnými, což je v raném věku vyloučeno,
- výskyt zvracení,
- slabost svalů zadní části hlavy,
- vypouklá fontanela.
Tyto příznaky nelze nazvat specifickými, ale jsou důležité pro rozpoznání zdravotního problému u dítěte, které ještě neumí mluvit o jiných příznacích onemocnění.
Akutní stadium exsudativní perikarditidy u staršího dítěte je doprovázeno dušností, tupou bolestí v oblasti srdce a zhoršením celkového stavu. Během záchvatů bolesti se dítě snaží sedět a ohýbat, naklání hlavu k hrudi.
Mohou se objevit následující příznaky: štěkavý kašel, chrapot, pokles krevního tlaku, nevolnost se zvracením, škytavka, bolest břicha. Charakteristický je výskyt paradoxního pulzu se sníženým plněním žil na vstupu.
Pokud mluvíme o srdeční tamponádě, dochází ke zvýšení dušnosti, objevuje se pocit nedostatku vzduchu a strachu, kůže dítěte se stává velmi bledou, objevuje se na ní studený pot. Současně se zaznamenává zvýšená psychomotorická dráždivost. Pokud nebudou přijata okamžitá opatření, dítě může zemřít na akutní srdeční selhání.
Chronická exsudativní perikarditida jakékoli etiologie u dítěte je charakterizována zhoršením celkového stavu a neustálou slabostí. Dítě se rychle unaví, má dušnost a nepříjemné pocity na hrudi, zejména při pohybu, cvičení a sportu.
Komplikace a důsledky
Přetížení perikardiálního vaku a zánětlivé procesy v něm, doprovázené zvýšením objemu tekutiny v perikardu, nemohou projít beze stopy a projevují se pouze zhoršením celkového stavu pacienta, výskytem dušnosti a bolesti za hrudní kostí.
Zaprvé, zvětšující se objem tekutiny stále více tlačí na srdce, což ztěžuje jeho práci. A protože srdce je orgán zodpovědný za zásobování celého těla krví, selhání v jeho práci je plné poruch krevního oběhu. Krev je zase považována za hlavní zdroj výživy pro buňky a také jim dodává kyslík. Krevní oběh je narušen a různé lidské orgány začínají trpět hladem, jejich funkčnost je narušena, což s sebou nese výskyt dalších příznaků, například projevů intoxikace, což výrazně snižuje kvalitu lidského života.
Za druhé, akumulace zánětlivého exsudátu je plná rozvoje jizevnato-adhezivního procesu. V tomto případě netrpí ani tak samotný perikard v důsledku nadměrného růstu vláknité tkáně a zhutnění jejích listů akumulací vápníku, ale spíše srdce, které nedokáže zajistit dostatečné plnění komor krví během diastoly. V důsledku toho dochází k rozvoji žilní kongesce, která způsobuje zvýšené riziko tvorby trombu.
Zánětlivý proces se může rozšířit i do myokardu a způsobit v něm degenerativní změny. Tato patologie se nazývá myoperikarditida. Šíření adhezivního procesu je spojeno se srůstem srdce s blízkými orgány, včetně tkání jícnu, plic, hrudníku a páteře.
Stagnace tekutiny v osrdečníku, zejména s velkým množstvím krve, může vést k intoxikaci těla jeho produkty rozpadu, v důsledku čehož opět trpí různé orgány, a především vylučovací orgány (ledviny).
Nejnebezpečnějším stavem při exsudativní a hydroperikarditidě s rychlým nárůstem objemu tekutiny v perikardu je však stav srdeční tamponády, která při absenci urgentní účinné léčby vede k úmrtí pacienta.
Diagnostika perikardiální tekutina
Perikardiální tekutina se nepovažuje za patologický stav, pokud její množství nepřesahuje obecně uznávané normy. Jakmile se však objem výpotku stane tak velkým, že začne způsobovat příznaky srdečního selhání a dalších blízkých orgánů, nelze to otálet.
Vzhledem k tomu, že příznaky perikarditidy se mohou podobat různým onemocněním, pacienti vyhledávají radu praktického lékaře, který po fyzikálním vyšetření, anamnéze a vyslechnutí pacienta ho odešle ke kardiologovi. Příznaky, které pacienti uvedou, sice neřeknou mnoho o skutečné příčině onemocnění, ale mohou lékaře nasměrovat správným směrem, protože většina z nich stále naznačuje srdeční problémy.
Poklepání a poslech srdce pomůže potvrdit odhad. Poklepání ukáže zvětšení okrajů srdce a poslech ukáže slabý a tlumený srdeční tep, což naznačuje omezený pohyb srdečních struktur v důsledku jeho stlačení.
Provedení laboratorních testů krve a moči pomůže posoudit povahu stávajících zdravotních problémů, určit příčinu a typ perikarditidy a posoudit intenzitu zánětu. Za tímto účelem jsou předepsány následující testy: klinické a imunologické krevní testy, biochemie krve, obecná analýza moči.
Ale ani fyzikální vyšetření s poslechem, ani laboratorní testy neumožňují stanovit přesnou diagnózu, protože neumožňují posoudit přítomnost tekutiny v perikardu a její objem, ani určit, co přesně je spojeno s narušením srdeční činnosti. Tento problém řeší instrumentální diagnostika, jejíž mnoho metod umožňuje posoudit situaci v nejmenších detailech.
Hlavní metodou, která umožňuje určit nejen přítomnost tekutiny v osrdečníku, ale i její hladinu, je echokardiogram (EchoCG). Taková studie umožňuje identifikovat i minimální množství transudátu (od 15 ml), objasnit změny v motorické aktivitě srdečních struktur, ztluštění vrstev osrdečníku, srůsty v oblasti srdce a jeho srůsty s jinými orgány.
Stanovení množství tekutiny v perikardu echokardiografií
Normálně se perikardiální listy vzájemně nedotýkají. Jejich odchylka by neměla být větší než 5 mm. Pokud echokardiogram ukazuje odchylku do 10 mm, mluvíme o počátečním stádiu perikarditidy, od 10 do 20 mm o středně těžkém stádiu, nad 20 mm o těžkém.
Při stanovení kvantitativních charakteristik tekutiny v osrdečníku se za nevýznamný objem uvádí objem menší než 100 ml, do půl litru za střední a nad 0,5 l za velký. V případě velké akumulace exsudátu je povinná perikardiální punkce, která se provádí pod kontrolou echokardiografie. Část odčerpané tekutiny se odešle k mikrobiologickému a cytologickému vyšetření, které pomáhá určit její povahu (transudát má nižší hustotu a nevýznamný obsah bílkovin), přítomnost infekčního agens, hnisu, krve, maligních buněk.
Pokud je u plodu zjištěna tekutina v perikardu, provede se punkce bez čekání na narození dítěte. Tento složitý zákrok musí být prováděn přísně pod ultrazvukovou kontrolou, protože existuje vysoké riziko poškození matky nebo jejího nenarozeného dítěte. Existují však případy, kdy tekutina v perikardiální dutině spontánně zmizí a punkce není nutná.
Elektrokardiogram (EKG) může také poskytnout určité informace o patologii, protože exsudativní a chronická perikarditida snižuje elektrickou aktivitu myokardu. Fonokardiografie může poskytnout informace o srdečních hlukech, které nesouvisejí s jeho prací, a o vysokofrekvenčních oscilacích naznačujících hromadění tekutiny v perikardu.
Exsudativní perikarditida a hydroperikard s objemem tekutiny větším než 250 ml se na rentgenovém snímku detekují zvětšením velikosti a změnou siluety srdce, nejasným vymezením jeho stínu. Změny v perikardu lze pozorovat při ultrazvuku, počítačové tomografii nebo magnetické rezonanci hrudníku.
Diferenciální diagnostika
Vzhledem k tomu, že perikardiální tekutina se neobjevuje náhodně a její výskyt je spojen s určitými patologií, hraje velká role diferenciální diagnostice, která umožňuje identifikovat příčinu intenzivního perikardiálního výpotku. Akutní perikarditida se svými příznaky může podobat akutnímu infarktu myokardu nebo akutní myokarditidě. Je velmi důležité tyto patologie od sebe odlišit, aby léčba předepsaná podle diagnózy byla účinná.
 [ 39 ]
[ 39 ]
Léčba perikardiální tekutina
Jak již víme, v osrdečníku je tekutina vždy přítomna a mírné zvýšení její hladiny pravděpodobně neovlivní zdravotní stav pacienta. Lékař může takové změny objevit náhodou, načež bude chtít pacienta nějakou dobu pozorovat. Pokud se množství tekutiny zvýší, ale zůstane nevýznamné, je nutné zjistit příčinu vedoucí k hromadění výpotku. Léčba bude primárně zaměřena na inaktivaci faktoru, který způsobil patologickou hydrataci.
Místo léčby pacienta závisí na závažnosti patologie. Akutní perikarditidu se doporučuje léčit v nemocničním prostředí. To by mělo pomoci předejít srdeční tamponádě. Mírné formy patologie se středním množstvím transudátu nebo exsudátu se léčí ambulantně.
Vzhledem k tomu, že perikarditida je zánětlivý proces, je pro snížení sekrece exsudátu nutné nejprve zastavit zánět. Ve většině případů toho lze dosáhnout pomocí nehormonálních protizánětlivých léků (NSAID). Mezi nimi je nejoblíbenějším lékem ibuprofen, který pomáhá zmírnit horečku a zánět, má pozitivní vliv na průtok krve a je většinou pacientů dobře snášen.
Pokud je příčinou hromadění tekutiny v perikardu srdeční ischemie, bude účinnější léčba diklofenakem, aspirinem a dalšími léky na bázi kyseliny acetylsalicylové, které snižují viskozitu krve. Použití indomethacinu je také přijatelné, ale tento lék může způsobit různé vedlejší účinky a komplikace, takže jej lze použít pouze v extrémních případech.
Pokud užívání NSAID nedává požadovaný výsledek nebo je z nějakého důvodu nemožné, provádí se protizánětlivá terapie pomocí steroidních léků (nejčastěji prednisolonu).
Perikarditida, jak se tekutina zvyšuje, je doprovázena syndromem bolesti, který se zmírňuje pomocí konvenčních analgetik (Analgin, Tempalgin, Ketanov atd.). Pro boj s edémovým syndromem se používají diuretika (nejčastěji Furosemid). Pro udržení rovnováhy vitamínů a minerálů se však diuretika doplňují přípravky draslíku (například Asparkam) a vitamíny.
Spolu s řešením problému zánětu a tekutiny v osrdečníku se léčí základní onemocnění. Pokud se jedná o infekci, je povinná systémová antibiotická terapie. Předepisují se penicilinová a cefalosporinová antibiotika; u těžkých hnisavých infekcí se upřednostňují fluorochinolony. Vzhledem k rezistenci mnoha kmenů patogenů vůči působení konvenčních antibiotik se v terapii stále častěji používají nové typy antimikrobiálních léčiv, na která je většina bakterií citlivá (jedním z těchto léků je vankomycin).
V ideálním případě by se po perikardiální punkci měl provést test tekutiny, aby se určil typ patogenu a jeho rezistence na předepsaná antibiotika.
Pokud se na pozadí tuberkulózy vyvine exsudativní perikarditida, předepisují se speciální antituberkulózní léky. V případě nádorových procesů budou účinné cytostatika. V každém případě antihistaminika pomohou snížit otok a zánět, protože i reakce těla na infekční faktor je považována za alergickou.
Při akutní perikarditidě je indikován přísný klid na lůžku a lehká strava. Pokud má onemocnění chronický průběh, je během exacerbace předepsáno omezení fyzické aktivity a dieta.
V případě generalizace zánětlivého procesu je indikována hemodialýza. V případě velkého objemu tekutiny v perikardu se provádí jeho punkce (paracentéza), což je jediný způsob bezpečné nechirurgické evakuace přebytečné tekutiny. Punkce může být předepsána při srdeční tamponádě, hnisavé formě perikarditidy a také v případě, že 2-3 týdny konzervativní léčby nevedly k redukci tekutiny mezi perikardiálními vrstvami. Pokud je v exsudátu zjištěn hnis, provádí se drenáž perikardiální dutiny se zavedením antibiotik.
V některých případech je nutné punkci provést vícekrát. Pokud zánět nelze zastavit a tekutina v osrdečníku se i přes opakované punkce nadále hromadí, je předepsána chirurgická léčba - perikardiektomie.
Fyzioterapeutická léčba perikarditidy s výpotkem se neprovádí, protože může situaci pouze zhoršit. Během rehabilitačního období je možná cvičební terapie a terapeutická masáž.
Během celého průběhu léčby akutní formy patologie musí být pacient pod dohledem zdravotnického personálu. Pravidelně se mu měří arteriální a žilní tlak a monitorují se ukazatele srdeční frekvence (pulsu). Při chronickém průběhu onemocnění se pacientovi doporučuje mít vlastní přístroj pro měření krevního tlaku a pulsu, který mu umožní samostatně sledovat jeho stav.
Léky na perikarditidu
Léčba hydroperikardu, kdy se v osrdečníku hromadí nezánětlivá tekutina, často nevyžaduje zvláštní léčbu. Stačí odstranit provokující faktory a množství tekutiny se vrátí k normálu. Někdy onemocnění spontánně odezní bez léčby. V jiných případech pomáhají dekongestanty (spironolakton, furosemid atd.).
Furosemid
Rychle působící diuretikum, často předepisované při syndromu otoků spojeném s kardiovaskulárními patologií. Nezatěžuje ledviny, což umožňuje jeho použití i při selhání ledvin. Kromě diuretického účinku podporuje rozšiřování periferních cév, což umožňuje nejen zmírnit otoky, ale také snížit vysoký krevní tlak.
Lék lze předepisovat jak ve formě tablet (40 mg ráno denně nebo obden), tak i injekcí. Maximální přípustná denní dávka léku v tabletách je 320 mg. V tomto případě je lepší užívat lék dvakrát denně. Interval mezi užitím tablet by měl být 6 hodin.
Roztok furosemidu lze aplikovat intramuskulárně nebo intravenózně (pomalou infuzí). Tato praxe se používá v případech těžkého otoku a rizika srdeční tamponády. Jakmile otok ustoupí, lék se užívá perorálně. Nyní se lék podává jednou za 2-3 dny. Denní dávka léku pro injekce se může pohybovat od 20 do 120 mg. Frekvence podávání je 1-2krát denně.
Injekční terapie lékem se provádí nejdéle 10 dní, po kterých se pacientovi podávají tablety, dokud se stav nestabilizuje.
Přestože je těhotenství považováno za jeden z rizikových faktorů pro rozvoj hydroperikarditidy, lékaři nedoporučují užívání léku v první polovině těhotenství. Faktem je, že diuretika pomáhají odstraňovat draslík, sodík, chlor a další elektrolyty nezbytné pro tělo, což může negativně ovlivnit vývoj plodu, jehož tvorba hlavních systémů probíhá právě v tomto období.
Je také zakázáno užívat lék v případě nedostatku draslíku v těle (hypokalemie), jaterního kómatu, kritického stádia selhání ledvin, obstrukce močových cest (stenóza, urolitiáza atd.).
Užívání léku může způsobit následující nepříjemné příznaky: nevolnost, průjem, pokles krevního tlaku, dočasná ztráta sluchu, zánět pojivové tkáně ledvin. Ztráta tekutin bude mít za následek žízeň, závratě, svalovou slabost, depresi.
Diuretický účinek může být doprovázen následujícími změnami v těle: snížení hladiny draslíku, zvýšení obsahu močoviny v krvi (hyperurikémie), zvýšení hladiny glukózy v krvi (hyperglykémie) atd.
Pokud mluvíme o zánětlivém procesu v osrdečníku, v důsledku kterého se mezi vrstvami amniotického vaku hromadí velké množství exsudátu, je dekongestantní a antihistaminiková terapie doplněna protizánětlivou terapií (užívání NSAID nebo kortikosteroidů).
Ibuprofen
Nesteroidní protizánětlivý a antirevmatický lék, který pomáhá snižovat horečku a horečku (snižuje teplotu), snižuje otok a zánět a zmírňuje mírnou až středně silnou bolest. Někdy tyto účinky postačují k léčbě neinfekční perikarditidy.
Léčivo je dostupné ve formě potahovaných tablet a kapslí určených k perorálnímu podání. Léčivo by se mělo užívat po jídle, aby se snížil dráždivý účinek NSAID na žaludeční sliznici.
Lék Ibuprofen se předepisuje v množství 1-3 tablet na dávku. Frekvenci užívání léku určuje lékař a obvykle je 3-5krát denně. Pro děti do 12 let se dávka vypočítává jako 20 mg na každý kilogram hmotnosti dítěte. Dávka se rozdělí na 3-4 stejné části a užívá se během dne.
Maximální denní dávka léku pro dospělé je 8 tablet po 300 mg, pro děti starší 12 let - 3 tablety.
Kontraindikace k užívání léku jsou: individuální citlivost na lék nebo jeho složky, akutní stádium ulcerózních lézí gastrointestinálního traktu, onemocnění zrakového nervu a některé zrakové poruchy, aspirinové astma, cirhóza jater. Lék není předepisován při těžkém srdečním selhání, přetrvávajícím vysokém krevním tlaku, hemofilii, špatné srážlivosti krve, leukopenii, hemoragické diatéze, poruchách sluchu, vestibulárních poruchách atd.
Děti mohou tablety užívat od 6 let, těhotné ženy - do třetího trimestru těhotenství. Možnost užívání léku během kojení je projednána s lékařem.
Opatrnost je nutná v případech zvýšené hladiny bilirubinu, selhání jater a ledvin, krevních onemocnění neznámého původu a zánětlivých patologií trávicího systému.
Lék je většinou pacientů dobře snášen. Nežádoucí účinky jsou vzácné. Obvykle se projevují jako nevolnost, zvracení, pálení žáhy, nepříjemné pocity v epigastrické oblasti, dyspeptické příznaky, bolesti hlavy a závratě. Existují také zprávy o vzácných alergických reakcích, zejména na pozadí intolerance na NSAID a kyselinu acetylsalicylovou.
Mnohem méně často (v ojedinělých případech) dochází ke snížení sluchu, výskytu tinnitu, otoků, zvýšení krevního tlaku (obvykle u pacientů s arteriální hypertenzí), poruchám spánku, hyperhidróze, otokům atd.
Z kortikosteroidů se k léčbě perikarditidy nejčastěji používá prednisolon.
Prednisolon
Protizánětlivý hormonální lék, který má současně antihistaminické, antitoxické a imunosupresivní účinky, jež přispívají k rychlému snížení intenzity zánětlivých příznaků a bolesti. Podporuje zvýšení hladiny glukózy v krvi a produkci inzulínu, stimuluje přeměnu glukózy na energii.
Lék na různá onemocnění, která způsobují tvorbu velkého množství tekutiny v perikardu, může být předepsán pro perorální podání i pro injekční podání (intramuskulární, intravenózní, intraartikulární injekce).
Účinnou dávku léku určuje lékař v závislosti na závažnosti patologie. Denní dávka pro dospělé obvykle nepřesahuje 60 mg, pro děti starší 12 let - 50 mg, pro kojence - 25 mg. V závažných naléhavých případech mohou být tyto dávky mírně vyšší, lék se podává intravenózně pomalu nebo infuzí (méně často intramuskulárně).
Obvykle se podává 30 až 60 mg prednisolonu najednou. V případě potřeby se postup opakuje po půl hodině. Dávka pro intraartikulární podání závisí na velikosti kloubu.
Léčivý přípravek je určen k léčbě pacientů starších 6 let. Léčivý přípravek není předepisován při přecitlivělosti na něj, infekčních a parazitárních onemocněních, včetně aktivního stádia tuberkulózy a HIV infekce, některých gastrointestinálních onemocněních, arteriální hypertenzi, dekompenzovaném chronickém srdečním selhání nebo diabetes mellitus, poruchách produkce hormonů štítné žlázy, Itsenko-Cushingově chorobě. Podávání léku je nebezpečné při závažných patologiích jater a ledvin, osteoporóze, onemocněních svalového systému se sníženým svalovým tonem, aktivních duševních onemocněních, obezitě, dětské obrně, epilepsii, degenerativních patologiích zraku (šedý zákal, glaukom).
Lék se nepoužívá v období po očkování. Léčba prednisolonem je povolena 2 týdny po očkování. Pokud je následně nutné očkování, lze jej podat pouze 8 týdnů po ukončení léčby kortikosteroidy.
Nedávný infarkt myokardu je také kontraindikací pro užívání léku.
Pokud jde o nežádoucí účinky, vyskytují se hlavně při dlouhodobé léčbě lékem. Lékaři se však obvykle snaží co nejvíce zkrátit průběh léčby, dokud se neobjeví různé komplikace.
Faktem je, že prednisolon je schopen vyplavovat vápník z kostí a bránit jeho vstřebávání, a v důsledku toho vést k rozvoji osteoporózy. V dětství se to může projevit zpomalením růstu a slabostí kostí. Při dlouhodobém užívání lze také zaznamenat svalovou slabost, různé poruchy kardiovaskulárního systému, zvýšený nitrooční tlak, poškození zrakového nervu, insuficienci kůry nadledvin a může způsobit záchvaty. Steroid stimuluje produkci kyseliny chlorovodíkové, v důsledku čehož se může zvýšit kyselost žaludku s výskytem zánětu a vředů na sliznici.
Při parenterálním podávání by se roztok prednisolonu nikdy neměl míchat ve stejné stříkačce s jinými léky.
Pokud je perikarditida infekční povahy, nebo přesněji řečeno, pokud je způsobena bakteriální infekcí, předepisují se účinná antibiotika.
Vankomycin
Jeden z inovativních léků z nové skupiny antibiotik - glykopeptidy. Jeho zvláštností je absence rezistence vůči léku u převážné většiny grampozitivních bakterií, což umožňuje jeho použití v případě rezistence patogenu na peniciliny a cefalosporiny, které se obvykle předepisují pro bakteriální perikarditidu.
Vankomycin ve formě lyofilizátu, který se následně zředí na požadovanou koncentraci fyziologickým roztokem nebo pětiprocentním roztokem glukózy, se podává primárně kapačkou. Doporučuje se pomalé podávání po dobu jedné hodiny. Koncentrace roztoku se obvykle vypočítává jako 5 mg na mililitr, ale protože se doporučuje omezit podávání tekutin do těla v případě edémového syndromu a velkého množství exsudátu v perikardu, lze koncentraci roztoku zdvojnásobit. V tomto případě zůstává rychlost podávání léku konstantní (10 mg za minutu).
Léčivo se v závislosti na dávce (0,5 nebo 1 g) podává každých 6 nebo 12 hodin. Denní dávka by neměla překročit 2 g.
U dětí mladších 1 týdne lze lék podávat v počáteční dávce 15 mg na kilogram hmotnosti, poté se dávka sníží na 10 mg na kg a podává se každých 12 hodin. U dětí mladších jednoho měsíce se dávka nemění, ale interval mezi podáními se zkrátí na 8 hodin.
U starších dětí se lék podává každých 6 hodin v dávce 10 mg na kg. Maximální koncentrace roztoku je 5 mg/ml.
"Vankomycin" není určen k perorálnímu podání. V těchto formách se neuvolňuje kvůli špatné absorpci v gastrointestinálním traktu. V případě potřeby se však lék podává perorálně, lyofilizát z lahvičky se zředí 30 gramy vody.
V této formě se lék užívá 3-4krát denně. Denní dávka by neměla překročit 2 gramy. Jednorázová dávka pro děti se vypočítává jako 40 mg na kilogram hmotnosti dítěte. Léčba u dětí i dospělých nepřesahuje 10 dní, ale ne kratší než týden.
Lék má velmi málo kontraindikací. Není předepsán při individuální citlivosti na antibiotikum a v prvním trimestru těhotenství. Od 4. měsíce těhotenství je lék předepsán pouze za přísných indikací. Kojení by mělo být během léčby vankomycinem přerušeno.
Při pomalém podávání léku po dobu delší než hodinu se nežádoucí účinky obvykle nevyvíjejí. Rychlé podání léku je plné rozvoje nebezpečných stavů: srdečního selhání, anafylaktických reakcí, kolapsu. Někdy se vyskytují reakce z gastrointestinálního traktu, tinnitus, dočasná nebo nevratná ztráta sluchu, mdloby, parestézie, změny ve složení krve, svalové křeče, zimnice atd. Výskyt nežádoucích příznaků je spojen s dlouhodobou léčbou nebo podáváním velkých dávek léku.
Výběr léků na akumulaci tekutiny v perikardu je zcela v kompetenci lékaře a závisí na příčině a povaze patologie, která způsobila takovou poruchu, na závažnosti onemocnění a na doprovodných patologiích.
Lidové prostředky
Je třeba říci, že výběr lidových receptů účinných při perikarditidě není tak velký. Dlouhodobě je prokázáno, že není možné vyléčit srdeční patologie pouze bylinkami a kouzly, zejména pokud jde o infekční povahu onemocnění. Lidové léky však mohou pomoci s otoky a zánětem.
Za nejoblíbenější recept na perikarditidu je považován nálev z mladých borových jehličí, kterému se připisuje sedativní a antimikrobiální účinek. Tento recept účinně zmírňuje zánět v perikardu a tím snižuje objem tekutiny v něm. Je to vynikající lék na léčbu zánětu virové etiologie. Jeho použití je povoleno i při bakteriální exsudativní perikarditidě, ale pouze jako doplněk k antibiotické léčbě.
Na nálev vezměte 5 lžic drcených jehličí jakýchkoli jehličnanů, zalijte je ½ litrem vroucí vody a nechte louhovat 10 minut na mírném ohni. Směs sejměte z ohně a dejte na 8 hodin na teplé místo. Po přecezení „léku“ jej užívejte po jídle, 100 g 4krát denně. Dodá tělu sílu bojovat s nemocí samo.
Můžete zkusit vyrobit ořechovou tinkturu. 15 rozdrcených vlašských ořechů se zalije lahví (0,5 l) vodky a louhuje se 2 týdny. Hotová tinktura se užívá 1 dezertní lžička (1,5 čajové lžičky) po snídani a večeři. Před použitím by se tinktura měla zředit v 1 sklenici vody.
Pro zmírnění příznaků onemocnění jsou dobré bylinné nálevy, které obsahují bylinky s močopudnými, sedativními, protizánětlivými a posilujícími účinky. Například sběr z lipových květů, hlohu a měsíčku lékařského, koprových semen, ovesné slámy. Čajovou lžičku nálevu přelijte sklenicí vroucí vody a nechte louhovat 3 hodiny na teplém místě. Hotový lék pijte během dne, rozdělte jej na 4 dávky. Nálev užívejte půl hodiny před jídlem.
Nebo jiný sběr, zahrnující květy hlohu a heřmánku, stejně jako trávu mateří dýně a nesmrtelnice. Vezměte 1,5 lžíce sběru, zalijte 1,5 šálky vroucí vody a nechte louhovat na teplém místě 7-8 hodin. Nacezený nálev užívejte půl sklenice třikrát denně hodinu po jídle.
Bylinná léčba tak nebezpečných a závažných patologií, jako je zánět osrdečníku nebo srdečních membrán, nemůže být považována za hlavní metodu léčby, zejména v akutním stádiu onemocnění. Recepty tradiční medicíny se doporučují používat, když hlavní příznaky onemocnění poněkud ustoupí. Pomohou také předcházet srdečním onemocněním a posílit imunitní systém.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ]
Homeopatie
Zdálo by se, že pokud lidová léčba perikarditidy, pro kterou je charakteristickým příznakem tekutina v osrdečníku v množství 100 ml a více, není tak účinná, může homeopatie situaci změnit, protože její přípravky také obsahují pouze přírodní složky, které nejsou považovány za silné léky? Někteří homeopatičtí lékaři však tvrdí, že perikarditidu lze vyléčit homeopatickými léky. Je pravda, že taková léčba bude dlouhodobá a finančně nákladná, protože recept bude obsahovat několik zdaleka ne levných homeopatických léků najednou.
Na začátku onemocnění, se zvýšením tělesné teploty a horečkou, se předepisuje lék Aconite. Je indikován při bolesti, která se zesiluje při nádechu a pohybu a brání pacientovi v nočním odpočinku. Může být přítomen i suchý kašel. Často samotné užívání Aconitu odstraňuje příznaky perikarditidy, ale někdy je nutné v léčbě pokračovat.
Bryonia se předepisuje, když se suchá perikarditida změní v exsudativní. Je indikována při silné žízni, silné bolesti srdce, štěkajícím paroxysmálním kašli a neschopnosti zhluboka dýchat.
Kali carbonicum se předepisuje, když jsou Aconite a Bryonia neúčinné nebo když se opozdí vyhledání lékařské pomoci, když pacienta přemáhá bolest srdce, objevuje se strach ze smrti, puls se stává slabým a nepravidelným a je pozorováno nadýmání.
Pokud se tekutina v osrdečníku hromadí pomalu, dává se přednost léku Apis, který je účinný při akutní bolesti srdce, která se zesiluje v teple, při slabém močení a při nedostatku žízně.
Pokud se v perikardiální dutině nahromadí určité množství exsudátu, jehož objem se po několik dní nezmenšil, ale prakticky nedochází k bolesti ani teplotě, je indikován lék Cantharis. Stejně jako u předchozího léku je pro něj charakteristické slabé močení.
Cantharis by se neměl užívat v případě silné bolesti srdce nebo tachykardie.
Pokud léčba nepřinesla požadovaný výsledek a onemocnění nadále postupuje, předepisují se silnější léky: Colchicum, Arsenicum album, Sulphur, Natrium myriaticum, Lycopodium, Tuberculinum. Tyto léky pomáhají čistit tělo od toxinů, mobilizovat jeho vnitřní síly, umožňují zmírnit účinky dědičné predispozice a předcházet relapsům onemocnění.
K léčbě chronické perikarditidy může homeopatický lékař doporučit léky jako Rhus toxicodendron, Ranucula bulbosa, Asterias tuberose, Calcium fluoricum, Silicea, Aurum.
Léčebný plán s uvedením účinných léků a jejich dávkování vypracovává homeopatický lékař individuálně na základě symptomů onemocnění a konstitučních charakteristik pacienta.
Prevence
Prevence perikarditidy spočívá v prevenci patologií, které mohou být komplikovány akumulací exsudátu nebo nezánětlivé tekutiny v osrdečníku. To zahrnuje především posílení imunitního systému, včasnou a úplnou léčbu virových, bakteriálních, plísňových a parazitárních patologií, aktivní zdravý životní styl, který podporuje normalizaci metabolismu v tkáních těla, a správnou vyváženou výživu.
Tekutina v osrdečníku se může tvořit z mnoha důvodů. Některým z nich lze předejít, jiné nemůžeme ovlivnit. V každém případě však výše popsaná preventivní opatření pomohou udržet zdraví po dlouhou dobu a pokud se nepodařilo zabránit rozvoji perikarditidy (například v případě traumatické patologie nebo pooperačních komplikací), léčba onemocnění se silnou imunitou bude probíhat rychleji a snadněji a pravděpodobnost relapsu bude neslušně nízká.
Předpověď
Pokud mluvíme o hydroperikardu, prognóza tohoto onemocnění je obecně příznivá. Velmi zřídka vede k srdeční tamponádě, s výjimkou pokročilých případů, kdy se tekutina v perikardu nahromadila v kritickém množství.
Stejně jako u jiných typů perikarditidy vše závisí na příčině patologie a včasnosti léčby. Pravděpodobnost úmrtí je vysoká pouze při srdeční tamponádě. Bez řádné léčby však hrozí akutní exsudativní perikarditida přechodem do chronické nebo konstrikční formy, kdy je narušena pohyblivost srdečních struktur.
Pokud se zánět rozšíří z osrdečníku do myokardu, existuje vysoké riziko vzniku fibrilace síní a tachykardie.

