
Veškerý obsah iLive je lékařsky zkontrolován nebo zkontrolován, aby byla zajištěna co největší věcná přesnost.
Máme přísné pokyny pro získávání zdrojů a pouze odkaz na seriózní mediální stránky, akademické výzkumné instituce a, kdykoli je to možné, i klinicky ověřené studie. Všimněte si, že čísla v závorkách ([1], [2] atd.) Jsou odkazy na tyto studie, na které lze kliknout.
Pokud máte pocit, že některý z našich obsahů je nepřesný, neaktuální nebo jinak sporný, vyberte jej a stiskněte klávesu Ctrl + Enter.
Nefrokalcinóza u dospělých a dětí
Lékařský expert článku
Naposledy posuzováno: 12.07.2025
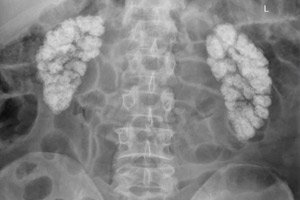
Hyperkalcemická nefropatie, nefrokalcinóza, kalcifikace nebo kalcifikace ledvin je generalizované ukládání vápníku v ledvinových tkáních ve formě jeho nerozpustných solí (oxalátů a fosfátů).
Epidemiologie
Mikroskopicky detekovatelná nefrokalcinóza je náhodný, ale poměrně častý nález u patologů a klinická statistika celoživotní detekce nefrokalcinózy je 0,1–6 %. [ 1 ] Nefrokalcinóza byla hlášena až u 22 % případů primární hyperparatyreózy. [ 2 ]
Podle některých údajů dosahuje prevalence nefrokalcinózy u předčasně narozených dětí 15-16 %.
U dospělých se 95–98 % případů jedná o medulární nefrokalcinózu a 2–5 % o kortikální nefrokalcinózu.
Příčiny nefrokalcinóza
Hlavní příčinou nefrokalcinózy, která se vyskytuje u řady patologií a je jedním z jejich vizualizovaných příznaků, je systémová porucha metabolismu vápníku a rovnováhy fosforu a vápníku, což vede k ukládání tkání kalcifikací (kalcifikací). Ve většině případů, když jsou tyto složité procesy narušeny za účasti různých faktorů, je pozorována bilaterální kalcifikace, tj. rozvíjí se nefrokalcinóza obou ledvin. [ 3 ]
Ukládání vápníku v ledvinové tkáni může být tedy způsobeno:
- hyperkalcemie – zvýšená hladina dvojmocných vápenatých kationtů v krvi, která je možná i při jejich nadměrné konzumaci; [ 4 ]
- primární hyperparatyreóza, při které nadměrná produkce parathormonu (hormonu příštítných tělísek) vede k resorpci kostí; [ 5 ]
- renální tubulární acidóza typu I, která vzniká v důsledku neschopnosti ledvin udržovat normální fyziologické hodnoty pH v krvi a moči;
- nekróza ledvinové kůry (kortikální nekróza), která se může vyvinout při těžkých infekcích, pankreatitidě, komplikovaném porodu, popáleninách atd.;
- přítomnost vrozené anomálie - medulární spongiózní ledviny; [ 6 ]
- MEN I – mnohočetný endokrinní neoplastický syndrom typu I;
- idiopatická hypomagnezemie, stejně jako ztráta hořčíku v důsledku cukrovky nebo zvýšené hladiny hormonů štítné žlázy (tyreotoxikóza);
- destrukce (resorpce, osteolýza) kostní tkáně při osteoporóze, primárních nádorech nebo metastázách;
- funkční nedostatečnost kůry nadledvin - hypoaldosteronismus; [ 7 ]
Čtěte také:
Nefrokalcinóza u dětí může být:
- v případech předčasného porodu dítěte (v gestačním věku kratším než 34 týdnů);
- při hyperkalcémii u novorozenců;
- při těžké novorozenecké hyperparatyreóze;
- v důsledku vrozených tubulárních dysfunkcí, primárně proximální tubulární acidózy a Bartterova syndromu; [ 8 ]
- důsledek hemolyticko-uremického syndromu;
- u Williamsova syndromu nebo Albrightova syndromu;
- v důsledku nerovnováhy vitaminu D a fosfátů během umělého krmení kojence; [ 9 ], [ 10 ]
- v případech perinatální, infantilní nebo juvenilní hypofosfatázie (porucha metabolismu fosforu vázaná na chromozom X) a autozomálně dominantní hypofosfatemické křivice;
- v důsledku cystinózy (neschopnost rozkládat aminokyselinu L-cystein) s Fanconiho syndromem;
- v přítomnosti hereditární oxalózy (primární hyperoxalurie);
- pokud se jedná o dědičnou intoleranci (malabsorpci) fruktózy. [ 11 ]
Více se dočtete v publikaci – Hereditární a metabolická nefropatie u dětí.
Rizikové faktory
Odborníci zvažují následující rizikové faktory nefrokalcinózy:
- - anamnéza chronické glomerulonefritidy jakékoli etiologie, chronické pyelonefritidy, polycystické onemocnění ledvin;
- snížená hustota kostí – osteoporóza, která může být důsledkem imobilizace u pacientů s prodlouženým klidem na lůžku, degenerativních změn u starších osob, snížených hladin pohlavních hormonů u žen během menopauzy, nadbytku vitaminu A v těle, dlouhodobé léčby systémovými kortikosteroidy nebo užívání léků na pálení žáhy na bázi sloučenin hliníku;
- sarkoidóza;
- maligní novotvary, plazmatocelulární nebo mnohočetný myelom, lymfoblastická leukémie atd.;
- dědičný Alportův syndrom;
- hypervitaminóza vitamínu D;
- dlouhodobé užívání doplňků vápníku, thiazidových diuretik, projímadel. [ 12 ]
Patogeneze
Vápník je obsažen v kostní tkáni a extraskeletální vápník tvoří pouze 1 % tohoto makroelementu v těle. Hladiny vápníku jsou řízeny regulačními mechanismy gastrointestinálního traktu, ledvin a osteogenních buněk (osteoklasty).
Během dne glomeruly ledvin filtrují 250 mmol iontů vápníku a přibližně 2 % filtrovaného vápníku se vylučuje močí.
U hyperkalcemické nefropatie spočívá patogeneze kalcifikačních usazenin v tkáních ledvin v narušení mechanismů biochemické regulace hladin vápníku a fosforu, stejně jako v poruchách metabolismu kostní tkáně způsobených parathormonem (PTH), vitaminem D, tyreostimulačním hormonem kalcitoninem (ovlivňujícím syntézu PTH) a peptidovým hormonem FGF23, fibroblastovým růstovým faktorem 23 produkovaným buňkami kostní tkáně.
Vylučování vápníku se tedy zpomaluje se zvýšením syntézy PTH a v důsledku nedostatku kalcitoninu se zvyšuje resorpce kostí,
Také v krevní plazmě a extracelulárních tekutinách se hladina ionizovaného Ca zvyšuje, pokud je obsah iontů fosforu nedostatečný – v důsledku jeho zvýšeného vylučování z těla. A jeho vylučování může být nadměrné v důsledku zhoršené funkce ledvinových tubulů nebo zvýšené produkce hormonu FGF23.
Kromě toho hraje důležitou roli při zvyšování koncentrace vápníku v plazmě – s následnou krystalizací a ukládáním jeho solí v ledvinách – hyperaktivita intracelulárního enzymu 1-α-hydroxylázy, která zajišťuje transformaci vitaminu D na kalcitriol (1,25-dihydroxyvitamin D3). V kombinaci s vysokou hladinou parathormonu kalcitriol stimuluje reabsorpci Ca ve střevě. [ 13 ]
Symptomy nefrokalcinóza
Podle nefrologů samotný proces kalcifikace ledvin probíhá asymptomaticky a časné nebo první známky nefrokalcinózy chybí, s výjimkou případů, kdy se začínají projevovat důsledky kauzálních faktorů, které způsobují zhoršení glomerulární filtrace ledvin a snížení její rychlosti.
Příznaky se liší v závislosti na etiologii a mohou zahrnovat: hypertenzi; zvýšenou tvorbu moči – polyurii a časté močení; polydipsii (neukojitelnou žízeň).
V případech medulární nefrokalcinózy se mohou v ledvinových kališích tvořit ložiskové usazeniny vápníku, což vede k močovým kamenům, které vedou k opakovaným infekcím močových cest, bolestem břicha a bederní páteře (až do bodu ledvinové koliky), nevolnosti a zvracení a výskytu krve v moči (hematurie).
U dětí v prvním roce života nefrokalcinóza – kromě poruch močení a sklonu k infekčním zánětům močových cest – brzdí fyzický a psychomotorický vývoj.
Důsledky a komplikace
Mezi důsledky nefrokalcinózy je třeba zmínit rozvoj fokální vápenaté dystrofie ledvin, která vede k akutnímu a chronickému selhání ledvin s možnou intoxikací těla (uremie) chemickými sloučeninami obsaženými v krvi (močovina a kreatinin).
Možná je komplikace ve formě obstrukční uropatie, která vede k edému ledvin a hydronefróze.
Kalcifikace vrcholů ledvinových pyramid (papil) vede k chronické tubulointersticiální nefritidě.
Medulární nefrokalcinóza, zejména u pacientů s hyperparatyreózou, je často komplikována urolitiázou, která začíná ukládáním mikroskopických krystalů oxalátu vápenatého v ledvinových kališích. [ 14 ]
Formuláře
Srážení a akumulace vápníku u nefrokalcinózy může být tří typů:
- molekulární nefrokalcinóza (nebo chemická) je zvýšení intracelulárního vápníku v ledvinách bez tvorby krystalů a nelze ji vizualizovat;
- mikroskopická nefrokalcinóza, při které lze pomocí světelné mikroskopie vidět krystaly vápenaté soli, ale nejsou vizualizovány na rentgenovém snímku ledvin;
- Makroskopická nefrokalcinóza je viditelná na rentgenovém a ultrazvukovém snímku.
Usazeniny se mohou hromadit ve vnitřním medulárním intersticiu, v bazálních membránách a v ohybech Henleových kliček, v kortexu a dokonce i v lumenech tubulů. A v závislosti na lokalizaci se nefrokalcinóza dělí na medulární a kortikální.
Medulární nefrokalcinóza je charakterizována intersticiálním (mezibuněčným) ukládáním oxalátu a fosfátu vápenatého v dřeni ledvin – kolem ledvinových pyramid.
Pokud tkáně kortikální vrstvy ledvinového parenchymu podléhají kalcifikaci - ve formě jednoho nebo dvou pruhů usazených Ca solí podél zóny poškozené kortikální tkáně nebo mnoha malých usazenin rozptýlených v ledvinové kůře - pak se stanoví kortikální nefrokalcinóza.
Diagnostika nefrokalcinóza
Diagnóza nefrokalcinózy vyžaduje kompletní vyšetření ledvin. Patologie se obvykle diagnostikuje pomocí vizualizačních metod, protože depozita Ca lze detekovat pouze instrumentální diagnostikou pomocí: ultrazvuku ledvin a močovodů; [ 15 ] ultrazvuku, dopplerografie ledvin, CT nebo MRI.
Pokud výsledky radiologických metod v diagnostice ledvin nejsou dostatečně přesvědčivé, může být k potvrzení nefrokalcinózy nutnábiopsie ledvin.
Mezi nezbytné laboratorní testy patří testy moči: obecný, Zimnitského test, celkový vápník v moči, dále vylučování fosfátů, oxalátů, citrátů a kreatininu. Provádějí se testy na celkový a ionizovaný vápník v krvi, na obsah alkalické fosfázy, parathormonu a kalcitoninu v krevní plazmě.
Vzhledem k multifaktoriální etiologii renální kalcifikace může být škála diagnostických testů mnohem širší. Například k detekci osteoporózy se provádí CT houbovité kostní tkáně, rentgenová absorpční metrie a ultrazvuková denzitometrie; k určení syndromu MEN typu I je zapotřebí více testů atd. [ 16 ]
Diferenciální diagnostika
Diferenciální diagnóza je povinná: s papilární nekrózou ledvin, tuberkulózou ledvin, pneumocystózou nebo mykobakteriální extrapulmonální infekcí u pacientů s AIDS atd.
Nefrokalcinóza by neměla být zaměňována s nefrolitiázou, tj. tvorbou ledvinových kamenů, ačkoli u některých pacientů jsou obě patologie přítomny současně.
Kdo kontaktovat?
Léčba nefrokalcinóza
V případě nefrokalcinózy je léčba zaměřena nejen na etiologicky související patologii a zmírnění stávajících symptomů, ale také na snížení obsahu vápníku v krvi.
Léčba hyperkalcemie vyžaduje zvýšení příjmu tekutin a hydrataci izotonickým roztokem chloridu sodného a užívají se také kalcimimetika (Cinacalcet atd.).
Terapie makroskopické nefrokalcinózy může zahrnovat thiazidová diuretika a citrátové léky (citrát draselný atd.), které podporují lepší rozpustnost vápníku v moči.
Pokud je nefrokalcinóza spojena s osteoporózou a zvýšenou resorpcí kostí, používají se antiresorpční látky (inhibitory resorpce kostí) – bisfosfonáty a další léky k léčbě a prevenci osteoporózy.
K léčbě hyperfosfatémie se předepisují léky vázající fosfáty (Sevelamer nebo Renvela). Léčba hypoaldosteronismu se provádí mineralokortikoidy (trimethylacetát, Florinef atd.).
Pacientům s chronickou hypoparatyreózou může být podáván rekombinantní lidský parathormon (teriparatid).
Nefrokalcinóza, která se vyskytuje v ledvinové kůře během její nekrózy, vyžaduje systémovou antibiotickou terapii, obnovení rovnováhy vody a elektrolytů intravenózním podáváním tekutin a hemodialýzu.
Aby se omezil příjem určitých makroživin, je předepsána dieta pro nefrokalcinózu, podrobněji:
Chirurgická léčba nezahrnuje odstranění vápenatých usazenin z ledvinové tkáně: lze odstranit pouze vytvořené kameny. Chirurgický zákrok je možný u primární hyperparatyreózy, protože odstraněním příštítných tělísek je možné zastavit negativní vliv jejich hormonu na ledviny. [ 17 ]
Prevence
Mezi opatření, která mohou zabránit rozvoji hyperkalcemické nefropatie, odborníci uvádějí dostatečné pití vody a snížení konzumace soli a potravin obsahujících hodně vápníku a oxalátů.
A samozřejmě včasná léčba onemocnění, která vedou k nefrokalcinóze.
Předpověď
Etiologie ukládání vápníku v ledvinách a povaha komplikací tohoto procesu určí prognózu nefrokalcinózy v každém konkrétním případě. Specifické příčiny nefrokalcinózy, jako je Dentova choroba, primární hyperoxalurie a hypomagnezemická hyperkalciurická nefrokalcinóza, mohou při absenci účinné léčby vést k chronickému selhání ledvin [ 18 ], terminálnímu selhání ledvin. Radiologicky zjištěná nefrokalcinóza je zřídka reverzibilní. Patologie zřídka postupuje, ale medicína zatím není schopna snížit stupeň kalcifikace.

